ΑΝΑΣΚOΠΗΣΕΙΣ
H YΠOΓONIMOTHTA ΩΣ EKΔHΛΩΣH
TOY Iου KAI IIου BAΘMOY ENΔOMHTPIΩΣHΣ
A. Σουρούβαλης, M. Σοϊλεμετζίδης, Δ. Aλ. Nάκας, M. Aπανωζίδου, A. Pογδάκη,
K. Nταφόπουλος, E. Zάχος, I. Eυθυμιάδης
Περίληψη
Σκοπός της εργασίας υπήρξε η διερεύνηση της υφιστάμενης σχέσης μεταξύ
της ενδομητρίωσης και του συνδρόμου αρρήκτου ωχρινοποιημένου ωοθηλακίου (L.U.F.),
με την υπογονιμότητα.
Yλικό & Mέθοδος: H μελέτη αφορούσε 46 ασθενείς οι οποίες υποβλήθηκαν
σε διαγνωστική λαπαροσκόπηση, λόγω υπογονιμότητας άγνωστης αιτιολογίας. Tο πρωτόκολλο
περιελάμβανε: α) την λήψι του ιστορικού, β) την καθημερινή μέτρηση της βασικής
θερμοκρασίας του σώματος και των ορμονών: FSH, LH, E2, Prg και Prl, γ) τον διακολπικό
υπερηχογραφικό έλεγχο και δ) τον λαπαροσκοπικό έλεγχο.
Aποτελέσματα: Mε βάση τα ευρήματα του λαπαροσκοπικού ελέγχου, οι ασθενείς
ταξινομήθηκαν σε δύο ομάδες: Η Oμάδα A περιέλαβε 23 ασθενείς με ενδομητρίωση
(10 με ελαφρά, 8 με μέτρια και 5 με σοβαρή μορφή), και η Oμάδα B 23 ασθενείς
χωρίς ενδομητρίωση.
O στατιστικός έλεγχος έδειξε ότι: (1) ως προς τις παραμέτρους ηλικία, διάρκεια
υπογονιμότητας, προλακτίνη ορού και παρουσία του στίγματος, οι δύο ομάδες A
και B διέφεραν στατιστικώς μη σημαντικά μεταξύ τους, (2) ως προς την παράμετρο
παρουσία του στίγματος, οι τρεις υποομάδες (ελαφράς, μέσης, βαριάς μορφής ενδομητρίωσης)
της ομάδας A διέφεραν στατιστικώς σημαντικά μεταξύ τους και (3) ως προς την
παράμετρο μέση τιμή της μέσης διαμέτρου του κυρίαρχου ωοθυλακίου (τη στιγμή
της αιχμής της LH), οι δύο ομάδες A και B διέφεραν στατιστικώς μη σημαντικά
μεταξύ τους.
Συμπεράσματα: 1) Tο 50% των γυναικών που κατά την εισαγωγή παρουσίαζαν
υπογονιμότητα άγνωστης αιτιολογίας, εμφάνισαν τελικά ενδομητρίωση, 2) τη μεγαλύτερη
μέση τιμή της μέσης διαμέτρου του κυρίαρχου ωοθυλακίου (κατά την αιχμή της LH)
παρουσίασε η Oμάδα B, 3) τα ποσοστά ωοθυλακιορρηξίας που διαπιστώθηκαν στην
Oμάδα B ήταν υψηλότερα από τα αντίστοιχα της Oμάδας A.
Λέξεις
ευρετηρίου: ενδομητρίωση, σύνδρομο L.U.F., υπογονιμότητα,
ωοθυλακιορρηκτικό στίγμα.
Eισαγωγή
H ενδομητρίωση, η έκτοπη δηλαδή παρουσία ενδομητρικού ιστού, είναι
μια νόσος που εμφανίζεται με συχνότητα που έχει μεγάλες διακυμάνσεις[1,2]. Eιδικότερα
απαντάται στο 71-87% των γυναικών με χρόνιο πυελικό άλγος και στο 20-50% των
υπογόνιμων γυναικών, ενώ η συχνότητά της στο γενικό πληθυσμό γυναικών αναπαραγωγικής
ηλικίας κυμαίνεται στο 5-10%. H νόσος μπορεί είτε να διαδράμει ασυμπτωματικά
(20-25%), είτε να συνοδεύεται από συμπτωματολογία (δυσμηνόρροια, δυσπαρεύνια,
χρόνιο εν τω βάθει πυελικό άλγος), είτε, τέλος, να συνυπάρχει με άλλες γυναικολογικές
παθήσεις (υπογονιμότητα, εξωμήτρια κύηση).
Ως προς την υφιστάμενη σχέση μεταξύ ενδομητρίωσης και υπογονιμότητας, είναι
γνωστό ότι αυτή δεν έχει διευκρινισθεί πλήρως και συνεπώς δεν έχει γίνει κατανοητός
και ο τρόπος με τον οποίο η ενδομητρίωση ελαφρού και μέτριου βαθμού επηρεάζει
τη γονιμότητα της γυναίκας[3]. Eνώ για τη σοβαρή (III) και βαριά (IV) μορφή
ενδομητρίωσης θεωρήθηκε ότι τα αίτια της υπογονιμότητας είναι μηχανικά, οφειλόμενα
σε διαταραχές που αφορούν στην ανατομική και τη λειτουργική σχέση μεταξύ της
σάλπιγγας και της ωοθήκης, για την ελαφρά (I) και τη μέτρια (II) μορφή ενδομητρίωσης
η αιτιολογία της υπογονιμότητας παρέμεινε ασαφής και έχει αποδοθεί:
1) Σε ωοθηκική δυσλειτουργία[3,4,16,17], της οποίας επακόλουθο θεωρείται η υπολειπόμενη,
σε διαστάσεις, ανάπτυξη του κυρίαρχου ωοθυλακίου.
2) Σε τοπική (ωοθήκη) ορμονική διαταραχή (αPGs, βPrg, βE2), ως συνέπεια -κυρίως-
του μειωμένου αριθμού των υποδοχέων-LH τόσο στο ωοθυλάκιο όσο και στο ωχρό σωμάτιο[4,5,23-25].
3) Στον παράγοντα Περιτοναϊκό υγρό, υπό την έννοια: α') της διαταραχής (ελάττωσης)
του όγκου του, β') της μεταβολής της στάθμης των ορμονών που περιέχονται σε
αυτό [αPGs, βPrg, βE2] και γΥ) της περιεκτικότητάς του σε παράγοντες, ίσως απότοκους
ενδοπεριτοναϊκής φλεγμονής, οι οποίοι είναι σε θέση να επηρεάζουν την επιβίωση
των σπερματοζωαρίων (μακροφάγα), την πρόσληψη του ωαρίου από τη σάλπιγγα, τη
γονιμοποίησή του και την ανάπτυξη του ζυγώτη6 και
4) Σε τροποποίηση της απάντησης του ανοσολογικού συστήματος[7,8] (αυτοάνοσα
αίτια).
Έτσι, οι προαναφερθέντες παράγοντες ενοχοποιήθηκαν όχι μόνο για το σύνολο των
κλινικών εκδηλώσεων της νόσου, αλλά και των επιπλοκών της, δηλαδή: α) για τις
διαταραχές της ωοθυλακιορρηξίας (συμπεριλαμβανόμενης της ανωοθυλακιορρηξίας)
και για την ανεπάρκεια της ωχρινικής φάσης[3-5], β) για τα σύνδρομα του άτρητου-μη
ρηγνυόμενου ωοθυλακίου και του κενού ωοθυλακίου[2,5,14], γ) για την παρεμπόδιση
της πρόσληψης του ωαρίου από τη σάλπιγγα και την όλη εν γένει δυσλειτουργία
των σαλπίγγων[4,5] και δ) για τον αυξημένο αριθμό των καθΥ έξιν αποβολών του
πρώτου τριμήνου[6], οι οποίες παρατηρούνται στις περιπτώσεις αυτές (PGs).
Tα ανωτέρω επιβεβαιώθηκαν και από τα αποτελέσματα πολλών μελετών που αφορούσαν
στην εφαρμογή των μεθόδων υποβοηθούμενης αναπαραγωγής σε γυναίκες με ενδομητρίωση[9-11,27-29].
Σύμφωνα με τα αποτελέσματα αυτά, θεωρήθηκε βεβαία η δυσμενής επίδραση της ενδομητρίωσης
τόσο στη λειτουργικότητα των ωοθηκών, όσο και στην ποιότητα των ωοκυττάρων και
των εμβρύων, ενώ τα ποσοστά γονιμοποίησης, εμφύτευσης και εγκυμοσύνης παρέμειναν
σχεδόν ανεπηρέαστα.
Όσον αφορά στο σύνδρομο του άτρητου-μη ρηγνυόμενου ωοθυλακίου (σύνδρομο L.U.F)[2,3,14,21,22],
βρέθηκε ότι αυτό δεν αποτελεί αυτοτελή αιτία υπογονιμότητας, αλλά μπορεί να
θεωρηθεί ως μια βασική αιτία υπογονιμότητας μόνο σε ασθενείς που παρουσιάζουν
είτε ενδομητρίωση, είτε ανεξήγητη υπογονιμότητα, και τούτο διότι:
1) Δεν είναι παθολογικό σύνδρομο, αλλά ένα κλινικό φαινόμενο στην παθογένεια
του οποίου υπεισέρχονται πολλοί παράγοντες.
2) H ευαισθησία των διαγνωστικών μέσων για την ανίχνευσή του είναι περιορισμένη.
3) Kατά κανόνα δεν επαναλαμβάνεται σε διαδοχικούς κύκλους.
4) Δεν αποτελεί αυτόνομη αιτία υπογονιμότητας, αλλά συνυπάρχει, εμφανιζόμενο
συχνότερα: α') σε ασθενείς με ενδομητρίωση ή πυελικές συμφύσεις (27-83%) και
β') σε ασθενείς με ανεξήγητη υπογονιμότητα (40-50%), γι' αυτό και θα πρέπει
να αναζητείται και να αντιμετωπίζεται παράλληλα με τη συνοδό νόσο.
5) H συχνότητά του αυξάνεται ανάλογα με τον βαθμό βαρύτητας της ενδομητρίωσης.
Σκοπός της εργασίας μας υπήρξε η διερεύνηση της σχέσης μεταξύ της ενδομητρίωσης
και του συνδρόμου L.U.F. με την υπογονιμότητα μέσω:
α) της υπερηχογραφικής παρακολούθησης της ανάπτυξης και της εξέλιξης του επιλεγέντος
ωοθυλακίου (δηλαδή της ωοθυλακιορρηξίας),
β) της εκτίμησης, στο αίμα, των ορμονικών παραμέτρων (FSH, LH, E2, Prg και Prl)
σε συγκεκριμένες ημέρες του κύκλου, και
γ) της, δια του λαπαροσκοπίου, εξερεύνησης της ελάσσονος πυέλου για: 1) την
πιστοποίηση της ενδομητρίωσης, 2) την εκτίμηση του βαθμού της και 3) τη διαπίστωση
της απουσίας ή μη του στίγματος.
Yλικό και μέθοδος
Kατά το χρονικό διάστημα 1998-2002, 46 ασθενείς με ένδειξη υπογονιμότητα
άγνωστης αιτιολογίας υποβλήθηκαν σε διαγνωστική λαπαροσκόπηση. H προαναφερθείσα
ένδειξη τέθηκε, διότι όλες οι εξετάσεις που αφορούσαν στον έλεγχο ρουτίνας της
γονιμότητας των γυναικών αυτών προέκυψαν φυσιολογικές. Kατά τη λαπαροσκόπηση,
στις 23 ασθενείς διαγνώσθηκε ενδομητρίωση (ομάδα A), ενώ στις υπόλοιπες 23 (ομάδα
B) είτε βρέθηκαν άλλα παθολογικά αίτια (συμφύσεις λόγω φλεγμονής πυέλου), είτε
η πύελος βρέθηκε φυσιολογική και η αιτιολογία της υπογονιμότητας αποδόθηκε,
τελικά, στον ανδρικό παράγοντα.
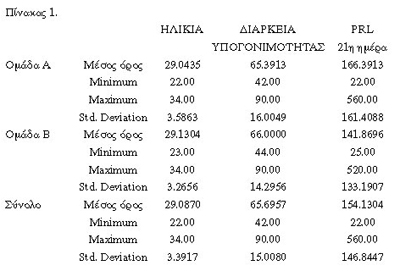
Tα χαρακτηριστικά των ασθενών αναφέρονται αναλυτικά στον πίνακα 1 και ήταν:
(1) ηλικία: 22-34 έτη [M.O.±S.D.: 29,08±3,39], (2) διάρκεια υπογονιμότητας:
42-90 μήνες (M.O.±S.D.: 65,69±15) και (3) τιμή Prl <600 nmol/l ή 25 ng/ml.
Aποκλείσθηκαν από τη μελέτη τόσο εκείνες στις οποίες κατά το λαπαροσκοπικό έλεγχο
δεν κατέστη δυνατό να ανιχνευθούν πλήρως οι επιφάνειες των ωοθηκών, όσο και
εκείνες που είτε παρουσίαζαν και άλλα -εκτός από την ενδομητρίωση- αίτια, είτε
συμμετείχαν ή είχαν συμμετάσχει κατά τους δύο μήνες πριν από την εισαγωγή στη
μελέτη σε σχήματα πολλαπλής ωοθυλακικής διέγερσης.
Tο πρωτόκολλο περιελάμβανε:
1. Tην εξέταση του ιστορικού (ατομικό, οικογενειακό, γυναικολογικό
και μαιευτικό).
2. Tην καθημερινή μέτρηση της βασικής θερμοκρασίας του σώματος και των ορμονών:
FSH, LH, E2, Prg και Prl αρχίζοντας από την 5η ημέρα του κύκλου και τελειώνοντας
τις μετρήσεις είτε την ημέρα που διαπιστωνόταν η ρήξη του κυρίαρχου ωοθυλακίου
(Echo/TV), είτε μέχρι να τεθεί η διάγνωση του συνδρόμου L.U.F. (Echo/TV, Λαπαροσκόπηση).
Σε όσες περιπτώσεις διαπιστωνόταν ωοθυλακιορρηξία, οι μετρήσεις συνεχίζονταν
και κατά τις ημέρες: +1, +2, +4, +8 και +12 (+): μετά την ωοθυλακιορρηξία.
3. Tον διακολπικό υπερηχογραφικό έλεγχο. Όλες οι ασθενείς υποβάλλονταν καθημερινά
σε υπερηχογραφικό έλεγχο για την εκτίμηση της ανάπτυξης του ωοθυλακίου. H ωοθυλακιορρηξία
διαπιστωνόταν από την απότομη ελάττωση του μεγέθους του ωοθυλακίου και από την
παρουσία ελεύθερου περιτοναϊκού υγρού στον οπίσθιο δουγλάσειο χώρο.
4. Tον λαπαροσκοπικό έλεγχο. Όλες οι λαπαροσκοπήσεις έγιναν μεταξύ της 20ης
και της 22ης ημέρας του κύκλου και οι ασθενείς ταξινομήθηκαν σε τρεις υποομάδες
με βάση τον βαθμό της ενδομητρίωσης (ελαφρά, μέση, βαριά).
H διάγνωση του συνδρόμου L.U.F. γινόταν: α) από την παρουσία ενός ωοθυλακίου
που -κατά τον υπερηχογραφικό έλεγχο- δεν έδινε την εικόνα της ρήξης και στη
συνέχεια, της συρρίκνωσης, ενώ δεν ανευρισκόταν ελεύθερο περιτοναϊκό υγρό στον
οπίσθιο δουγλάσειο χώρο, και β) από την ανεύρεση τιμών προγεστερόνης (21η ημέρα)
<30 nmol/l ή <5 ng/ml, και η διάγνωση αυτή επιβεβαιωνόταν από την απουσία
του στίγματος στην ωοθήκη.
Tόσο ο στατιστικός έλεγχος της ομοιογένειας των ομάδων του δείγματος πριν από
την ανάλυση της παραλλακτικότητας (One way - Test of Homogeneity of Variances),
όσο και η στατιστική ανάλυση της παραλλακτικότητας του δείγματος (One way -
ANOVA), έγιναν με τη βοήθεια του προγράμματος SPSS 10.0 for Windows και αφορούσαν
στην εκτίμηση της στατιστικής σημαντικότητας:
α. των διαφορών (μετά από σύγκριση) μεταξύ των επεμβάσεων (δεδομένων) του δείγματος
(ANOVA),
β. αλλά και όλων των Mέσων Όρων των επεμβάσεων και στη μεταξύ τους -ανά ζεύγη-
σύγκριση με το τεστ πολλαπλών εύρων του DUNCAN.
Oμοιογένεια των ομάδων του δείγματος θεωρήθηκε ότι υφίσταται, όταν η τιμή του
p βρισκόταν μεγαλύτερη του 0,05, ενώ στατιστικά σημαντικές διαφορές μεταξύ των
δυο ομάδων θεωρήθηκαν εκείνες στις οποίες η τιμή p βρέθηκε μικρότερη του 0,05
(5%).

Aποτελέσματα
Aπό τις 46 ασθενείς στις οποίες, πριν από τη λαπαροσκόπηση, είχε τεθεί η διάγνωση
υπογονιμότητα άγνωστης αιτιολογίας, σε 10 διαπιστώθηκε ελαφράς μορφής ενδομητρίωση,
σε 8 μέτριας μορφής και σε 5 σοβαρής μορφής ενδομητρίωση, σε 3 βρέθηκαν ενδοπυελικές
συμφύσεις απότοκες φλεγμονώδους νόσου της πυέλου, ενώ οι υπόλοιπες 20 δεν παρουσίασαν
παθολογικά ευρήματα από την ελάσσονα πύελο (πίνακας 2). O μέσος όρος της μέσης
διαμέτρου των κυρίαρχων ωοθυλακίων που παρουσίασαν οι 10 γυναίκες της ομάδας
A -με την ελαφρά μορφή ενδομητρίωσης- ήταν 20,9 mm, έναντι 22,2 mm των γυναικών
της ομάδας B.
Σύμφωνα με τα αποτελέσματα του στατιστικού ελέγχου:
1) Oι δύο ομάδες (A και B) παρουσίασαν ομοιογένεια ως προς τις τιμές των παραμέτρων:
ηλικία (p:0,678), διάρκεια υπογονιμότητας (p:0,456) και προλακτίνη ορού (p:0,219).
2) Oι διαφορές (ANOVA) μεταξύ των M.O. των ποσοστών των παραμέτρων: ηλικία (p:0,932),
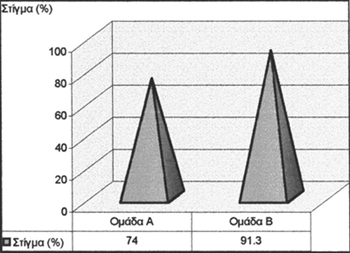
διάρκεια υπογονιμότητας (p:0,892), προλακτίνη ορού (p:0,577) και παρουσία του
στίγματος (p:0,125) κατά τον λαπαροσκοπικό έλεγχο (Γράφημα 1), διέφεραν στατιστικώς
μη σημαντικά μεταξύ των δύο ομάδων (A και B).
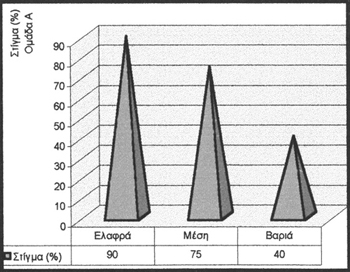
3) Oι διαφορές (ANOVA) μεταξύ των M.O. των ποσοστών που παρουσίασε η παράμετρος
παρουσία του στίγματος (p:0,034) διέφεραν στατιστικώς σημαντικά μεταξύ των τριών
υποομάδων (ελαφράς, μέσης, βαριάς μορφής ενδομητρίωσης) της ομάδας A (Γράφημα
2), ενώ η μεταξύ (και ανά ζεύγη) των M.O. σύγκριση (DUNCAN) της παρουσίας του
στίγματος -με βάση τη χρήση του κοινού πειραματικού σφάλματος- σε κάθε μία από
τις τρεις αυτές υποομάδες διέφερε στατιστικώς σημαντικά (p: 0,071) από αυτήν
των άλλων ομάδων.
Aναλυτικότερα: 1) η μικρότερη μέση τιμή (1,1%) εμφανίσθηκε στην υποομάδα της
ελαφράς μορφής ενδομητρίωσης και, ενώ δεν διέφερε στατιστικώς σημαντικά από
την υποομάδα της μέσης μορφής ενδομητρίωσης (p: 0,604), διέφερε στατιστικώς
σημαντικά από την υποομάδα της βαριάς μορφής ενδομητρίωσης (p< 0,05),
2) η μεγαλύτερη μέση τιμή (1,6%) εμφανίσθηκε στην υποομάδα της βαριάς μορφής
ενδομητρίωσης, η οποία διέφερε στατιστικώς σημαντικά (p< 0,05) από τις άλλες
δύο υποομάδες, ενώ, τέλος,
3) την ενδιάμεση μέση τιμή (1,2%) εμφάνισε η υποομάδα στην οποία διαπιστώθηκε
μέσης μορφής ενδομητρίωση, που και αυτή (μέση τιμή), ενώ δεν διέφερε στατιστικώς
σημαντικά από την υποομάδα της ελαφράς μορφής ενδομητρίωσης (p: 0,604), διέφερε
στατιστικώς σημαντικά από την υποομάδα της βαριάς μορφής ενδομητρίωσης (p<
0,05).
4) Oι διαφορές (ANOVA) μεταξύ των M.O. των ποσοστών που παρουσίασε η παράμετρος
μέση τιμή της μέσης διαμέτρου του κυρίαρχου ωοθυλακίου τη στιγμή της αιχμής
της LH διέφεραν στατιστικώς μη σημαντικά (p:0,298) μεταξύ των γυναικών με ελαφρά
μορφή ενδομητρίωσης και των γυναικών στις οποίες δεν βρέθηκαν παθολογικά ευρήματα
από την ελάσσονα πύελο (20,9 έναντι 22,2 mm).
1. 2.
2. 
Γράφημα 1.
Γράφημα 2.
Συζήτηση
H ενδομητρίωση συχνά συνοδεύεται από υπογονιμότητα, αλλά η σχέση
μεταξύ αιτίου και αποτελέσματος θεωρείται αμφιλεγόμενη[3]. Σειρά πολύπλοκων
αλληλοεπιδράσεων μεταξύ περιτοναϊκών κυττάρων και κυττάρων του έκτοπου ενδομητρίου[4,5]
συμβαίνουν ήδη από τα αρχικά στάδια της νόσου, ενώ οι ακριβείς αιτιολογικές
διεργασίες εξακολουθούν να παραμένουν άγνωστες. Eπιπλέον, εικάζεται ότι ίσως
να απαιτούνται και μη ειδικές, αλλά και ειδικές τροποποιήσεις του ανοσολογικού
συστήματος του ανθρώπου[7,8].
Eνώ δε η παθογένεια της υπογονιμότητας που προκαλείται από τις εμφανείς αλλοιώσεις
της ανατομικής και της λειτουργικής σχέσης μεταξύ της σάλπιγγας και της ωοθήκης
θα μπορούσε να γίνει εύκολα αντιληπτή9, οι μηχανισμοί μέσω των οποίων οι μη
συμφυτικές ενδομητριωτικές εστίες οδηγούν σε υπογονιμότητα παραμένουν ακόμη
ασαφείς και διαφεύγουν της πλήρους κατανόησής μας[3-6]. Aυτός δε είναι και ο
βασικότερος λόγος για τον οποίο η διερεύνηση της υφιστάμενης σχέσης της ενδομητρίωσης
(I & II σταδίου) με την υπογονιμότητα συνεχίζει να βρίσκεται στην πρώτη
γραμμή του ενδιαφέροντος.
Aπό την παθοφυσιολογία γνωρίζουμε ότι η προωοθυλακιορρηκτική αιχμή της LH αποτελεί
την απαρχή για την ωοθυλακιορρηξία, την ωρίμανση του ωαρίου και την ωχρινοποίηση
των κοκκιωδών κυττάρων, ενώ η ωοθυλακιορρηξία θεωρείται το αποτέλεσμα της μειωμένης
ανθεκτικότητας του τοιχώματος του ωοθυλακίου, το οποίο προκύπτει ως επακόλουθο
της συνεργασίας ινωδολυτικών ενζύμων και προσταγλανδινών.
Oι διαγνωστικές μέθοδοι για την επιβεβαίωση της ωοθυλακιορρηξίας είναι:
I) οι Άμεσες, δηλαδή η ανεύρεση του ωαρίου ή των κοκκιωδών κυττάρων στο υγρό
του δουγλασείου, στην αρχόμενη ωχρινική φάση[16] και
II) οι Έμμεσες, στις οποίες περιλαμβάνονται: α) η αύξηση της βασικής θερμοκρασίας
του σώματος, β) η αύξηση της τιμής της προγεστερόνης κατά την 21η ημέρα, γ)
η διαπίστωση της προωοθυλακικής αιχμής της LH, δ) η διαπίστωση της επίδρασης
της εκκριτικής φάσης στο ενδομήτριο (βιοψία την 26η ημέρα) και ε) η απότομη
ελάττωση του μεγέθους του ωοθυλακίου με την ταυτόχρονη παρουσία ελεύθερου περιτοναϊκού
υγρού στον οπίσθιο δουγλάσειο χώρο[12,13] (ECHO/TV).
Ως προς τη διαπίστωση του συνδρόμου L.U.F. η διαγνωστική μεθοδολογία περιλαμβάνει:
I) Tη λαπαροσκοπική ανίχνευση (20η-22η ημέρα) του ωοθυλακιορρηκτικού στίγματος10,14,15,
το οποίο προσδιορίζεται ως μια οπή διαμέτρου 1-2 χιλιοστών στην επιφάνεια του
κυρίαρχου ωοθυλακίου, ενώ η διαπίστωσή του προϋποθέτει και την έξοδο του ωαρίου,
χωρίς όμως αυτό να θεωρείται απαραίτητο.
II) Tον προσδιορισμό -μέσω λαπαροσκόπησης ή παρακέντησης- της οιστραδιόλης και
της προγεστερόνης στο υγρό του δουγλασείου στο πρώτο μισό της εκκριτικής φάσης.
III) Tην υπερηχογραφική μελέτη του εξελισσόμενου ωοθυλακίου πριν και μετά την
ωοθυλακιορρηξία.
Όπως προαναφέρθηκε, πολλές είναι οι θεωρίες που έχουν κατά καιρούς προταθεί,
προκειμένου να διευκρινισθεί η υφιστάμενη συσχέτιση μεταξύ της ήπιας μορφής
ενδομητρίωσης και της υπογονιμότητας. Έτσι, ο Eissa και συν.16 και ο Tummon
και συν.[17] μέτρησαν τις διαστάσεις των κυρίαρχων ωοθυλακίων (κατά τη χρονική
περίοδο της αιχμής της LH) υπογόνιμων γυναικών, οι οποίες παρουσίαζαν ελαφρά
μορφή ενδομητρίωσης, βρήκαν ότι αυτά ήταν σημαντικά μικρότερων διαστάσεων (16,5
mm) από τα αντίστοιχα γυναικών που δεν εμφάνιζαν ενδομητρίωση και κατέληξαν
στο συμπέρασμα ότι η ελαφρά μορφή ενδομητρίωσης σχετίζεται με ωοθηκική δυσλειτουργία,
κατά την οποία η ανάπτυξη του κυρίαρχου ωοθυλακίου είναι, εκ των προτέρων, προδιαγεγραμμένη
(υπολειπόμενη).
Άλλοι συγγραφείς[18], ανασκοπώντας τη βιβλιογραφία, αμφισβήτησαν τα πιο πάνω
ευρήματα, διότι βρήκαν αντίστοιχες μέσες τιμές των διαστάσεων των κυρίαρχων
ωοθυλακίων που κυμαίνονταν από 19,8 μέχρι 23,2 mm.
Στη δική μας μελέτη, στις γυναίκες με ελαφρά μορφή ενδομητρίωσης η μέση τιμή
της μέσης διαμέτρου του κυρίαρχου ωοθυλακίου (τη στιγμή της αιχμής της LH) ήταν
20,9 mm (range: 18-24), έναντι 22,2 mm (range: 18-28) που βρέθηκε στις γυναίκες
χωρίς παθολογικά ευρήματα από την ελάσσονα πύελο (p: 0,298) .
O Brosens και συν.[21] μπόρεσαν να ανιχνεύσουν με λαπαροσκόπηση την παρουσία
του στίγματος στο 61% των γυναικών με υπογονιμότητα λόγω ελαφράς μορφής ενδομητρίωσης
και στο 94% των γυναικών με υπογονιμότητα οφειλόμενη είτε σε σαλπιγγικό παράγοντα,
είτε σε ανδρικό παράγοντα, θεώρησαν ως βασική αιτία της υπογονιμότητας των ασθενών
αυτών την ορμονική διαταραχή σε τοπικό επίπεδο (ωοθήκη) και κατέληξαν στο συμπέρασμα
ότι το σύνδρομο L.U.F. θα μπορούσε να θεωρηθεί ως σοβαρή αιτία που προκαλεί
υπογονιμότητα μόνο σε γυναίκες με ενδομητρίωση. O Marik & Hulka[22], ερευνώντας
την παρουσία του στίγματος σε γυναίκες με ενδομητρίωση, διαπίστωσαν ότι αυτό
ήταν παρόν στο 76% των ασθενών με ήπια ενδομητρίωση και στο 38% των ασθενών
με ενδομητρίωση βαριάς μορφής (με πυελικές συμφύσεις) και συμπέραναν ότι τα
ποσοστά της ωοθυλακιορρηξίας ελαττώνονται όσο αυξάνεται ο βαθμός της νόσου,
και -κατΥ αντιστοιχία- ότι η συχνότητα του συνδρόμου L.U.F. αυξάνεται παράλληλα
με τον βαθμό βαρύτητας της νόσου.
Στη δική μας εργασία, η παρουσία του στίγματος ανιχνεύθηκε σε ποσοστό 74% στην
ομάδα με ενδομητρίωση, έναντι 91,3% στις περιπτώσεις όπου η υπογονιμότητα οφειλόταν
σε ανδρικό ή σε σαλπιγγικό παράγοντα (p: 0,125). Eίναι γνωστό ότι σε γυναίκες
με φυσιολογικό κύκλο, οι συγκεντρώσεις των στεροειδών ορμονών του φύλου στο
ελεύθερο περιτοναϊκό υγρό μεταβάλλονται αμέσως μετά τη ρήξη του ωοθυλακίου και
συγκεκριμένα παρατηρείται υψηλή στάθμη προγεστερόνης, ενώ η οιστραδιόλη αυξάνεται
λιγότερο και οι τιμές της τεστοστερόνης και της Δ4-Aνδροστενδιόνης παραμένουν
σχεδόν αμετάβλητες. Aντίθετα, στο συνδρόμο L.U.F. διαπιστώνονται χαμηλές τιμές,
τόσο ως προς την οιστραδιόλη, όσο και κυρίως ως προς την προγεστερόνη.
Aναλυτικότερα, με την έναρξη της εκκριτικής αιχμής της LH αρχίζει να αυξάνεται
σημαντικά τόσο η ποσότητα του ελεύθερου περιτοναϊκού υγρού, όσο και η στάθμη
τής -από τα κοκκιώδη κύτταρα προερχόμενης- προγεστερόνης στο ωοθυλακικό υγρό
(ενώ η στάθμη της οιστραδιόλης βρέθηκε κατά πολύ χαμηλότερη σε σύγκριση με τα
αντίστοιχα επίπεδα της προγεστερόνης), τη δε στιγμή της ωοθυλακιορρηξίας η αυξημένη
αυτή ποσότητα της προγεστερόνης διαφεύγει στην περιτοναϊκή κοιλότητα και επειδή
η έκκρισή της από τα κοκκιώδη κύτταρα συνεχίζεται για μία περίπου εβδομάδα,
η πυκνότητά της στο ελεύθερο περιτοναϊκό υγρό εξακολουθεί να παραμένει υψηλή
για το αντίστοιχο χρονικό διάστημα.
Tα ανωτέρω δεν ισχύουν σε γυναίκες με ενδομητρίωση, όπου, κατά κανόνα, παρατηρούνται
χαμηλά επίπεδα προγεστερόνης στο ωοθυλακικό και συνεπώς και στο ελεύθερο περιτοναϊκό
υγρό και οι Zorn και συν.[23] και Ronnberg και συν.[24] απέδωσαν το γεγονός
είτε στον ελαττωμένο αριθμό των υποδοχέων-LH εξαιτίας της ανεπαρκούς δράσης
της FSH, είτε στην ενδογενή διαταραχή των ίδιων των υποδοχέων-LH. Eπιπλέον,
οι Cheesman και συν.[25] απέδειξαν ότι η προαναφερθείσα διαταραχή που παρουσιάζεται
σε επίπεδο υποδοχέων-LH ευθύνεται όχι μόνο για την υπολειπόμενη παραγωγή της
προγεστερόνης από την ωοθήκη, αλλά και για την ανεπάρκεια της ωχρινικής φάσης
που παρατηρείται, σε αυξημένη συχνότητα, σε γυναίκες με ενδομητρίωση.
Aντίθετα, άλλοι συγγραφείς26 βρήκαν ότι: α) υπογόνιμες γυναίκες με ενδομητρίωση
παρουσίασαν το ίδιο περίπου ποσοστό αυτόματης σύλληψης με υπογόνιμες γυναίκες
δίχως ενδομητρίωση, ενώ μόνο μετά από ετερόλογη σπερματέγχυση το ποσοστό επίτευξης
εγκυμοσύνης βρέθηκε χαμηλότερο σε γυναίκες με ενδομητρίωση, σε σχέση με αυτές
που δεν παρουσίαζαν ενδομητρίωση, β) δεν υπήρξε αιτιολογημένη και αποδεδειγμένη
συσχέτιση μεταξύ της έκτασης της ενδομητρίωσης και του βαθμού υπογονιμότητας,
και γ) η βιοψία του ενδομητρίου σε γυναίκες με ενδομητρίωση δεν έδειξε διαφορά
φάσης και, κατΥ αυτούς, η λειτουργικότητα του ενδομητρίου δεν αντικατοπτρίζεται
άμεσα ούτε από τα ιστολογικά του ευρήματα, αλλά ούτε και από τα περιφερικά επίπεδα
των ορμονών.
Tέλος, από μελέτες[9-11,27-29] που αναφέρονται στην εφαρμογή μεθόδων υποβοηθούμενης
αναπαραγωγής σε γυναίκες με ενδομητρίωση, προέκυψε ότι σε αυτές εμφανίζονται:
α) μακρύτερη ωοθυλακική περίοδος, β) σημαντικά χαμηλότερα επίπεδα LH, γ) χαμηλότερη
συχνότητα γονιμοποίησης των ωοκυττάρων, δ) υψηλότερη συχνότητα αυτόματων αποβολών
πρώτου τριμήνου (47% έναντι 14%), ε) μικρότερος αριθμός λαμβανόμενων ωοκυττάρων,
ζ) μικρότερος αριθμός εμβρύων σταδίου τεσσάρων κυττάρων, στις 48 ώρες μετά τη
λήψη τους και η) μεγαλύτερος αριθμός άτρητων/ μη ρηγνυόμενων ωοθυλακίων (σύνδρομο
L.U.F.), γεγονότα που τεκμηριώνουν την αρνητική επίδραση της ενδομητρίωσης στην
ποιότητα των ωοκυττάρων και των εμβρύων.
Συμπεράσματα
Όπως προέκυψε από τη στατιστική ανάλυση των δεδομένων της εργασίας
μας:
(1) Ποσοστό της τάξης του 50% από τις γυναίκες, οι οποίες, πριν από τον λαπαροσκοπικό
έλεγχο, είχαν χαρακτηρισθεί ότι παρουσίαζαν υπογονιμότητα άγνωστης αιτιολογίας,
εμφάνισαν, τελικά, ενδομητρίωση.
(2) Παρατηρήθηκε μεταβολή της συχνότητας διαπίστωσης της ωοθυλακιορρηξίας, η
οποία ήταν αντιστρόφως ανάλογη του βαθμού βαρύτητας της νόσου.
(3) Δεν παρατηρήθηκε σημαντική διαφορά ως προς τη μέση τιμή της μέσης διαμέτρου
του κυρίαρχου ωοθυλακίου (κατά τη χρονική περίοδο της αιχμής της LH) μεταξύ
των γυναικών με ελαφρά μορφή ενδομητρίωσης (20,9 mm) και των γυναικών χωρίς
παθολογικά ευρήματα από την ελάσσονα πύελο (22,2 mm).
Abstract
The purpose of this study was to investigate the correlation between
endometriosis and the syndrome L.U.F, with subfertility.
Material and Method: The study was carried out on 46 patients who underwent
diagnostic laparoscopy due to "subfertility for unknown reasons".
The protocol consisted of: a) the examination of the case history, b) the every-day
measurement of the body base temperature and the hormones: FSH, LH, E2, Prg
and Prl, c) the vaginal ultrasonic scan and d) the laparoscopic examination.
Results: Based on the findings of the laparoscopic examination the patients
were classified in two groups: Group A consisted of 23 patients with endometriosis
(10 of them with slight, 8 with medium and 5 with the serious type) and Group
B consisted of 23 patients who had no findings of endometriosis.
The statistical check showed that:
1) According to the parameters: age, length of subfertility, blood prolactin,
presence of the stigma, the two groups, A and B did not have any significant
statistical difference between them.
2) As far as the parameter presence of the stigma, the 3 sub-groups (slight-medium-serious
grade of endometriosis) of group A differed significantly statically between
the two and
3) According to the parameters of average value of the average diameter of the
dominant follicle (the moment of peak of LH), the two groups A and B did not
differ significantly statistically between them.
Conclusions: 1) 50% of the women, who on admission, presented infertility due
to unknown reasons, finally presented endometriosis.
2) In the women with a slight form of endometriosis, the average value of the
average diameter of the dominant follicle (the moment of peak of LH) was smaller
(20,9mm) than that found in women who did not present pathological findings
of the minor pelvis (22,2mm).
3) The presence of ?the stigmaΣ was found in 74% of the group that presented
endometriosis, as opposed to 91.3% that we found in the cases where the infertility
was due to the male or fallopian factor.
Key words:
endometriosis, syndrome L.U.F, subfertility, ovarian stigma.
BIBΛIOΓPAΦIA:
1. Kennedy S. The genetics of endometriosis. J Reprod Med 1998; 43:263-268.
2. Giudice LC, Tazuke SI, Swiersz L. Status of current research on endometriosis.
J Reprod Med 1998; 43:252-262.
3. Oral E, Arici, A. Pathogenesis of endometriosis. Obstet Gynecol Clin North
Am 1997; 24:219-233.
4. Vercellini P, Aimi G, De Giorgi O, Maddalena S, Carinelli S, Crosignani PG.
Is cystic ovarian endometriosis an asymmetric disease? Br J Obstet Gynecol 1998;
105:1018-1021.
5. Guarnaccia M, Olive DL. The structure and future of endometriosis research.
Obstet Gynecol Clin North Am 1997; 24:455-465.
6. Somigliana E, Vigano P, Vignali M. Endometriosis and unexplained recurrent
spontaneous abortion: pathological states resulting from aberrant modulation
of natural killer cell function? Hum Reprod Update 1999; 5:41-51.
7. Braun DP, Dmonski WP. Endometriosis: abnormal endometrium and dysfunctional
immune response. Curr Opin Obstet Gynecol 1998; 10:365-369.
8. Ho H-N, Wu M-Y, Yang Y-S. Peritoneal cell immunity and endometriosis. Am
J Reprod Immunol 1997; 38:400-412.
9. Nisolle M, Donnez J. Peritoneal endometriosis, ovarian endometriosis and
adenomyotic nodules of the rectovaginal septum are there different entities.
Fertil Steril 1997; 68:585-596.
10. Marcoux S, Maneux R, Berube S. Laparoscopic surgery in infertile women with
minimal or mild endometriosis: Canadian Collaborative Group on Endometrion.
N Eng J Med 1997; 337:217-222.
11. Muzii L, Manara R, Brunetti L, Orlando G, Michelotto B, Benedetti Panici
P. Atipical endometriosis revised. Clinical and biochemical evaluation of the
different forms of superficial implants. Fertil Steril 2000; 74:739-742.
12. Guerriero S, Ajossa S, Lai MP, Mais V, Paoletti AM, Melis GB. Transvaginal
ultrasonography in the diagnosis of pelvic adhesions. Hum Reprod 1997; 12:2649-2653.
13. Alcazar JL, Laparte C, Jurado M, Lopez-Garcia G. The role of transvaginal
ultrasonography combined with color velocity imaging and pulsed Doppler in the
diagnosis of endometrioma. Fertil Steril 1997; 67:487-491.
14. Garry R, Clayton R, Hawe J. The effect of endometriosis and its radical
laparoscopic excision on quality of life indicators. Br J Obstet Gynaecol 2000;
107:44-54.
15. Sutton CJ, Pooley AS, Ewen SP, Haines P. Follow-up report on a randomized
controlled trial of laser laparoscopy in the treatment of pelvic pain associated
with minimal to moderate endometriosis. Fertil Steril 1997; 68:1070-1074.
16. Eissa MK, Sawers RS, Docker MF, Lynch SS, Newton JR. Characteristics and
incidence of dysfunctional ovulation patterns detected by ultrasound. Hum Reprod
1987; 47:603-612.
17. Tummon IS, Maclin WM, Radwanska E, Binor Z, Dmowski WP. Occult ovulatory
disfunction in women with minimal endometriosis and unexplained infertility.
Fertil Steril 1988; 50:716-720.
18. Cahill DJ, Wardle PG, Maile LA, Harlow CR, Hull MG. Ovarian dysfunction
in endometriosis-associated and unexplained infertility. J Assist Reprod Genet
1997; 14:554.
19. Ryan IP, Taylor RN. Endometriosis and infertility: new concept. Obstet Gynaecol
Surv 1997; 365-369.
20. Vercellini P, Pisacreta A, De Giorgi O, Yaylayan L, Zaina B, Crosignani
PG. Management of advanced endometriosis. In: Kempers RD, Cohen J, Haney AF,
Younger JB, eds. Fertility and Reproductive Medicine. Amsterdam: Elseviere Science
B.V. 1998; 369-386.
21. Brosens IA, Koninckx PR, Corveleyn PA. A study of plasma progesterone, oestradiol-17,
prolactin and LH levels and of the luteal phase appearance of the ovaries in
patients with endometriosis and infertility. Br J Obstet Gynaecol 1978; 85:246-250.
22. Marik J, Hulka J. Luteinized unruptured follicle syndrome: a subtle cause
of infertility. Fertil Steril 1978; 29:270-274.
23. Zorn JR, Roger M, Savale M, et al. Steroid hormone levels in peritoneal
fluid during the periovulatory period. Fertil Steril 1982; 38:162.
24. Ronnberg L, Kauppila A, Rajaniemi H. Luteinizing hormone receptor disorder
in endometriosis. Fertil Steril 1984; 42:64.
25. Cheesman KL, Cheesman SD, Chatterton RT, et al. Alteration in progesterone
metabolism and luteal function in infertile women with endometriosis. Fertil
Steril 1983; 40:590.
26. Olivennes F, Feldberg D, Lin H, Cohen J, Moy F, Rosenwacks Z. Endometriosis:
a stage by stage analysis-the role of in vitro fertilization. Fertil Steril
1996; 64:392.
27. Yanushpolsky EH, Best CL, Jackson KV, Clarke RN, Barbiery RL, Hornstein
MD. Effects of endometriosis on oocyte quality, embryo quality and pregnancy
rates in vitro fertilization cycles: a prospective, case-controlled study. J
Assist Reprod Genet 1998; 15:193.
28. Sung L, Mukherjee T, Takeshige T, Bustillo M, Copperman AB. Endometriosis
is not detrimental to embryo implantation in oocyte recipients. J Assist Reprod
Genet 1997; 14:152.
29. Mvugner Y, Rubio C, Bernal A, Gaitan P, Remohv L, Simon C, Pllicer A. The
impact of endometriosis in couples undergoing intracytoplasmic sperm injection
because of male infertility. Human Reprod 1997; 12:2282.