

ΣΤΡΟΓΓΥΛΟ ΤΡΑΠΕΖΙ
Λοιμώξεις του Κεντρικού Νευρικού Συστήματος
ΣΥΝΤΟΝΙΣΤΡΙΑ: Μ. ΠΑΠΑΓΡΗΓΟΡΙΟΥ-ΘΕΟΔΩΡΙΔΟΥ
ΙΟΓΕΝΗΣ ΜΗΝΙΓΓΙΤΙΔΑ ΚΑΙ
ΕΓΚΕΦΑΛΙΤΙΔΑ
Β. Παπαευαγγέλου
Οι ιογενείς λοιμώξεις του κεντρικού νευρικού συστήματος (ΚΝΣ) είναι λιγότερο
συχνές από τις ιώσεις του αναπνευστικού και του γαστρεντερικού συστήματος, προκαλούν,
όμως, άγχος και πανικό λόγω της σύγχυσής τους με τη μικροβιακή μηνιγγίτιδα.
Οι ιοί προσβάλλουν τις μήνιγγες, το εγκεφαλικό παρέγχυμα, αλλά και το νωτιαίο
μυελό και έτσι, ανάλογα με το προεξάρχον κλινικό σύμπτωμα, η νόσος χαρακτηρίζεται
ως μηνιγγίτιδα, μηνιγγοεγκεφαλίτιδα, εγκεφαλίτιδα ή εγκεφαλομυελίτιδα. Λιγότερο
συχνά οι ιοί προκαλούν μυελίτιδα, Guillain Barre, πάρεση κρανιακών νεύρων ή
περιφερική νευροπάθεια.
Ως ιογενής μηνιγγίτιδα ορίζεται η οξεία φλεγμονή των μηνίγγων, όπου στο ΕΝΥ
ανευρίσκονται >20 μονοκύτταρα/mm3, χωρίς να ανιχνεύεται μικροβιακός παράγοντας
με καλλιέργεια ή νεότερες μεθόδους.
ΙΟΓΕΝΗΣ ΜΗΝΙΓΓΙΤΙΔΑ
Επιδημιολογία
Οι ιοί αποτελούν το συχνότερο αίτιο μηνιγγίτιδας, με μεγαλύτερη επίπτωση στη
βρεφική και την παιδική ηλικία. Από μελέτη της κλινικής βρέθηκε ότι η ετήσια
επίπτωση της ιογενούς μηνιγγίτιδας είναι 17/100.000 παιδιά 1-14 ετών, ενώ είναι
μεγαλύτερη σε παιδιά <5 ετών (25/100.000 παιδιά). Σε ποσοστό >80%, η ιογενής
μηνιγγίτιδα οφείλεται σε εντεροϊούς και συνεπώς ο όρος ιογενής μηνιγγίτιδα αφορά
κυρίως σε λοίμωξη από εντεροϊούς. Τα κρούσματα εμφανίζονται σποραδικά ή και
με τη μορφή επιδημιών, συνήθως κατά τους καλοκαιρινούς μήνες. Οι εντεροϊοί μεταδίδονται
με την εντεροστοματική οδό και ο άνθρωπος αποτελεί το μοναδικό ξενιστή. Έχουν
αναγνωριστεί περισσότεροι από 68 ορότυποι (πίνακας 1) και ορισμένοι είναι περισσότερο
νευροτρόποι από άλλους, όπως οι ιοί Echo 7, 9, 11 και 30, Coxsackie B5 και ο
εντεροϊός 71. Ο εντεροϊός 72 αφορά στον ιό της ηπατίτιδας Α, που πρόσφατα κατετάγη
στους ηπατοϊούς (Ηeparnavirus).
Κλινική εικόνα - Παθογένεια
Ο χρόνος επώασης των λοιμώξεων από εντεροϊούς κυμαίνεται μεταξύ 3-10 ημερών.
Οι εντεροϊοί εισέρχονται από τη στοματική κοιλότητα ή το ανώτερο αναπνευστικό
σύστημα και στη συνέχεια πολλαπλασιάζονται στο λεμφικό ιστό του ανώτερου αναπνευστικού
και του πεπτικού συστήματος (αμυγδαλές, τραχηλικοί λεμφαδένες, μεσεντέριοι λεμφαδένες
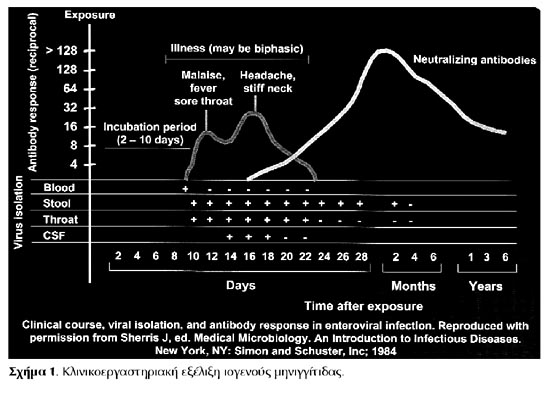
και πλάκες Peyer). Ακολουθεί μικρού βαθμού ιαιμία που προβάλλει κλινικά με κακουχία,
πυρετό και φαρυγγαλγία και έχει ως αποτέλεσμα την επινέμηση των διάφορων οργάνων-στόχων
από τον ιό, όπως το κεντρικό νευρικό σύστημα, την καρδιά, το ήπαρ, το πάγκρεας,
τα επινεφρίδια, το δέρμα και τους βλεννογόνους (σχήμα 1). Μετά από τον πολλαπλασιασμό
του στα διάφορα όργανα, ο ιός εισέρχεται και πάλι στην κυκλοφορία. Η δεύτερη
μεγάλου βαθμού ιαιμία έχει συχνά ως αποτέλεσμα την είσοδο του ιού στο ΚΝΣ, με
άνοδο του πυρετού, κεφαλαγία και αυχενική δυσκαμψία. Οι δύο φάσεις της ιαιμίας
προβάλλουν κλινικά ως διφασική νόσος.
Εργαστηριακή
διάγνωση
Τα ευρήματα από τη γενική εξέταση του εγκεφαλονωτιαίου υγρού (ΕΝΥ), που συνηγορούν
υπέρ της ιογενούς μηνιγγίτιδας, περιλαμβάνουν μέτρια σχετικά αύξηση των λευκών
(συνήθως <2.000 κύτταρα), με λεμφοκυτταρικό τύπο, φυσιολογική γλυκόζη και
μέτρια αυξημένο λεύκωμα (πίνακας 2). Παράλληλα, η χρώση κατά Gram, η αναζήτηση
μικροβιακών αντιγόνων και η καλλιέργεια του ΕΝΥ είναι αρνητικές. Όμως, στην
κλινική πράξη, συχνά, όταν γίνεται οσφυονωτιαία παρακέντηση τα πρώτα 24ωρα της
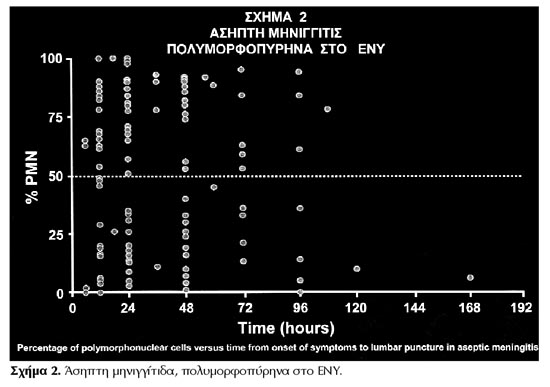
νόσου ανευρίσκεται πολυμορφοπυρηνικός τύπος λευκών στο ΕΝΥ. Πρόσφατη μελέτη
από τους Negrini et al, έδειξε ότι το 57% των παιδιών με ιογενή μηνιγγίτιδα,
που παρακεντήθηκαν κατά τα πρώτα 24ωρα της νόσου, είχαν πολυμορφοπυρηνικό τύπο
λευκών στη γενική εξέταση του ΕΝΥ (σχήμα 2). Ανάλογα είναι και τα στοιχεία από
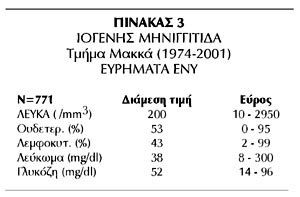
την κλινική μας, όπου επί συνόλου 771 ιογενών μηνιγγίτιδων που νοσηλεύτηκαν
τα τελευταία 25 χρόνια (1974-2001), τα περισσότερα παιδιά είχαν πολυμορφοπυρηνικό
τύπο λευκών (πίνακας 3). Επομένως, η διαφορική διάγνωση μεταξύ μικροβιακής και
ιογενούς μηνιγγίτιδας δεν μπορεί να στηριχθεί στον αριθμό ή τον τύπο των λευκοκυττάρων.
Πρέπει να σημειωθεί, όμως, ότι λεύκωμα μεγαλύτερο από 120mg/dl και σάκχαρο μικρότερο
του 25mg/dl συνηγορούν υπέρ της μικροβιακής μηνιγγίτιδας.
Η αιτιολογική διάγνωση της ιογενούς μηνιγγίτιδας, παλαιότερα, γινόταν μόνο με
την απομόνωση του ιού από το ΕΝΥ σε ιστοκαλλιέργεια και την αναγνώριση της ειδικής
κυτταροπαθογόνου δράσης του ιού, καθώς και με τον ορολογικό έλεγχο (δύο δείγματα
ορού με διαφορά τουλάχιστον 2 εβδομάδων). Οι μέθοδοι, όμως, αυτές είναι χρονοβόρες
και έχουν χαμηλή ευαισθησία (65-76%). Σήμερα, με τη βοήθεια της μοριακής βιολογίας,
είναι δυνατή η ανίχνευση γενετικού υλικού του ιού στο ΕΝΥ. Για την ανίχνευση
του RNA των εντεροϊών χρησιμοποιείται η τεχνική της ανάστροφης τρανσκριπτάσης
και της αλυσιδωτής αντίδρασης της πολυμεράσης (RT-PCR). Πρόκειται για ταχεία
και αξιόπιστη μέθοδο που δίνει αποτέλεσμα σε 5 -24 ώρες και κυκλοφορεί με τη
μορφή έτοιμου kit στην αγορά. Η μέθοδος είναι ευαίσθητη (92-100%), ειδική (97-100%)
και απαιτεί πολύ μικρή ποσότητα ΕΝΥ. Το γενετικό υλικό που ανιχνεύεται είναι
κοινό για πολλούς εντεροϊούς και έτσι δεν υπάρχει η δυνατότητα ειδικής διάγνωσης
του οροτύπου του ιού. Η RT-PCR μπορεί να μειώσει το χρόνο νοσηλείας των ασθενών
με ιογενή μηνιγγίτιδα, αλλά και τη χρήση αντιβιοτικών. Η ποσοτική μέτρηση του
ιικού φορτίου στο ΕΝΥ είναι ιδιαίτερα χρήσιμη στην παρακολούθηση των ανοσοκατασταλμένων
ασθενών, στους οποίους οι εντεροϊοί είναι δυνατόν να προκαλέσουν χρόνια μηνιγγίτιδα.
Εξάλλου, η συμβολή της PCR είναι σημαντική στις περιπτώσεις επιδημίας, οπότε
είναι δυνατή η ταυτοποίηση του ορότυπου του εντεροϊού με τη βοήθεια δεύτερης
PCR και ειδικών κωδωνίων αναγνώρισης.
Συχνά προβληματίζουν οι περιπτώσεις παιδιών που χαρακτηρίζονται ως ατελώς θεραπευθείσες
μηνιγγίτιδες. Υπολογίζεται ότι το 25-30% των παιδιών έχουν λάβει από του στόματος
αντιμικροβιακά φάρμακα πριν την είσοδό τους στο νοσοκομείο. Όμως, έχει τεκμηριωθεί
ότι λίγες από του στόματος δόσεις αντιβιοτικού δεν διαφοροποιούν τα ευρήματα
της γενικής εξέτασης του ΕΝΥ, αλλά επηρεάζουν μόνο τη χρώση κατά Gram και κυρίως
την καλλιέργεια του ΕΝΥ. Έτσι, εάν στο ΕΝΥ ανευρίσκεται λεμφοκυτταρικός τύπος
λευκών και φυσιολογικό σάκχαρο, και δεν ανευρεθεί μικροβιακός παράγων με τη
χρώση κατά Gram ή την καλλιέργεια, είναι δυνατή η διακοπή της θεραπείας. Χρήσιμοι
είναι και οι δείκτες οξείας φλεγμονής του ορού (ΤΚΕ, C- αντιδρώσα πρωτεΐνη),
αλλά και νεότερες τεχνικές, όπως η ανίχνευση αντιγόνου ή γενετικού υλικού των
πιθανών μικροβιακών παραγόντων στο ΕΝΥ. Σε κάθε περίπτωση θα πρέπει να συνεκτιμηθεί
η κλινική εικόνα του παιδιού, αλλά και τα επιδημιολογικά δεδομένα.



Αντιμετώπιση
- πρόγνωση
Η πρόγνωση της ιογενούς μηνιγγίτιδας είναι συνήθως άριστη και δεν χρειάζεται
ειδική αντι-ιική αγωγή, πέραν της συμπτωματικής υποστήριξης του ασθενή με τη
χορήγηση αντιπυρετικών και ενδοφλέβιων υγρών.
Επιφυλακτική είναι η πρόγνωση στα νεογνά που εμφανίζουν γενικευμένη λοίμωξη
από εντεροϊούς, με κλινική εικόνα σηψαιμίας και στους ανοσοκατασταλμένους ασθενείς
(αγαμμασφαιριναιμία, κ.λπ.) που εμφανίζουν χρόνια μηνιγγοεγκεφαλίτιδα. Έχουν
χρησιμοποιηθεί διάφοροι αντι-ιικοί παράγοντες, όπως η ιντερφερόνη-α, ή η γ-σφαιρίνη
σήμερα, όμως, υπάρχει η δυνατότητα ειδικής αντι-ιικής αγωγής με τη χρήση του
Pleconaril. Το νέο αυτό φάρμακο εμποδίζει την προσκόλληση του ιού στο κύτταρο
και εμφανίζει ικανοποιητική αντι-ιική δράση έναντι του συνόλου των οροτύπων
των εντεροϊών. Χορηγείται από του στόματος σε δόση 2,5 - 5mg/kg τρεις φορές
την ημέρα, για 7 ημέρες. Στη βιβλιογραφία αναφέρονται ικανοποιητικά αποτελέσματα
από τη χορήγησή του σε μικρό αριθμό νεογνών και ανοσοκατασταλμένων ασθενών,
όμως, για την πλήρη τεκμηρίωση της αποτελεσματικότητας απαιτείται μεγαλύτερος
αριθμός κλινικών μελετών.
ΙΟΓΕΝΗΣ
ΕΓΚΕΦΑΛΙΤΙΔΑ
Η ιογενής εγκεφαλίτιδα είναι λοίμωξη του εγκεφαλικού παρεγχύματος και αποτελεί
σπάνια επιπλοκή των συνηθισμένων ιογενών λοιμώξεων. Η εγκεφαλίτιδα μπορεί να
διακριθεί σε οξεία εγκεφαλίτιδα (ιός απλού έρπητα-HSV, αρμποϊοί, φλαβοϊοί) και
σε μεταλοιμώδη εγκεφαλομυελίτιδα (ανεμευλογιά, γρίππη). Σπανιότερες είναι οι
εγκεφαλίτιδες από ιούς βραδείας ανάπτυξης (νόσος τρελών αγελάδων) και οι χρόνιες
εγκεφαλοπάθειες ιογενούς αιτιολογίας (υποξεία σκληρυντική πανεγκεφαλίτιδα από
ιλαρά, SSPE).
Η επίπτωση της ιογενούς εγκεφαλίτιδας υπολογίζεται μεταξύ 0.5 - 1.4/100.000/έτος.
Αιτιολογικός παράγοντας ανευρίσκεται σε λιγότερο από τις μισές περιπτώσεις και
από αυτές, ο HSV ευθύνεται για το 10-16%. Λιγότερο συχνά ευθύνεται ο EBV ή οι
ερπητοϊοί 6 και 7 (HHV-6,7).
Τα τελευταία χρόνια έχουν εμφανιστεί επιδημίες νέων νευροτρόπων ιών. Στην Αυστραλία,
μετά το 1996 έχουν αναφερθεί αρκετοί θάνατοι από τον ιό της λύσσας των νυχτερίδων.
Στην Άπω Ανατολή, δύο νέοι παραμυξοϊοί, οι ιοί Nipah και Hendra, προκαλούν εγκεφαλίτιδα
με χαρακτηριστική απεικόνιση στο MRI και υψηλή θνητότητα (35%). Ο ερπητοϊός
των πιθήκων (B virus) μπορεί να μεταδοθεί στον άνθρωπο μετά από δήγμα πιθήκου,
οπότε προκαλεί βαρειά εγκεφαλίτιδα με υψηλή θνητότητα (70%), που δεν ανταποκρίνεται
στα γνωστά αντι-ιικά φάρμακα (ακυκλοβίρη, γανκυκλοβίρη). Πρόσφατα, περιγράφηκε
επιδημία από τον εντεροϊό 71 σε παιδιά στην Ταϊβάν (1998), η οποία προκάλεσε
εγκεφαλίτιδα με υψηλή θνητότητα λόγω προσβολής του στελέχους και εμφάνισης πνευμονικού
οιδήματος.
| ΠΙΝΑΚΑΣ
4 ΝΟΣΗΜΑΤΑ ΠΟΥ ΜΙΜΟΥΝΤΑΙ ΤΗΝ ΕΡΠΗΤΙΚΗ ΕΓΚΕΦΑΛΙΤΙΔΑ |
|
- Λοιμώξεις (ιογενής
εγκεφαλίτιδα, μεταλοιμώδης εγκεφαλίτιδα, απόστημα εγκεφάλου, φυματιώδης/κρυπτοκοκκική
μηνιγγίτιδα) |
Παθογένεια
οξείας ιογενούς εγκεφαλίτιδας
Δύο είναι οι κύριοι παθογενετικοί μηχανισμοί πρόκλησης ιογενούς εγκεφαλίτιδας.
Οι εντεροϊοί, αλλά και οι αρμποϊοί, φλαβοϊοί που μεταδίδονται από δήγματα κουνουπιών,
εισβάλλουν στο ΚΝΣ μέσω ιαιμίας. Η αιματογενής διασπορά έχει ως αποτέλεσμα τη
φλεγμονή του ενδοθηλίου των αγγείων και την περιαγγειακή λεμφοκυτταρική διήθηση,
κυρίως στη φλοιώδη φαιά ουσία, αλλά και στο εγκεφαλικό στέλεχος και τα βασικά
γάγγλια. Ακολουθεί οίδημα του εγκεφαλικού ιστού, με αποτέλεσμα την καταστροφή
των νευρώνων και την αύξηση της νευρογλοίας.
Σε άλλες περιπτώσεις, όπως στις λοιμώξεις με τον ιό του απλού έρπητα (HSV),
ο ιός εισέρχεται στο ΚΝΣ, συνήθως μετά από αναζωπύρωση του ιού, στο τρίδυμο
νεύρο και μέσω της οσφρητικής οδού με αποτέλεσμα τη διασπορά μέσω των νευρώνων
και την επινέμησή του κυρίως στο μετωπιαίο και στον κροταφικό λοβό. Παρατηρείται
ενδονευρωνικός πολλαπλασιασμός του ιού και μετάδοσή του μεταξύ των νευρώνων.
Σε ιστολογικά παρασκευάσματα, χαρακτηριστικά είναι τα ενδοπυρηνικά έγκλειστα
τύπου Crowdy στα νευρωνικά κύτταρα που έχουν μολυνθεί, ενώ συχνά παρατηρείται
απόπτωση των νευρώνων.
Κλινική
εικόνα - διάγνωση
Η κλινική εικόνα περιλαμβάνει πυρετό, κεφαλαλγία και κυρίως διαταραχή του επιπέδου
συνείδησης. Συχνά παρατηρείται διαταραχή του προσανατολισμού, της συμπεριφοράς
ή και της ομιλίας. Στην περίπτωση της ερπητικής εγκεφαλίτιδας, συχνά παρατηρείται
αφασία ή/και ανοσμία. Συνυπάρχουν εστιακά ή γενικευμένα νευρολογικά σημεία,
όπως σπασμοί, ημιπάρεση ή και κώμα.
Σε παιδιά με τέτοια κλινική προβολή θα πρέπει να αποκλειστούν άλλα νοσήματα
που φαίνονται στον πίνακα 4.
Η διαγνωστική προσέγγιση θα αρχίσει με την εξέταση του ΕΝΥ, στο οποίο, συνήθως,
παρατηρείται μικρή αύξηση των λευκών (<20/mm3) και του λευκώματος (50-200mg/dl)
και φυσιολογικό σάκχαρο. Στην περίπτωση της ερπητικής εγκεφαλίτιδας είναι δυνατόν
να παρατηρηθεί στο ΕΝΥ και αυξημένος αριθμός ερυθρών. Πρέπει να σημειωθεί ότι
το 3-5% των ασθενών έχουν φυσιολογική εξέταση ΕΝΥ.
Για την αιτιολογική διάγνωση, η αναζήτηση του ιού μπορεί να γίνει με καλλιέργεια,
με ανίχνευση γενετικού υλικού με PCR και με ορολογικό έλεγχο. Η απομόνωση του
ιού γίνεται με τη λήψη δείγματος από το ρινοφάρυγγα, το ΕΝΥ, τα ούρα ή και τα
κόπρανα, αλλά έχει χαμηλή ευαισθησία (<50%) και απαιτεί εξειδικευμένο ιολογικό
εργαστήριο. Ο ορολογικός έλεγχος του ορού και τον ΕΝΥ αποτελεί χρονοβόρα διαδικασία
(δύο δείγματα με διαφορά 2-4 εβδομάδων) και δεν είναι διαγνωστικός στην οξεία
φάση. Η ανεύρεση IgM αντισωμάτων αξιολογείται, ενώ εξέταση εκλογής, σήμερα,
είναι η αναζήτηση γενετικού υλικού του ιού με PCR στο ΕΝΥ που προσφέρει τη διάγνωση
άμεσα και αποτελεί μέθοδο με μεγάλη αξιοπιστία. Ειδικότερα για τον HSV, αναφέρεται
ότι η ανίχνευσή του στο ΕΝΥ με PCR, έχει ευαισθησία 99% και ειδικότητα 94%.
Για τη χρήση του ηλεκτροεγκεφαλογραφήματος (ΗΕΓ) και των νευροαπεικονιστικών
μεθόδων στη διάγνωση της οξείας ιογενούς εγκεφαλίτιδας θα αναφερθεί ο κος Γιουρούκος.
Αντιμετώπιση
της οξείας εγκεφαλίτιδας
Η αντιμετώπιση της οξείας ιογενούς εγκεφαλίτιδας περιλαμβάνει κατ' αρχήν τη
σταθεροποίηση του ασθενή, ανάλογα με τη βαρύτητα της κλινικής προβολής, με διασωλήνωση
και μηχανική υποστήριξη της αναπνοής, την αντιμετώπιση του εγκεφαλικού οιδήματος
και των σπασμών. Κάθε περιστατικό οξείας εγκεφαλοπάθειας θα πρέπει να αντιμετωπίζεται,
αρχικά, ως ερπητική εγκεφαλίτιδα με την ενδοφλέβια χορήγηση ακυκλοβίρης σε δόση
20mg/kg ανά 8ωρο, για 14-21 ημέρες. Σε περίπτωση που απομονωθεί άλλο ιογενές
αίτιο μπορεί αντίστοιχα να χρησιμοποιηθεί γανκυκλοβίρη (CMV), pleconaril (εντεροϊός)
ή οσελταμαβίρη (ιός γρίππης).
Υποτροπή της εγκεφαλίτιδας μετά τη διακοπή της ειδικής αντι-ιικής αγωγής περιγράφεται
στο 5% των περιπτώσεων και συνήθως αφορά σε νεογνά ή παιδιά που έλαβαν μικρότερη
δόση ή διάρκεια θεραπείας. Σε ορισμένες περιπτώσεις, όμως, πιθανολογείται ότι
η υποτροπή της κλινικής εικόνας οφείλεται στην ανάπτυξη μεταλοιμώδους εγκεφαλίτιδας
μέσω ανοσολογικού μηχανισμού και όχι σε αναζωπύρωση της λοίμωξης. Στις περιπτώσεις
αυτές, συνήθως, δεν παρατηρείται ανταπόκριση στη χορήγηση του δεύτερου θεραπευτικού
σχήματος ακυκλοβίρης. Τέλος, τα τελευταία χρόνια, έχει περιγραφεί ανθεκτικότητα
του HSV στην ακυκλοβίρη, που αφορά όμως κυρίως σε ανοσοκατασταλμένα άτομα, τα
οποία έχουν λάβει ακυκλοβίρη στο παρελθόν. Στις περιπτώσεις αυτές μπορούν να
χρησιμοποιηθούν μεταβολίτες της ακυκλοβίρης (βαλακυκλοβίρη ή γανκυκλοβίρη).
Πρόγνωση
ερπητικής εγκεφαλίτιδας
Η πρόγνωση της οξείας ερπητικής εγκεφαλίτιδας είναι επιφυλακτική. Πριν τη χορήγηση
της ακυκλοβίρης η θνητότητα ήταν >70% και μόλις 3% των ασθενών που επιβίωναν
ήταν χωρίς νευρολογικό υπόλειμμα. Αντίθετα, σήμερα, με την άμεση χορήγηση της
ακυκλοβίρης η θνητότητα υπολογίζεται στο 25% των ασθενών (40% για παιδιά <2
ετών και 5% για μεγαλύτερα παιδιά και ενήλικες). Οι μισοί περίπου ασθενείς που
επιβιώνουν εμφανίζουν νευρολογικές επιπλοκές, όπως διαταραχές συμπεριφοράς,
επιληψία, ψυχοκινητική καθυστέρηση, αταξία, πάρεση ή σπαστικότητα. Παράγοντες
που σχετίζονται με κακή πρόγνωση περιλαμβάνουν τη μικρή ηλικία του ασθενή (<30
ετών), τη διαταραχή του επιπέδου συνείδησης (Glasgow score <6), την εμφάνιση
εστιακών νευρολογικών σημείων στην εισαγωγή, καθώς και τη μεγάλη διάρκεια συμπτωμάτων
(>4 ημέρες) πριν την έναρξη της αντι-ιικής αγωγής.
Μεταλοιμώδης
εγκεφαλίτιδα -εγκεφαλομυελίτιδα
Η μεταλοιμώδης εγκεφαλίτιδα είναι συχνή στην παιδική ηλικία (μέγιστη συχνότητα
σε παιδιά 5-6 ετών) και εμφανίζεται ημέρες ή και εβδομάδες μετά από οξεία λοίμωξη,
συνηθέστερα του ανώτερου αναπνευστικού. Στα συνήθη αίτια περιλαμβάνονται η ανεμευλογιά,
η γρίπη και η παραγρίπη, η ιλαρά, η ερυθρά και το μυκόπλασμα της πνευμονίας.
Ο παθογενετικός μηχανισμός είναι αυτοάνοσος και οφείλεται στην αντίδραση των
Τ-λεμφοκυττάρων έναντι της βασικής πρωτεΐνης της μυελίνης, που οδηγεί σε απομυελίνωση.
Η διαφοροδιάγνωση της μεταλοιμώδους από την οξεία ιογενή εγκεφαλίτιδα είναι
απαραίτητη, γιατί η πρόγνωση είναι καλή και η θεραπεία της περιλαμβάνει τη χορήγηση
κορτικοστεροειδών.
Τυπικό παράδειγμα μεταλοιμώδους εγκεφαλίτιδας είναι οι περιπτώσεις μετά από
ανεμευλογιά. Η εγκεφαλίτιδα είναι συχνή επιπλοκή (0.3-1/1000 περιπτώσεις) της
ανεμευλογιάς και αποτελεί τη δεύτερη αιτία νοσηλείας παιδιών με ανεμευλογιά.
Μπορεί να ακολουθήσει και μετά από έρπητα ζωστήρα. Διακρίνουμε δύο μορφές: την
οξεία ιογενή εγκεφαλίτιδα και τη μεταλοιμώδη παρεγκεφαλίτιδα. Σημειώνεται ότι
σε κάποιες περιπτώσεις υπάρχει επικάλυψη της κλινικής προβολής και είναι δύσκολη
η διάκριση των δύο μορφών. Η οξεία ιογενής εγκεφαλίτιδα από τον ιό της ανεμευλογιάς
είναι συχνότερη στους ενήλικες και σε παιδιά <5 ετών, εμφανίζεται στη φάση
της ιαιμίας (ακόμα και πριν την έκθυση του εξανθήματος), έχει οξεία κλινική
προβολή με πυρετό, διαταραχή του επιπέδου συνείδησης και σπασμούς. Θεραπευτικά
χορηγείται ενδοφλέβια ακυκλοβίρη σε δόση 1,5gr/m2/μέρα σε 3 δόσεις και η πρόγνωση
είναι επιφυλακτική, όπως στην ερπητική εγκεφαλίτιδα. Αντίθετα, η μεταλοιμώδης
εγκεφαλίτιδα είναι συχνότερη σε παιδιά <5 ετών, εμφανίζεται μετά την 5η ημέρα
της νόσου, με σταδιακή εξέλιξη σε παρεγκεφαλιτιδική αταξία. Η πρόγνωση είναι
άριστη και μόνο σε παιδιά με βαρύτερη κλινική εικόνα συνιστάται η χορήγηση κορτικοστεροειδών.
Και στις δύο περιπτώσεις μπορεί να απομονωθεί ο ιός (VZV) με PCR από το ΕΝΥ,
αλλά η γενική εξέταση του ΕΝΥ δεν είναι διαγνωστική.
Συμπεράσματα
Η ιογενής μηνιγγίτιδα αποτελεί συχνή λοίμωξη του ΚΝΣ στην παιδική ηλικία, με
καλή πρόγνωση. Η από του στόματος χορήγηση αντιβίωσης πριν τη λήψη του ΕΝΥ δεν
αλλοιώνει τη γενική εξέταση του ΕΝΥ, η ανεύρεση δε πολυμορφοπυρηνικού τύπου
λευκών δεν αποκλείει τη διάγνωση της ιογενούς μηνιγγίτιδας. Η PCR αυξάνει το
ποσοστό της αιτιολογικής διάγνωσης και μειώνει τη χρήση των αντιβιοτικών και
το χρόνο νοσηλείας.
Κάθε οξεία εγκεφαλοπάθεια πρέπει να αντιμετωπίζεται αρχικά ως ερπητική εγκεφαλίτιδα
και να θεραπεύεται με ενδοφλέβια ακυκλοβίρη.
Είναι σημαντική η διάκριση ιογενούς και μεταλοιμώδους εγκεφαλίτιδας, αφού έχουν
διαφορετική παθογένεια, πρόγνωση και αντιμετώπιση.
Τα τελευταία χρόνια, οι νεότερες μέθοδοι της μοριακής βιολογίας βοηθούν στην
αιτιολογική διερεύνηση των ιογενών λοιμώξεων του ΚΝΣ και τη μελέτη των επιδημιών.
Ταυτόχρονα η βιοτεχνολογία προσφέρει νέα αντι-ιικά φάρμακα.
Όμως, παρατηρείται ότι σε διάφορες περιοχές του πλανήτη εμφανίζονται επιδημίες
νέων νευροτρόπων ιών (Nipah, Hendra), αλλά και γνωστοί ιοί (εντεροϊός 71) που
προκαλούν για πρώτη φορά επιδημίες με σοβαρές λοιμώξεις του κεντρικού νευρικού
και μεγάλη θνητότητα. Οι ιογενείς λοιμώξεις του ΚΝΣ φαίνεται ότι θα συνεχίσουν
να αποτελούν πρόκληση για τον κλινικό ιατρό στο μέλλον.
ΒΙΒΛΙΟΓΡΑΦΙΑ
Lewin EB. Partially treated
Meningitis. Am J Dis Child 1974; 128:145-147.
Negrini B, Kelleher K J, Wald E R. Cerebrospinal fluid findings in aseptic versus
bacterial meningitis. Pediatrics 2000; 105(2):316-319.
Ramers C, Billman G, Hartin M, et al: Impact of a diagnostic cerebrospinal fluid
enterovirus polymerase chain reaction test on a patient management. JAMA 2000;
283:2680-2685.
Sawyer MH. Enterovirus infections: diagnosis and treatment. Current Opinion
in Pediatrics 2001; 13:65-69.
Whitley RJ, Kimberlin DW. Viral encephalitis. Pediatrics in Review 1999; 20(6):192-198.
Whitley RJ, Gnann JW. Viral encephalitis: familiar infections and emerging pathogens.
The Lancet 2002; 359:507-514.
Zaoutis T and Klein JD. Enterovirus infections. Pediatrics in Review 1998; 19(6):183-191.