Σακχαρώδης διαβήτης και αντισύλληψη
Δ.Γ.
Γουλής[1]
Δ. Πανίδης[2]
[1]Ενδοκρινολογική Κλινική,
ΓΝΘ "Ιπποκράτειο"
[2]Μονάδα Ενδοκρινολογίας και Ανθρώπινης Αναπαραγωγής, Β' Μαιευτική-Γυναικολογική
Κλινική, Αριστοτέλειο Πανεπιστήμιο Θεσσαλονίκης, Θεσσαλονίκη
Αλληλογραφία:
Δημήτριος Πανίδης
Μονάδα Ενδοκρινολογίας και Ανθρώπινης Αναπαραγωγής,
Β' Μαιευτική - Γυναικολογική Κλινική,
Αριστοτέλειο Πανεπιστήμιο Θεσσαλονίκης, Θεσσαλονίκη
ΓΝΘ "Ιπποκράτειο"
Κωνσταντινουπόλεως 49
546 42 Θεσσαλονίκη
Τηλ: 2310-892.038
Κατατέθηκε: 27/10/03
Εγκρίθηκε: 01/02/04
Περίληψη
Η πλειοψηφία των γυναικών με σακχαρώδη διαβήτη μπορούν, σήμερα, να αποκτήσουν
παιδιά με ασφάλεια. Η επίτευξη ευγλυκαιμίας πριν από την εγκυμοσύνη αποτελεί
έναν από τους καλύτερους προγνωστικούς παράγοντες της έκβασής της. Εάν απαιτείται
αντισύλληψη, υπάρχει διαθέσιμη μια σειρά από μεθόδους που περιλαμβάνουν την
ορμονική αντισύλληψη (συνδυασμένη χορήγηση οιστρογόνων και προγεσταγόνων ή χορήγηση
μόνο προγεσταγόνων), τις μεθόδους φραγμού και τα ενδομήτρια σπειράματα. Τα νεότερα
σκευάσματα ορμονικής αντισύλληψης, με χαμηλή περιεκτικότητα σε οιστρογόνα και
βελτιωμένα προγεσταγόνα, αποτελούν τη μέθοδο εκλογής για τις γυναίκες με σακχαρώδη
διαβήτη. Σε κάθε περίπτωση πρέπει να γίνεται προσεκτική και εξατομικευμένη επιλογή
της μεθόδου, σταθμίζοντας τα πλεονεκτήματα και τα μειονεκτήματα κάθε μίας.
Όροι ευρετηρίου: Αντισύλληψη, σακχαρώδης διαβήτης, ορμονική αντισύλληψη, μέθοδοι φραγμού, ενδομήτρια σπειράματα, προγραμματισμένη εγκυμοσύνη.
1.
ΕΙΣΑΓΩΓΙΚΑ ΣΤΟΙΧΕΙΑ
Η πλειοψηφία των γυναικών με σακχαρώδη διαβήτη (ΣΔ) μπορούν να αποκτήσουν παιδιά,
ωστόσο είναι εκτεθειμένες σε αυξημένο κίνδυνο ανάπτυξης μεταβολικών και αγγειακών
επιπλοκών. Για τον λόγο αυτό, κατά την επιλογή μιας αντισυλληπτικής μεθόδου
πρέπει να λαμβάνονται υπόψη οι επιδράσεις της στη μεταβολική εικόνα των γυναικών
με ΣΔ.(1) Στις γυναίκες με ΣΔ η ανάγκη της αντισύλληψης είναι περισσότερο επιτακτική,
καθώς η σύλληψη κατά την περίοδο που ο ΣΔ δεν είναι ρυθμισμένος μπορεί να οδηγήσει
στην ανεπιτυχή έκβαση της εγκυμοσύνης, κάτι που συνεπάγεται σημαντικούς κίνδύνους
τόσο για τη μητέρα όσο και για το έμβρυο.(2)
2.
ΑΝΤΙΣΥΛΛΗΠΤΙΚΕΣ ΜΕΘΟΔΟΙ ΓΙΑ ΤΙΣ ΓΥΝΑΙΚΕΣ ΜΕ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ
Σε πρόσφατη μελέτη οι Manolopoulos και συν(3) επιχείρησαν να καταγράψουν τις
πρακτικές των ελλήνων ιατρών σχετικά με την προσέγγιση των νεαρών γυναικών με
ΣΔ τύπου 1 σε θέματα αντισύλληψης. Χρησιμοποιήθηκε ένα δομημένο ερωτηματολόγιο,
το οποίο διανεμήθηκε σε 400 μαιευτήρες - γυναικολόγους της ευρύτερης περιοχής
των Αθηνών. Μόνο το 17,5% των ιατρών συμπλήρωσε και επέστρεψε το ερωτηματολόγιο.
Το ανδρικό προφυλακτικό αποτέλεσε την πιο συχνά συνιστώμενη μέθοδο αντισύλληψης
(64%) για γυναίκες με ΣΔ τύπου 1. Το 57% των γυναικολόγων συνιστούσε αυτή την
μέθοδο για τις καπνίστριες με ΣΔ τύπου 1. Τα δύο πιο σημαντικά κριτήρια επιλογής
της μεθόδου αντισύλληψης ήταν η ασφάλεια και τα προβλήματα που σχετίζονται με
τον ΣΔ. Οι έλληνες μαιευτήρες - γυναικολόγοι είχαν πολύ μικρή εμπειρία σχετικά
με τη συμβουλευτική (counselling) των νεαρών ασθενών με ΣΔ τύπου 1 που επιθυμούσαν
εγκυμοσύνη. Τα συμπεράσματα αυτής της μελέτης έρχονται σε αντίθεση με τα αντίστοιχα
ευρωπαϊκών μελετών. Στις μελέτες αυτές η χρήση της ορμονικής αντισύλληψης σε
γυναίκες με αυξημένο κίνδυνο καρδιαγγειακών νοσημάτων φαίνεται να έχει, σαφώς,
πιο ευρεία εφαρμογή.(4)
Σε κάθε περίπτωση, μελέτες όπως οι προηγούμενες καταδεικνύουν την άμεση ανάγκη
θέσπισης κατευθυντήριων οδηγιών (guidelines) για την αντιμετώπιση των γυναικών
με ΣΔ. Έως σήμερα έχουν γίνει ελάχιστες τέτοιες προσπάθειες.(5-7) Στις επόμενες
παραγράφους θα αναπτυχθούν, συνοπτικά, οι μέθοδοι αντισύλληψης για τις γυναίκες
με ΣΔ, καθώς και τα συγκριτικά πλεονεκτήματα και τα μειονεκτήματα κάθε μίας.
2.1.
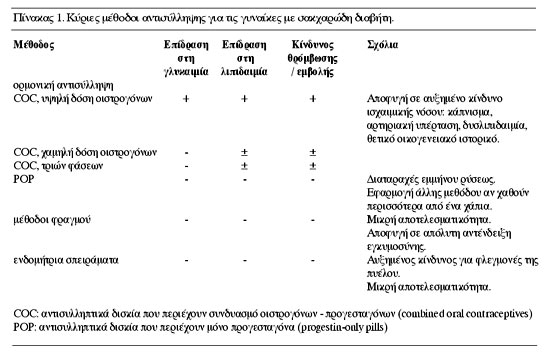
ΣΥΝΔΥΑΣΜΕΝΗ ΧΟΡΗΓΗΣΗ ΟΙΣΤΡΟΓΟΝΟΥ - ΠΡΟΓΕΣΤΑΓΟΝΟΥ
Έως πρόσφατα, ή ύπαρξη ΣΔ, ιδιαίτερα τύπου 1, αποτελούσε αντένδειξη για τη χορήγηση
αντισυλληπτικών δισκίων με συνδυασμό οιστρογόνων και προγεσταγόνων (combined
oral contraceptives - COC).(8) Η αντένδειξη αυτή θεσπίστηκε, καθώς υπήρχαν ενδείξεις
ότι τα αντισυλληπτικά με υψηλές δόσεις οιστρογόνων (>50μg αιθυνιλικής οιστραδιόλης)
πολλαπλασίαζαν τον κίνδυνο για την εμφάνιση επιπλοκών, όπως αρτηριακή υπέρταση,
καρδιαγγειακά νοσήματα, θρόμβωση και εμβολή.(9) Βραχυπρόσθεσμα είχαν παρατηρηθεί
υπεργλυκαιμία και υπερλιπιδαιμία, κυρίως υπερτριγλυκεριδαιμία.(10)
Αντίθετα, σήμερα υπάρχει διαθέσιμη μια σειρά από COCs με χαμηλή περιεκτικότητα
σε οιστρογόνα (<30μg αιθυνυλοιστραδιόλης) και νεότερα προγεσταγόνα δεύτερης
(λεβονοργεστρέλη, νορεθιστερόνη) ή τρίτης γενεάς (δεσογεστρέλη, γεστοδένη),
τα οποία έχουν καταστήσει την ύπαρξη του ΣΔ σχετική και όχι απόλυτη αντένδειξη
χορήγησης.(11) Τα σκευάσματα αυτά έχουν μεγάλη αποτελεσματικότητα και περιορισμένες
μεταβολικές ανεπιθύμητες ενέργειες.(12) Πρέπει να σημειωθεί ότι η έναρξη COCs
μπορεί θεωρητικά να αυξήσει την ανάγκη σε ινσουλίνη, ωστόσο με τα νεότερα σκευάσματα
αυτό παρατηρείται πολύ σπάνια. Εάν η ακμή και η τριχοφυία αποτελούν πρόβλημα,
μπορεί να χρησιμοποιηθεί COC που περιέχει οξεική κυπροτερόνη.
Στο παρελθόν η χρήση COC αποτρεπόταν τόσο σε γυναίκες με διαταραγμένη ανοχή
γλυκόζης όσο και σε γυναίκες με ιστορικό ΣΔ της εγκυμοσύνης.(13) Η αποτροπή
αυτή αποτελούσε προϊόν μελετών, στις οποίες χρησιμοποιήθηκε COC με 50μg αιθυνιλικής
οιστραδιόλης.(14) Σήμερα, η χρήση των νεότερων COC θεωρείται ότι μπορεί να συστηθεί
με ασφάλεια και στις δύο αυτές ομάδες γυναικών.(15)
Φυσικά, σε κάθε περίπτωση χορήγησης COC απαιτείται συστηματική παρακολούθηση
της γυναίκας, που θα περιλαμβάνει μέτρηση της αρτηριακής πίεσης και καταγραφή
των ανεπιθύμητων ενεργειών, όπως οι κεφαλαλγίες, οι μεταβολές του θυμικού, οι
μεταβολές στους μαστούς και οι λοιμώξεις του γεννητικού συστήματος.(16)

2.2.
ΧΟΡΗΓΗΣΗ ΜΟΝΟ ΠΡΟΓΕΣΤΑΓΟΝΟΥ
Εναλλακτική προσέγγιση στην κλασσική ορμονική αντισύλληψη αποτελεί η χρήση δισκίων
που περιέχουν μόνο προγεσταγόνα (progestin-only pills - POP). Τα POPs μπορεί
να χρησιμοποιηθούν τόσο από γυναίκες με ΣΔ τύπου 2 όσο και από γυναίκες με ΣΔ
τύπου 1,(17) καθώς δεν φαίνεται να επηρεάζουν τη μεταβολική εικόνα.(18) Ωστόσο,
η χρήση τους σε νέες γυναίκες με ΣΔ τύπου 1, που συχνά εμφανίζουν διαταραχές
της εμμήνου ρύσεως, μπορεί να αποδειχθεί λιγότερο αποτελεσματική σε σύγκριση
με τα COCs. Επιπρόσθετα, το ίδιο το POP μπορεί να προκαλέσει αραιομηνόρροια
ή αμηνόρροια, καταστάσεις που προκαλούν άγχος στις γυναίκες, καθώς δεν μπορούν
να αποκλείσουν την πιθανότητα εγκυμοσύνης. Εξαιτίας των προβλημάτων αυτών oι
νέες γυναίκες πρέπει να είναι ενημερωμένες για την ύπαρξη και την ορθή χρήση
του "χαπιού ύστερα από συνουσία" ("morning after" pill ή
post-coital pill). Σε γυναίκες με ιστορικό ΣΔ της εγκυμοσύνης, η χρήση των COCs
θεωρείται ότι πλεονεκτεί ως προς τη χρήση των POPs, όσον αφορά στην ανάπτυξη
ΣΔ στο μέλλον.(19) Αντίστοιχα με τα COCs, η χρήση POPs απαιτεί συστηματική παρακολούθηση
της γυναίκας.
2.3.
ΜΕΘΟΔΟΙ ΦΡΑΓΜΟΥ
Το ανδρικό προφυλακτικό αποτελεί πολύ διαδεδομένη μέθοδο αντισύλληψης. Επιπλέον
προφυλάσσει ολόκληρο το γεννητικό σύστημα της γυναίκας από λοιμώξεις. Ωστόσο,
η αποτελεσματικότητά του είναι σαφώς μικρότερη από εκείνη της ορμονικής αντισύλληψης.(20)
Το διάφραγμα μπορεί να συνδυασθεί με το ανδρικό προφυλακτικό. Όταν χρησιμοποιείται
μόνο του, είναι λιγότερο αποτελεσματικό από το προφυλακτικό. Επίσης, δεν προφυλάσσει
τη γυναίκα από τις κολπικές λοιμώξεις, ενώ έχει αναφερθεί ελαφρά αυξημένη συχνότητα
των λοιμώξεων του ουροποιητικού.(20) Η σπερματοκτόνα κρέμα ή η γέλη αυξάνει
την αποτελεσματικότητα όλων των μεθόδων φραγμού.
Πρέπει να σημειωθεί ότι, καθώς οι μέθοδοι φραγμού έχουν μικρότερη αποτελεσματικότητα
από την ορμονική αντισύλληψη, δεν πρέπει να χρησιμοποιούνται σε περιόδους που
η εγκυμοσύνη αντενδείκνυται απόλυτα εξαιτίας κακής ρύθμισης του ΣΔ.
2.4.
ΕΝΔΟΜΗΤΡΙΑ ΣΠΕΙΡΑΜΑΤΑ
Τα ενδομήτρια σπειράματα (intra-uterine devices - IUD) έχουν χρησιμοποιηθεί
σε γυναίκες με ΣΔ λόγω της ουδέτερης συμπεριφοράς τους στη μεταβολική εικόνα.(18)
Όπως και οι μέθοδοι φραγμού, τα ενδομήτρια σπειράματα είναι λιγότερο αποτελεσματικά
από την ορμονική αντισύλληψη, ιδιαίτερα κατά τον πρώτο χρόνο της εφαρμογής τους.
Η χρήση τους δεν συνιστάται για νεαρές γυναίκες με ΣΔ τύπου 1 που δεν έχουν
παιδιά.(21) Θεωρείται ότι τα IUD αυξάνουν τον κίνδυνο φλεγμονών της πυέλου,
κίνδυνος που είναι ήδη αυξημένος σε γυναίκες με ΣΔ.(22) Επιπλέον, δεν προφυλάσσουν
το γεννητικό σύστημα της γυναίκας από τις λοιμώξεις. Για τους λόγους αυτούς
τα IUD δεν θεωρούνται μέθοδοι εκλογής για τις γυναίκες με ΣΔ, παρόλο που μπορούν
να αποδειχθούν χρήσιμα σε εξατομικευμένες περιπτώσεις.(20)
2.5.
ΑΛΛΕΣ ΜΕΘΟΔΟΙ
Υπάρχει μικρή εμπειρία σχετικά με τη χρήση εμφυτευμάτων προγεσταγόνων σε γυναίκες
με ΣΔ. Η μέθοδος δεν είναι εύχρηστη και μπορεί να οδηγήσει σε διαταραχή του
μεταβολισμού των λιπιδίων.(23)
Σε ακραίες περιπτώσεις, που κρίνεται ότι η εγκυμοσύνη θα έχει καταστροφικές
συνέπειες για τη γυναίκα, πρέπει να συστήνεται στειροποίηση, η οποία επιτυγχάνεται,
συνήθως, με την απολίνωση των σαλπίγγων. Τέλος, η βαζεκτομή στον σύζυγο της
γυναίκας με ΣΔ θα μπορούσε να αποτελέσει αξιόπιστη εναλλακτική μέθοδο αντισύλληψης,
αλλά εμφανίζει πολύ μικρή αποδοχή, τουλάχιστον στην Ελλάδα.
3.
ΡΥΘΜΙΣΗ ΤΟΥ ΣΑΚΧΑΡΩΔΗ ΔΙΑΒΗΤΗ ΠΡΙΝ ΑΠΟ ΤΗΝ ΕΓΚΥΜΟΣΥΝΗ
Οι δύο άξονες προσέγγισης της γυναίκας με ΣΔ τύπου 1, που θέλει να μείνει έγκυος,
περιλαμβάνουν την εκτίμηση (preconception evaluation) και τη συμβουλευτική (preconception
counseling).(24) Κατά την εκτίμηση πρέπει να ελεγχθεί το επίπεδο του γλυκαιμικού
ελέγχου και η ύπαρξη διαβητικών επιπλοκών. Κατά τη συμβουλευτική πρέπει να συζητηθούν
οι πιθανότητες μεταβίβασης της νόσου, οι επιπτώσεις της εγκυμοσύνης στη μητέρα
και στο έμβρυο και η χρήση αντισύλληψης έως ότου επιτευχθεί ο βέλτιστος γλυκαιμικός
έλεγχος.(25)
Σε γενικές γραμμές η θεραπευτική προσέγγιση της γυναίκας με ΣΔ που επιθυμεί
να μείνει έγκυος περιλαμβάνει:(26)
1) Αντισύλληψη έως ότου επιτευχθεί ο βέλτιστος γλυκαιμικός έλεγχος. Η θεραπεία
πρέπει να εντατικοποιηθεί με τη χρήση σχήματος με τρεις έως τέσσερις ενέσεις
την ημέρα. Μπορεί να χρησιμοποιηθούν τόσο ινσουλίνη ταχείας δράσης όσο και ινσουλίνη
μέσης διάρκειας δράσης (NPH, lente), καθώς επίσης και μίγματα. Η ινσουλίνη lispro
έχει αποδείξει την ασφάλειά της και μπορεί να χρησιμοποιηθεί για τον έλεγχο
των μεταγευματικών αιχμών της γλυκόζης. Οι αντλίες ινσουλίνης μπορεί να αποδειχθούν
χρήσιμες, ως τελευταίο μέτρο, σε περίπτωση πτωχής ρύθμισης ή συχνών επεισοδίων
υπογλυκαιμίας. Ο έλεγχος της γλυκαιμικής εικόνας απαιτεί συχνά έξι έως επτά
μετρήσεις γλυκόζης του τριχοειδικού αίματος την ημέρα. Αδροί στόχοι των επιπέδων
γλυκόζης αποτελούν: 70mg/dl με 100mg/dl πριν από το γεύμα, έως 140mg/dl μία
ώρα μετά από το γεύμα και έως 120mg/dl δύο ώρες μετά από το γεύμα. Τα επίπεδα
της γλυκοζυλιωμένης αιμοσφαιρίνης (HbA1c) που καθιστούν ασφαλή τη σύλληψη τοποθετούνται
από τους περισσότερους μελετητές κοντά στο 7%.
2) Ανάπτυξη στενής συνεργασίας μεταξύ του ενδοκρινολόγου και του μαιευτήρα -
γυναικολόγου.
3) Εκτίμηση των διαβητικών επιπλοκών. Η ισχαιμική νόσος του μυοκαρδίου και η
διαβητική νεφροπάθεια σπάνια αποτελούν αντενδείξεις εγκυμοσύνης. Η μη ελεγχόμενη
παραγωγική ή προ-παραγωγική αμφιβληστροειδοπάθεια, καθώς και το οίδημα της ωχρής
κηλίδας, αποτελούν προσωρινές αντενδείξεις εγκυμοσύνης. Η φωτοπηξία με laser
πρέπει να επιχειρηθεί, πριν αρχίσει να εφαρμόζεται ο αυστηρός γλυκαιμικός έλεγχος.
Οι περισσότεροι μελετητές συμφωνούν ότι η εγκυμοσύνη πρέπει να αποτρέπεται σε
περιπτώσεις: 1) σοβαρού βαθμού νεφροπάθειας, με κάθαρση κρεατινίνης <40ml
ανά λεπτό, σοβαρή πρωτεϊνουρία / νεφρωσικό σύνδρομο ή σοβαρού βαθμού αρτηριακή
υπέρταση, 2) σοβαρού βαθμού ισχαιμικής νόσου του μυοκαρδίου, και 3) αυτόνομης
νευροπάθειας με σοβαρού βαθμού υπερέμεση.
Δεδομένα από τη δεκετία του 1980 έδειξαν την ισχυρή συσχέτιση μεταξύ των επιπέδων
της γλυκοζυλιωμένης αιμοσφαιρίνης την περίοδο της σύλληψης και της ύπαρξης τόσο
αυτόματων αποβολών κατά το πρώτο τρίμηνο της εγκυμοσύνης όσο και συγγενών ανωμαλιών.
Κατά παρόμοιο τρόπο τα επίπεδα της γλυκόζης κατά τη διάρκεια της εγκυμοσύνης
συσχετίσθηκαν με τον κίνδυνο ανάπτυξης μακροσωμίας στο έμβρυο. Παράλληλα, υπάρχουν
αρκετά δεδομένα που τεκμηριώνουν την άποψη ότι ο αυστηρός γλυκαιμικός έλεγχος
τόσο πριν την εγκυμοσύνη όσο και κατά το πρώτο τρίμηνο ελαττώνει την πιθανότητα
εμφάνισης συγγενών ανωμαλιών σε επίπεδο που δεν διαφέρει από αυτή των γυναικών
χωρίς σακχαρώδη διαβήτη.(27)
Σε δική μας μελέτη στην οποία εξετάσθηκε η έκβαση της εγκυμοσύνης σε γυναίκες
με προϋπάρχοντα ΣΔ, αποδείχθηκε ότι η ρύθμιση του ΣΔ πριν από την εγκυμοσύνη,
ώστε η τελευταία να είναι "προγραμματισμένη" (planned pregnancy) και
όχι τυχαία, αποτέλεσε τον ισχυρότερο προγνωστικό παράγοντα της επιτυχημένης
έκβασής της, ειδικότερα της απουσίας μακροσωμίας του εμβρύου, σε αντιδιαστολή
με μια σειρά από άλλους παράγοντες, όπως η χορήγηση ινσουλίνης, η δοσολογία
της, η τακτική παρακολούθηση και τα επίπεδα της φρουκτοζαμίνης στο αίμα.(28)
4.
ΣΥΜΠΕΡΑΣΜΑΤΑ
Η γυναίκα με σακχαρώδη διαβήτη μπορεί σήμερα να επιλέξει μια σειρά μεθόδων αντισύλληψης
που θα τη βοηθήσουν ώστε να προγραμματίσει την εγκυμοσύνη της. Ο ΣΔ δεν αποτελεί,
πλέον, απόλυτη αντένδειξη χορήγησης ορμονικής αντισύλληψης. Αντίθετα, τα νεότερα
σκευάσματα ορμονικής αντισύλληψης, με χαμηλή περιεκτικότητα σε οιστρογόνα και
βελτιωμένα προγεσταγόνα, αποτελούν τη μέθοδο εκλογής για τις γυναίκες με ΣΔ.
Καθώς μεταβαίνουμε από τη συνδυασμένη χορήγηση οιστρογόνων και προγεσταγόνων
στη χορήγηση μόνο προγεσταγόνων και στις μεθόδους φραγμού, οι αντισυλληπτικές
μέθοδοι φθίνουν ως προς την αποτελεσματικότητα, αλλά βελτιώνονται ως προς τις
ανεπιθύμητες ενέργειες. Τα ενδομήτρια σπειράματα δεν αποτελούν μέθοδο εκλογής,
αλλά μπορεί να χρησιμοποιηθούν σε ειδικές περιπτώσεις. Πάντως, πρέπει να γίνεται
εξατομικευμένη επιλογή της μεθόδου, σταθμίζοντας τα πλεονεκτήματα και τα μειονεκτήματα
κάθε μίας. Ο καλός γλυκαιμικός έλεγχος πριν από την εγκυμοσύνη, ώστε η τελευταία
να είναι προγραμματισμένη, αποτελεί έναν από τους καλύτερους προγνωστικούς παράγοντες
της έκβασής της.
Summary
Goulis DG, Panidis D
Contraception in women with diabetes mellitus
Hellen Obstet Gynecol 16(2):256-260, 2004
The vast majority of women
with diabetes mellitus can nowadays become mothers with safety. Optimal glycemic
control before conception, resulting in a planned pregnancy, consists one of
the strongest prognostic factors of its outcome. In the cases where contraception
is imperative, there is a wide range of methods available that include hormonal
contraception (combined oral contraceptive pills or progestogen-only pills),
barrier methods and intra-uterine devices. Newer hormonal preparations, with
low estrogen concentration and modified progestogens, consists nowadays the
method of choice for women with diabetes mellitus. In any case, a careful and
individually tailored application of methods must be made, taking under consideration
all the advantages and the disadvantages of each one of them.
Key words: contraception, diabetes mellitus, hormonal contraception, barrier
methods, intra-uterine devices, planned pregnancy
ΒΙΒΛΙΟΓΡΑΦΙΑ
1. Best K. Chronic conditions influence method decisions. Network 1999; 19:4.
2. Basdevant A. Hormonal contraception in the diabetic woman. Diabetes Metab
1998; 24:85-88.
3. Manolopoulos K, Kiess W, Braems GA, et al. Which contraceptive methods are
recommended for young women with type 1 diabetes mellitus? A survey among gynaecologists
in Greece. Eur J Obstet Gynecol Reprod Biol 2001; 99:232-237.
4. Creatsas G, Pitsavos C, Amy JJ, et al. A multicenter European survey of the
attitudes to contraception in women at high risk or with established cardiovascular
disease. Eur J Contracept Reprod Health Care 1996; 1:267-273.
5. Gupta S. Clinical guidelines on contraception and diabetes. Eur J Contracept
Reprod Health Care 1997; 2:167-171.
6. International Society for pediatric and adolescent diabetes (ISPAD). Consensus
Guidelines for the mangement of type 1 diabetes mellitus in children and adolescents.
Zeist, Netherlands, Medical Forum International, 2000; 93-94.
7. Lassmann-Vague V, Basdevant A, Cathelineau G, et al. Pregnancy and contraception
in the diabetic woman. Gestational diabetes. Recommendations of ALFEDIAM (French
Language Association for the Study of Diabetes and Metabolic Diseases). Diabetes
Metab 1996; 22:459-469.
8. Arlot S, Bringer J, Jaffiol C, Mirouze J. Contra-ception in diabetic women.
Presse Med 1983; 12:1811-1816.
9. Skouby SO. Oral contraceptives: effects on glucose and lipid metabolism in
insulin-dependent diabetic women and women with previous gestational diabetes.
A clinical and biochemical assessment. Dan Med Bull 1988; 35:157-167.
10. Paternoster DM, Lazzarin L, Dalla Pria S. Contraception in diabetic women.
Minerva Ginecol 1997; 49:561-564.
11. Lawrenson RA, Leydon GM, Williams TJ, Newson RB, Feher MD. Patterns of contraception
in UK women with Type 1 diabetes mellitus: a GP database study. Diabet Med 1999;
16:395-399.
12. Troisi RJ, Cowie CC, Harris MI. Oral contraceptive use and glucose metabolism
in a national sample of women in the United States. Am J Obstet Gynecol 2000;
183:389-395.
13. Kjos SL. Contraception in diabetic women. Obstet Gynecol Clin North Am 1996;
23:243-258.
14. Kjos SL, Peters RK, Xiang A, Schaefer U, Buchanan TA. Hormonal choices after
gestational diabetes. Subsequent pregnancy, contraception, and hormone replacement.
Diabetes Care 1998; 21:B50-57.
15. Bringer J, Raingeard I, Lefebvre P, Renard E. Which contraception to choose
for the diabetic woman? Diabetes Metab 2001; 27:S35-41.
16. Petersen KR, Skouby SO, Vedel P, Haaber AB. Hormonal contraception in women
with IDDM. Influence on glycometabolic control and lipoprotein metabolism. Diabetes
Care 1995; 18:800-806.
17. Alexander IM. Contraceptive options for perime-nopausal women. Contracept
Technol Update 1999; 20:122-124.
18. Diab KM, Zaki MM. Contraception in diabetic women: comparative metabolic
study of Norplant, depot medroxyprogesterone acetate, low dose oral contraceptive
pill and CuT380A. J Obstet Gynaecol Res 2000; 26:17-26.
19. Kjos SL, Peters RK, Xiang A, Thomas D, Schaefer U, Buchanan TA. Contraception
and the risk of type 2 diabetes mellitus in Latina women with prior gestational
diabetes mellitus. Jama 1998; 280:533-538.
20. Petersen KR, Skouby SO, Jespersen J. Contraception guidance in women with
pre-existing disturbances in carbohydrate metabolism. Eur J Contracept Reprod
Health Care 1996; 1:53-59.
21. Betschart J. Oral contraception and adolescent women with insulin-dependent
diabetes mellitus: risks, benefits, and implications for practice. Diabetes
Educ 1996; 22:374-378.
22. Nelson AL. Intrauterine device practice guidelines: medical conditions.
Contraception 1998; 58:59S-63S.
23. Meckstroth KR, Darney PD. Implantable contra-ception. Obstet Gynecol Clin
North Am 2000; 27:781-815.
24. Klinke J, Toth EL. Preconception care for women with type 1 diabetes. Can
Fam Physician 2003; 49:769-773.
25. Kjaer K, Hagen C, Sando SH, Eshoj O. Contra-ception in women with IDDM.
An epidemiological study. Diabetes Care 1992; 15:1585-1590.
26. Renard E, Raingeard I, Boulot P, Bringer J. Insulin therapy in type 1 diabetes
for and during pregnancy: by which means and for which objectives? Diabetes
Metab 2001; 27:S61-66.
27. Willhoite MB, Bennert HW, Jr., Palomaki GE, et al. The impact of preconception
counseling on pregnancy outcomes. The experience of the Maine Diabetes in Pregnancy
Program. Diabetes Care 1993; 16:450-455.
28. Goulis D, Jolly M, Teoh T, Robinson S. The use of a novel database system
for auditing and predicting macrosomia in diabetic preganancies. Diabetologia
1999; 42(S1):926.