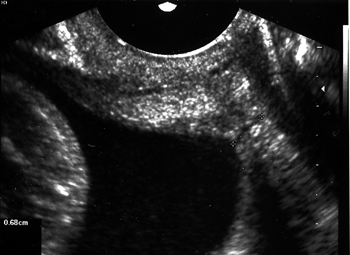
Εικόνα 1. Φυσιολογικό μήκος τραχήλου (διακολπικό υπερηχογράφημα).
ΑNAΣΚΟΠΗΣΗ
Ο ρόλος του μήκους του
τραχήλου
της μήτρας στον πρόωρο τοκετό
Χ. Σκέντου
Κ. Δημόπουλος
Χ. Παχούμη
Ι. Ε. Μεσσήνης
Μαιευτική
και Γυναικολογική Κλινική Πανεπιστημίου Θεσσαλίας
Κατατέθηκε: 28/05/2005
Εγκρίθηκε: 10/06/2005
Περίληψη
Η υπερηχογραφική εκτίμηση του μήκους του τραχήλου τόσο σε εγκυμοσύνες
υψηλού κινδύνου όσο και χαμηλού παίζει σημαντικό ρόλο στην πρόβλεψη και αντιμετώπιση
παθολογικών καταστάσεων. Η διακολπική προσπέλαση φαίνεται να είναι η πλέον αξιόπιστη,
εφόσον εκτελείται σωστά και υπάρχει και η ανάλογη εμπειρία. Ο συνδυασμός υπερηχογραφίας
και βιοχημικών δεικτών θα μπορούσε να χρησιμεύσει ως μέθοδος screening.
Όροι ευρετηρίου: Πρόωρος τοκετός, μήκος τραχήλου μήτρας.
ΕΙΣΑΓΩΓΗ
Σύμφωνα με την Παγκόσμια Οργάνωση Υγείας, ως πρόωρος τοκετός ορίζεται αυτός
που συμβαίνει πριν από την 37η εβδομάδα κύησης. Ευθύνεται για το 75% περίπου
της νεογνικής θνησιμότητας και νοσηρότητας. Το Αμερικανικό Κολέγιο Μαιευτήρων
Γυναικολόγων ορίζει ως πρόωρο, τον τοκετό που λαμβάνει χώρα πριν από τη συμπλήρωση
της 37ης εβδομάδας και μετά την 20η εβδομάδα κύησης.
Επειδή η ηλικία κύησης είναι ανακριβής σε 30% περίπου των εγκύων γυναικών, θεωρήθηκε
ότι είναι καλύτερα να χρησιμοποιείται άλλη παράμετρος για τον ορισμό πρόωρου
τοκετού και αυτή είναι το βάρος γέννησης. Από το 1935, η Αμερικανική Εταιρεία
Παιδιατρικής είχε ορίσει ως πρόωρο το νεογνό με βάρος γέννησης μικρότερο ή ίσο
με 2.500g (Cone, 1985). Με το πέρασμα του χρόνου έγινε αντιληπτό ότι υπήρχαν
διαφορές μεταξύ ηλικίας κύησης και βάρους γέννησης και έτσι ένα έμβρυο ή νεογνό
μπορεί να είναι φυσιολογικό, μικρό ή μεγάλο για την ηλικία κύησης.
Η συχνότητα του πρόωρου τοκετού κυμαίνεται από 4% έως 11% ανάλογα με τον πληθυσμό
που εξετάζεται και παραμένει σταθερή τα τελευταία 50 χρόνια. Η βελτίωση στη
νεογνική νοσηρότητα και θνησιμότητα οφείλεται στη χρήση κορτικοστεροειδών για
ωρίμανση των πνευμόνων και στην πρόοδο των μονάδων εντατικής θεραπείας νεογνών
τεχνολογικά και επιστημονικά. Παρόλο που υπάρχουν κοινά στοιχεία μεταξύ τους,
ο πρόωρος τοκετός δεν πρέπει να συγχέεται με τη γέννηση λιποβαρούς νεογνού λόγω
ενδομήτριας καθυστέρησης ανάπτυξης. Πρέπει να τονιστεί ότι μερικά πρόωρα νεογνά
μπορεί να έχουν υπολειπόμενη ανάπτυξη.
Ο πρόωρος τοκετός παραμένει, λοιπόν, το πιο σπουδαίο πρόβλημα στη Μαιευτική
- Γυναικολογία, που χρειάζεται περαιτέρω έρευνα. Το μεγαλύτερο ποσοστό γυναικών
που η κύησή τους θα επιπλακεί με αυτόματο πρόωρο τοκετό, ανήκει στην κατηγορία
χαμηλού κινδύνου.
Οι παθοφυσιολογικοί μηχανισμοί που μπορεί να οδηγήσουν σε πρόωρο τοκετό δεν
είναι γνωστοί. Οι Μeis και συν (1987) εξέτασαν τις αιτίες γέννησης νεογνών χαμηλού
βάρους (λιγότερο από 2.500γρ) και διέγνωσαν ιδιοπαθή πρόωρο τοκετό σε περίπου
50% των περιπτώσεων. Yπάρχει διχογνωμία για το εάν πράγματι υπάρχει ιδιοπαθής
πρόωρος τοκετός και πολλοί ερευνητές υποστηρίζουν ότι η ιστολογική εξέταση του
πλακούντα και η διενέργεια αμνιοπαρακέντησης για τον εντοπισμό υποκλινικής λοίμωξης
(Romero και Mazor, 1988), εάν πραγματοποιηθούν ως εξετάσεις ρουτίνας σε επικείμενο
πρόωρο τοκετό, θα περιορίσουν το ποσοστό σε περίπου 5% (Lettieri και συν, 1993).
Δείκτες που έχουν χρησιμοποιηθεί για την πρόληψη του πρόωρου τοκετού είναι η
καταγραφή της δραστηριότητας της μήτρας, τα επίπεδα οιστριόλης στον ορό της
μητέρας, ο έλεγχος για βακτηριδιακή κολπίτιδα και η ανίχνευση εμβρυικής ινοδεκτίνης
στο κολποτραχηλικό επίχρισμα. Σημαντικό ρόλο στην πρόβλεψη και πρόληψη του πρόωρου
τοκετού παίζει η υπερηχογραφική εκτίμηση του μήκους του τραχήλου της μήτρας.
ΤΕΧΝΙΚΗ ΜΕΤΡΗΣΗΣ
ΤΟΥ ΜΗΚΟΥΣ ΤΡΑΧΗΛΟΥ
Είναι καλά τεκμηριωμένο ότι η καλύτερη μέθοδος εκτίμησης του τραχήλου είναι
η υπερηχογραφική. Υπάρχουν τρεις τρόποι υπερηχογραφικής μέτρησης: η διακοιλιακή,
η διαπερινεϊκή και η διακολπική προσέγγιση.
Η διακοιλιακή μέθοδος δεν είναι τόσο αποτελεσματική. Σε μεγάλο ποσοστό γυναικών,
ο τράχηλος δεν μπορεί να απεικονιστεί ικανοποιητικά. Η επιτυχής μέτρηση εξαρτάται
από το μέγεθός του, καθώς επίσης και την πληρότητα της ουροδόχου κύστεως. Δε
φαίνεται να εξαρτάται από τη σωματική διάπλαση της μητέρας. Καλύτερη απεικόνιση
απαιτεί γεμάτη ουροδόχο κύστη, αυτό όμως μπορεί ψευδώς να αυξήσει το μήκος τραχήλου
(To και συν, 2000).
Με τη διαπερινεϊκή μέθοδο, η κοιλιακή κεφαλή τοποθετείται μεταξύ των μικρών
χειλέων του αιδοίου. Σε ένα ποσοστό 80% έχουμε ικανοποιητική απεικόνιση και
οι μετρήσεις είναι παρόμοιες με αυτές της διακολπικής προσέγγισης (Cicero και
συν, 2001).
Η διακολπική μέθοδος είναι αυτή με τη μεγαλύτερη αξιοπιστία. Η τεχνική έχει
περιγραφεί από τους Colombo και Iams (2000). Η γυναίκα, αφού αδειάσει την ουροδόχο
κύστη της, τοποθετείται σε θέση λιθοτομίας. Εισάγουμε την κολπική κεφαλή στον
πρόσθιο κολπικό θόλο και απεικονίζουμε τον τράχηλο σε επιμήκη τομή, έτσι ώστε
να φαίνεται ευκρινώς η τραχηλική βλέννη μεταξύ έξω και έσω στομίου (σε μεγέθυνση
που να καταλαμβάνει το 75% της οθόνης). Δεν πρέπει να ασκείται πίεση στον τράχηλο,
για αποφυγή ψευδούς επιμήκυνσής του. Το μήκος τραχήλου επηρεάζεται από το βαθμό
καμπυλότητας. Ο τρόπος μέτρησης, όμως, δεν έχει κλινική σημασία, γιατί ο βραχύς
τράχηλος <=15mm είναι πάντα ευθύς (Τo και συν, 2001). Η παρουσία χοάνης (funneling)
στο έσω τραχηλικό στόμιο έχει μελετηθεί εκτενώς και φαίνεται ότι δεν αποτελεί
ανεξάρτητο προγνωστικό παράγοντα. Η χοάνη στο έσω τραχηλικό στόμιο συνήθως συνυπάρχει
με βραχύ τράχηλο (Τo και συν, 2001). Η πυθμενική ή υπερηβική πίεση της μήτρας
κατά τη διάρκεια της μέτρησης του μήκους τραχήλου και η βράχυνση αυτού μετά
την πίεση, φαίνεται να είναι πρώιμοι δείκτες ανεπάρκειας τραχήλου, με θετική
προγνωστική αξία σε γυναίκες υψηλού κινδύνου για πρόωρο τοκετό (Macdonald και
συν, 2001).
Σε όλες τις περιπτώσεις, η εκπαίδευση του ιατρικού ή παραϊατρικού προσωπικού
που κάνει τη μέτρηση, πρέπει να είναι κατάλληλη. Χρειάζονται περίπου 23 υπό
επίβλεψη διακολπικά υπερηχογραφήματα για χειριστές χωρίς εμπειρία και ακόμα
λιγότερα για αυτούς με εμπειρία στη διακολπική υπερηχογραφία (Vayssiere και
συν, 2002).
ΜΗΚΟΣ ΤΡΑΧΗΛΟΥ
ΣΕ ΓΥΝΑΙΚΕΣ ΥΨΗΛΟΥ ΚΙΝΔΥΝΟΥ
Έγκυες γυναίκες που έχουν προηγούμενο ιστορικό αυτομάτων εκτρώσεων στο 2ο τρίμηνο
της κύησης, πρόωρου τοκετού ή ρήξεως των υμένων πριν τις 34 εβδομάδες, κωνοειδούς
εκτομής τραχήλου, έκθεσης της μητέρας τους σε διεθυλσυλβεστρόλη (DES), ανατομικών
ανωμαλιών μήτρας, ανεπάρκειας τραχήλου διαγνωσμένη με υστεροσαλπιγγογραφία,
χαρακτηρίζονται υψηλού κινδύνου για πρόωρο τοκετό. Ξεχωριστή ομάδα γυναικών
υψηλού κινδύνου αποτελούν οι γυναίκες με πολύδυμη κύηση. Δεν είναι, όμως, ξεκάθαρο
για το ποια είναι η ιδανική παρακολούθηση για τις γυναίκες αυτές. Παραδοσιακά,
οι γυναίκες αυτές υποβάλλονταν σε προγραμματισμένη περίδεση τραχήλου στο πρώτο
ή στις αρχές του δευτέρου τριμήνου της κύησης. Προοπτικές μελέτες έδειξαν ότι
η διακολπική μέτρηση του μήκους του τραχήλου της μήτρας μειώνει το ποσοστό περίδεσης,
η οποία συνιστάται εφόσον το μήκος τραχήλου είναι <=25mm.
ΠΟΛΥΔΥΜΗ ΚΥΗΣΗ
Η πολύδυμη κύηση θεωρείται υψηλού κινδύνου για πρόωρο τοκετό, τόσο όσον αφορά
στην ενδομήτρια καθυστέρηση ανάπτυξης κάποιου εμβρύου, όσο και στον αυτόματο
πρόωρο τοκετό.
Ο κλινοστατισμός και η εισαγωγή στο νοσοκομείο δεν μειώνουν το ποσοστό πρόωρου
τοκετού σε δίδυμες κυήσεις, όπως φάνηκε από τυχαιοποιημένη μελέτη των Crowther
και συν (1989). Οι Goldenberg και συν (1996) εξέτασαν σε πολυκεντρική μελέτη
τους παράγοντες κινδύνου πρόωρου τοκετού σε 147 δίδυμες κυήσεις και βρήκαν ότι
ο σημαντικότερος παράγοντας είναι το μήκος τραχήλου. Η μέτρηση του μήκους του
τραχήλου της μήτρας έχει αξιολογηθεί ως σημαντικός προγνωστικός παράγοντας και
από άλλους ερευνητές (Imseis και συν, 1997, Gusman και συν, 2000, Skentou και
συν, 2001). Οι Roberts και Morrison (1998) εξέτασαν τη χρήση της εξωτερικής
τοκογραφίας κατ' οίκον, την εμβρυική ινοδεκτίνη και τη μέτρηση του μήκους του
τραχήλου της μήτρας και βρήκαν ότι και οι τρεις εξετάσεις είναι σημαντικές.
Αντίστοιχα, η μέτρηση του μήκους του τραχήλου σε γυναίκες που κυοφορούν τρίδυμα
αποτελεί χρήσιμη πρόβλεψη για αυτόματο πρόωρο τοκετό (Ramin και συν 1999, Το
και συν, 2000, Gusman και συν 2000).
Μήκος τραχήλου μικρότερο από 25mm σε δίδυμες και τρίδυμες κυήσεις προβλέπει
το 50% των αυτόματων πρόωρων τοκετών. Παρόλο που η περίδεση τραχήλου δεν έχει
εκτιμηθεί σε τυχαιοποιημένη προοπτική μελέτη στις πολύδυμες κυήσεις, συνιστάται
όταν το μήκος τραχήλου είναι <=25mm στις 22-24 εβδομάδες.

Εικόνα 1. Φυσιολογικό
μήκος τραχήλου (διακολπικό υπερηχογράφημα).
ΑΝΩΜΑΛΙΕΣ ΤΗΣ
ΜΗΤΡΑΣ ΚΑΙ ΤΟΥ ΤΡΑΧΗΛΟΥ
Η κωνοειδής εκτομή τραχήλου με laser ή loop έχει ενοχοποιηθεί για μείωση του
μήκους τραχήλου και αύξηση του ποσοστού πρόωρου τοκετού. Αντικρουόμενα είναι
τα αποτελέσματα των μελετών. Οι Raio και συν (1997) συνέκριναν 64 γυναίκες με
μονήρη κύηση που είχαν υποβληθεί σε CO2 Laser κωνοειδή εκτομή τραχήλου, με ομάδα
ελέγχου 64 εγκύων γυναικών χωρίς επέμβαση στον τράχηλο. Δε βρήκαν σημαντικά
στατιστική διαφορά γενικά στο ποσοστό πρόωρου τοκετού, αλλά γυναίκες που είχαν
ύψος κώνου μεγαλύτερο ή ίσο με 10mm ήταν σε μεγαλύτερο κίνδυνο για πρόωρο τοκετό.
Αντίθετα, οι van Rooijen και Persson (1999) μελέτησαν την έκβαση της κύησης
σε 236 γυναίκες μετά από laser εξάχνωση του τραχήλου της μήτρας και τις συνέκριναν
με ομάδα ελέγχου αποτελούμενη από 472 γυναίκες. Δε βρήκαν καμία διαφορά στο
ποσοστό πρόωρου τοκετού ή χαμηλού βάρους γέννησης στις δύο ομάδες.
Οι Zeisler και συν (1997) συνέκριναν αναδρομικά 30 γυναίκες, οι οποίες υποβλήθηκαν
σε προφυλακτική περίδεση, με 39 γυναίκες που αντιμετωπίστηκαν συντηρητικά και
που όλες είχαν υποβληθεί σε κωνοειδή εκτομή τραχήλου. Φάνηκε ότι η περίδεση
δεν είχε ευεργετικό ρόλο, ενώ αύξησε το ποσοστό εισαγωγής στο νοσοκομείο λόγω
συστολών της μήτρας.
Μελέτες έχουν γίνει για την εκτίμηση του μήκους τραχήλου μετά από αφαιρετικές
τεχνικές στον τράχηλο. Οι Paraskevaidis και συν μελέτησαν προοπτικά 100 άτοκες
γυναίκες που υποβλήθησαν σε LLETZ, για την εκτίμηση της επούλωσης του τραχηλικού
κρατήρα. Μέτρησαν, λοιπόν, διακολπικά το μέγεθος του κρατήρα αμέσως μετά την
επέμβαση, 3, 6 και 12 μήνες μετά. Το μέγεθος του κρατήρα ήταν σημαντικά μικρότερο
από αυτό αμέσως μετά την επέμβαση σε όλες τις γυναίκες και σχεδόν το ίδιο, ανεξάρτητα
από το μέγεθος του κώνου. Όλες αυτές οι μελέτες αποδεικνύουν ότι η κωνοειδής
εκτομή τραχήλου δεν προκαλεί ελάττωση του μήκους του τραχήλου μετά από 3 μήνες
επούλωσης.
Αμφιλεγόμενα είναι τα αποτελέσματα μετά από κωνοειδή εκτομή με νυστέρι. Παραδοσιακά,
οι γυναίκες αυτές θεωρούνται υψηλού κινδύνου για πρόωρο τοκετό. Οι Demeter και
συν (2002) αναδρομικά εξέτασαν την έκβαση της κύησης σε 55 γυναίκες που υποβλήθησαν
σε κωνοειδή εκτομή με νυστέρι κατά τη διάρκεια του δεύτερου τριμήνου της κύησης
και δεν παρατήρησε διαφορά στις επιπλοκές της κύησης. Παρόμοια αποτελέσματα
είχαν ο Loizzi και συν (1992), που εξέτασαν 34 γυναίκες που είχαν υποβληθεί
σε κωνοειδή εκτομή με νυστέρι πριν την κύηση.
Πολλά έχουν γραφεί για την έκβαση της κύησης σε γυναίκες με συγγενείς ανωμαλίες
της μήτρας. Η μεγαλύτερη σειρά είναι από τους Heinonen και συν (1982), οι οποίοι
εξέτασαν 182 γυναίκες με ανωμαλίες της μήτρας και παρατήρησαν ποσοστό πρόωρου
τοκετού 23%. Τα καλύτερα αποτελέσματα, όσον αφορά στην εμβρυική επιβίωση, είχαν
η διαφραγματοφόρος μήτρα (86%), η δίκερος (50%) και η μονόκερος (40%). Οι Fedele
και συν (1987) εξέτασαν το μαιευτικό ιστορικό 19 γυναικών με μονόκερο μήτρα
και διαπίστωσαν ότι 58% κατέληξε σε αυτόματη έκτρωση, 11% σε πρόωρο τοκετό και
28% σε τελειόμηνη κύηση χωρίς επιπλοκές. Το ίδιο έκαναν σε 13 γυναίκες με δίδελφο
μήτρα (Fedele και συν, 1988) και βρήκαν ποσοστό αυτόματων εκτρώσεων 74%, πρόωρου
τοκετού 22,3% και τελειόμηνης κύησης 3,7%. Οι Raga και συν (1997) αναδρομικά
εξέτασαν τη σημασία των συγγενών ανωμαλιών της μήτρας στη γονιμότητα και στην
κύηση και αναφέρουν ποσοστά πρόωρου τοκετού 25-47%, με εξαίρεση την τοξοειδή
μήτρα που δεν επηρεάζει την έκβαση της κύησης. Οι συγγραφείς καταλήγουν στο
ότι γυναίκες που έχουν συγγενείς ανωμαλίες της μήτρας έχουν αυξημένο κίνδυνο
επιπλοκών, αλλά μπορούν να έχουν μια εγκυμοσύνη χωρίς κανένα πρόβλημα. Το μήκος
τραχήλου δεν έχει μετρηθεί σε όλες αυτές τις μελέτες, αλλά η κλινική πρακτική
είναι να γίνεται μέτρηση του μήκους τραχήλου κάθε 2-3 εβδομάδες.
Οι Martinez - Frias και συν (1998) εξέτασαν αναδρομικά 26.945 παιδιά με συγγενείς
ανωμαλίες και παρατήρησαν ότι γυναίκες με δίκερο μήτρα είχαν όχι μόνο μεγαλύτερο
κίνδυνο πρόωρου τοκετού, αλλά τα έμβρυα και/ή νεογνά παρουσίαζαν συγγενείς ανωμαλίες
τέσσερις φορές περισσότερο από αυτά των γυναικών με φυσιολογική μήτρα.
Οι Koike και συν (1999) αναδρομικά μελέτησαν την έκβαση της κύησης σε γυναίκες
που βρέθηκε να έχουν ινομυώματα κατά το πρώτο ήμισυ της κύησης και παρατήρησαν
ότι δεν υπήρχαν πολλές επιπλοκές, παρά μόνο μεγαλύτερο ποσοστό πρόωρου τοκετού,
καισαρικών τομών και τοκολυτικής αγωγής σε γυναίκες που είχαν ινομυώματα μεγαλύτερα
από 6cm διάμετρο, σε σχέση με αυτές που είχαν μικρότερα. Οι Vergani και συν
(1994) αναδρομικά μελέτησαν την κλινική σημασία της θέσης, μεγέθους και αριθμού
ινομυωμάτων σε 183 γυναίκες και δε βρήκαν στατιστικά σημαντική διαφορά σε επιπλοκές
σε σχέση με το γενικό πληθυσμό, εκτός από το ποσοστό καισαρικής τομής (23% και
12% αντίστοιχα). Οι Exacoustos και Rosati (1993) συνέκριναν την έκβαση της κύησης
492 γυναικών με ινομυώματα και 12.216 γυναικών χωρίς ινομυώματα. Παρατήρησαν
ότι το ποσοστό πρόωρου τοκετού και καισαρικής τομής δεν ήταν μεγαλύτερο από
αυτό της ομάδας ελέγχου, αλλά το ποσοστό πρόωρης αποκόλλησης πλακούντα ήταν
στατιστικά σημαντικά μεγαλύτερο. Δεκατρείς από αυτές τις γυναίκες αντιμετωπίστηκαν
χειρουργικά και εξαίρεσαν τα ινομυώματα κατά τη διάρκεια της κύησης. Οκτώ από
αυτές γέννησαν τελειόμηνα νεογνά και πέντε γέννησαν πρόωρα, αλλά μετά τις 32
εβδομάδες.
Δεν υπάρχει στατιστικά σημαντική διαφορά στο μήκος του τραχήλου της μήτρας γυναικών
που έχουν ή όχι ινομυώματα.
Εάν η κύηση αντιμετωπιστεί με περίδεση τραχήλου, η μέτρηση του μήκους του τραχήλου
μετά την περίδεση θα πρέπει να συνεχιστεί έως τις αρχές του τρίτου τριμήνου,
καθώς η μελέτη των Dijkstra και συν (2000) έδειξε ότι η υπερηχογραφική μέτρηση
θα μπορούσε να προειδοποιήσει για πρόωρο τοκετό, αφού δεν είναι βέβαιο ότι η
περίδεση θα οδηγήσει σε τελειόμηνη κύηση.
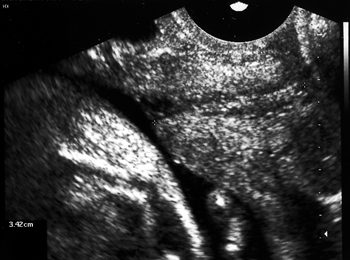
Εικόνα 2. Βραχύς τράχηλος με funneling (διακολπικό υπερηχογράφημα).
ΜΗΚΟΣ ΤΡΑΧΗΛΟΥ
ΣΕ ΓΥΝΑΙΚΕΣ ΧΑΜΗΛΟΥ ΚΙΝΔΥΝΟΥ (SCREENING ΓΙΑ ΠΡΟΩΡΟ ΤΟΚΕΤΟ)
Τις τελευταίες δεκαετίες έχει γίνει εκτεταμένη έρευνα στη Μαιευτική, έτσι ώστε
να εντοπιστούν βιοχημικοί και υπερηχογραφικοί δείκτες που θα μπορούσαν να χρησιμοποιηθούν
ως screening για τον πρόωρο τοκετό.
Σταθμός στα προγράμματα screening για πρόβλεψη πρόωρου τοκετού ήταν η μελέτη
των Iams και συν (1996), με μέτρηση του μήκους του τραχήλου της μήτρας σε 2.915
χαμηλού κινδύνου έγκυες γυναίκες. Όταν το μήκος τραχήλου είναι μικρότερο ή ίσο
με 20, 23% των γυναικών θα γεννήσουν πριν τις 35 εβδομάδες, με ψευδώς θετικά
αποτελέσματα σε 3% και θετική προγνωστική αξία 26%. Έδωσε, δε, για κάθε μήκος
τραχήλου, το σχετικό κίνδυνο για πρόωρο τοκετό.
Οι Heath και συν (1998) μελέτησαν 2.505 γυναίκες χαμηλού κινδύνου. To μήκος
τραχήλου είχε φυσιολογική κατανομή και η μέση τιμή του ήταν 38mm. Η 5η και η
1η εκατοστιαία θέση ήταν αντίστοιχα 23 και 11mm. Μήκος τραχήλου μικρότερο ή
ίσο με 15mm βρέθηκε σε 2% του πληθυσμού και η ομάδα αυτή περιλαμβάνει το 60%
αυτών που θα γεννήσουν πριν τις 32 εβδομάδες, το 80% αυτών που θα γεννήσουν
πριν τις 30 εβδομάδες και το 100% αυτών που θα γεννήσουν πριν τις 26 εβδομάδες.
Για τοκετό πριν τις 35 εβδομάδες, η ευαισθησία της μεθόδου είναι μόλις 20% και
γι' αυτό η μελέτη των Iams και συν (1996) είχε χαμηλή ευαισθησία (23%). Εάν
τώρα εξετάσουμε το σχετικό κίνδυνο για πρόωρο τοκετό σε σχέση με το μήκος τραχήλου,
αυτός αυξάνει με την ελάττωση του μήκους από 0,8% στα 30mm, σε 4% στα 15mm και
σε 78% στα 5mm. Επομένως, η μέτρηση του μήκους τραχήλου στις 22-24 εβδομάδες
κύησης μπορεί να προβλέψει το σοβαρό πρόωρο τοκετό.
Στην ίδια μελέτη αναφέρεται ότι οι 43 γυναίκες που είχαν μήκος τραχήλου μικρότερο
των 15mm, στάλθηκαν στους υπεύθυνους μαιευτήρες για περαιτέρω αντιμετώπιση.
Οι 21 αντιμετωπίστηκαν συντηρητικά και οι 22 υποβλήθηκαν σε περίδεση κατά Shirodkar
(Heath και συν, 1998, Palaniappan και Gibb, 1999). To θεαματικό αποτέλεσμα ήταν
ότι από τις γυναίκες που υποβλήθησαν σε περίδεση, μόνο 5% γέννησαν πριν τις
32 εβδομάδες, ενώ από την ομάδα που αντιμετωπίστηκε συντηρητικά, το ποσοστό
που γέννησε πριν τις 32 εβδομάδες ήταν 52%. Tα αποτελέσματα αυτά έδωσαν την
αρχή σε μια τυχαιοποιημένη πολυκεντρική μελέτη με σκοπό την αξιολόγηση της περίδεσης
τραχήλου στην πρόληψη του πρόωρου τοκετού, σε ασθενείς με μήκος τραχήλου μικρότερο
ή ίσο με 15mm. Η μελέτη περιελάμβανε 47.123 έγκυες γυναίκες με μονήρεις κυήσεις,
που υποβλήθησαν σε διακολπική μέτρηση του μήκους του τραχήλου της μήτρας στο
υπερηχογράφημα των 22-24 εβδομάδων για έλεγχο της ανατομικής ακεραιότητας του
εμβρύου. 470 από αυτές τις γυναίκες βρέθηκε να έχουν μήκος τραχήλου <_15mm
και 252 τυχαιοποιήθηκαν σε περίδεση ή συντηρητική αντιμετώπιση. Δυστυχώς, όμως,
η περίδεση δεν αποτελεί την ιδανική λύση, αφού η περιγεννητική θνησιμότητα και
νοσηρότητα δε διέφερε σημαντικά στην ομάδα περίδεσης και στην ομάδα ελέγχου
με συντηρητική αντιμετώπιση (To και συν, 2004).
ΜΗΚΟΣ ΤΡΑΧΗΛΟΥ
ΣΕ ΓΥΝΑΙΚΕΣ ΜΕ ΕΠΑΠΕΙΛΟΥΜΕΝΟ ΠΡΟΩΡΟ ΤΟΚΕΤΟ
Η διάγνωση του αρχόμενου επικείμενου πρόωρου τοκετού είναι δύσκολη. Τα συμπτώματα
που συχνά αναφέρονται μπορεί να μην εκτιμηθούν σωστά, διότι υπάρχουν και σε
φυσιολογική κύηση, χωρίς να σχετίζονται με πρόωρο τοκετό. Για το λόγο αυτό,
συνήθως οι γυναίκες εισάγονται στο νοσοκομείο για κλινοστατισμό και χορήγηση
τοκολυτικής αγωγής. Η τοκολυτική αγωγή θα πρέπει να χρησιμοποιηθεί μόνο εάν
η συντηρητική αγωγή δεν δώσει λύση. Μελέτες έδειξαν παράταση της κύησης μετά
από τοκόλυση για περίπου 7 ημέρες, χωρίς σημαντική μείωση στην περιγεννητική
θνησιμότητα και νοσηρότητα (Gyetvai και συν, 1999).
Η υπερηχογραφική εκτίμηση του εμβρύου, του πλακούντα, του αμνιακού υγρού και
της μήτρας είναι η εξέταση που θα μας βοηθήσει να εντοπίσουμε τον ή τους αιτιολογικούς
παράγοντες πρόωρου τοκετού.
Ο υπολογισμός της ηλικίας κύησης, του βάρους του εμβρύου και της ανάπτυξης αυτού
είναι εξαιρετικά χρήσιμα στην αντιμετώπιση και ενημέρωση της ασθενούς και του
οικογενειακού της περιβάλλοντος. Σε ασθενείς με συμπτώματα πρόωρου τοκετού,
το ποσοστό συγγενών ανωμαλιών και χρωμοσωμιακών ανωμαλιών είναι αυξημένο (Stubblefield,
1993, Rodeck, 1985). Ο καρυότυπος του εμβρύου μπορεί να είναι χρήσιμος για την
απόφαση επεμβατικού τοκετού και τοκόλυσης, τόπου και χρόνου τοκετού και νεογνικής
υποστήριξης (Donnenfeld and Mennuti, 1988).
Η μέτρηση του μήκους τραχήλου και η εκτίμηση της εμβρυικής ινοδεκτίνης στις
κολποτραχηλικές εκκρίσεις, είναι δύο εξετάσεις που θα μας βοηθήσουν να αποκλείσουμε
κάποιους από τους ασθενείς από την τοκολυτική αγωγή. Οι Iams και συν (1994b)
μέτρησαν διακολπικά το μήκος τραχήλου σε 60 γυναίκες με συμπτώματα πρόωρου τοκετού
μεταξύ 24 και 34 εβδομάδων. Καμία από τις γυναίκες που είχαν μήκος τραχήλου
μεγαλύτερο από 30mm δε γέννησε πρόωρα.
Oι Timor-Tritsch και συν (1996) εξέτασαν 70 γυναίκες με συμπτώματα πρόωρου τοκετού
μεταξύ 20 και 35 εβδομάδων και κατέληξαν ότι όταν το μήκος του τραχήλου <_16mm
αυξάνεται ο κίνδυνος για πρόωρο τοκετό πριν τις 37 εβδομάδες.
Οι Tsoi και συν (2003) εξέτασαν 216 γυναίκες με συμπτώματα πρόωρου τοκετού και
ακέραιους εμβρυικούς υμένες, ηλικίας κύησης 24 έως 36 εβδομάδων. Το 25% των
γυναικών αυτών έλαβε τοκολυτική αγωγή. Τοκετός σε χρονικό διάστημα 7 ημερών
επήλθε σε 17 από τις 216 γυναίκες (7,8%), εκ των οποίων 16 από τις 43 (37%)
με μήκος τραχήλου <15mm και 1 από τις 173 (0,5%) με μήκος τραχήλου >_15mm,
ανεξάρτητα με τη χορήγηση τοκολυτικών.
Ο συνδυασμός της μέτρησης του μήκους τραχήλου και της εμβρυικής ινοδεκτίνης
στο κολποτραχηλικό επίχρισμα, μπορεί να προβλέψει με μεγαλύτερη αξιοπιστία τον
πρόωρο τοκετό (Gomez και συν, 2005).
ΣΥΜΠΕΡΑΣΜΑΤΑ
Είναι καλά τεκμηριωμένο ότι η υπερηχογραφική μέτρηση του τραχήλου της μήτρας
μπορεί να προβλέψει τον πρόωρο τοκετό. Παρόλο που εκτεταμένη έρευνα έχει γίνει
στην πρόβλεψη και πρόληψη του πρόωρου τοκετού, δεν έχει ακόμα βρεθεί ο κατάλληλος
συνδυασμός υπερηχογραφικών και βιοχημικών δεικτών που μπορεί να χρησιμοποιηθεί
ως μέθοδος screening. Αν και η προγνωστική αξία της μέτρησης του τραχήλου είναι
αποδεδειγμένη, το Αμερικάνικο Κολέγιο Μαιευτήρων - Γυναικολόγων δεν προτείνει
τη μέτρηση του μήκους του τραχήλου ως μέθοδο ελέγχου του πληθυσμού χαμηλού κινδύνου,
λόγω της έλλειψης αποτελεσματικής θεραπείας. Τυχαιοποιημένες μελέτες είναι αναγκαίες
για την εκτίμηση συντηρητικών μεθόδων θεραπείας. Αντίθετα, σε γυναίκες υψηλού
κινδύνου, η μέτρηση του μήκους θεωρείται απαραίτητη για την παρακολούθηση της
κύησης και την έγκαιρη παρέμβαση.
Summary
Scentou C, Dimopoulos C, Pahoumi C, Messinis J.
The role of cervical length in premature delivery
Hellen Obstet Gynec 17(2): 165-171, 2005
Ultrasonography estimation of cervical length in high-risk pregnancies as well as in low-risk plays an important role in the prediction and management of problem pregnancies. Transvaginal approach seems to be the most credible method as long as it is carried out correctly by experienced practitioners. The combination of ultrasonography and biochemical markers could be useful as a screening method.
Key words: Premature labour, cervical length.
ΒΙΒΛΙΟΓΡΑΦIΑ
1. American College of Obstetricians and Gynecologists: Preterm Labor. Technical
Bulletin no.206, June 1995.
2. American College of Obstetricians and Gynecologists Committee on Obstetric
Practice: Antenatal Corticosteroid Therapy for Fetal Maturation. Committee Opinion
no 147, December 1994.
3. Cicero S, Skentou C, Souka A, To SM, Nicolaides HK. Cervical length at 22-24
weeks of gestation : comparison of tranvaginal and transperineal-translabial
ultrasonography. Ultrasound Obstet Gynecol 2001 Apr; 17(4):335-40.
4. Colombo DF, Iams JD. Cervical length and preterm labor. Clin Obstet Gynecol
2000; 43:735-45.
5. Cone TE Jr. History of the Care and Feeding of the Premature Infant. Boston,
Little, Brown, 1985; 1:180.
6. Crowther CA, Neilson JP, Verkuyl DA, Bannerman C, Ashurst HM. Preterm labour
in twin pregnancies: can it be prevented by hospital admission? Br J Obstet
Gynaecol 1989 Jul; 96(7):850-3.
7. Demeter A, Sziller I, Csapo Z, Szantho A, Papp Z. Outcome of pregnancies
after cold-knife conization of the uterine cervix during pregnancy. Eur J Gynaecol
Oncol 2002; 23(3):207-10.
8. Dijkstra K, Funai EF, O'Neil L, Rebarber A, Paidas M, Young B. Change in
cervical length after cerclage as a predictor of preterm delivery. Obstet Gynecol
2000; 96:346-50.
9. Donnenfeld AE, Mennuti MT. Sonographic findings in fetuses with common chromosome
abnormalities. Clin Obstet Gynecol 1988; 31:80-96.
10. Exacoustos C, Rosati P. Ultrasound diagnosis of uterine myomas and complications
in pregnancy. Obstet Gynecol 1993 Jul; 82(1):97-101.
11. Fedele L, Zamberletti D, D'Alberton A, Vercellini P, Candiani GB. Gestational
aspects of uterus didelphys. J Reprod Med 1988 Apr; 33(4):353-5.
12. Fedele L, Zamberletti D, Vercellini P, Dorta M, Candiani GB. Reproductive
performance of women with unicornuate uterus. Fertil Steril 1987 Mar; 47(3):416-9.
13. Goldenberg RL, Iams JD, Miodovnik M, Van Dorsten JP, Thurnau G, Bottoms
S, Mercer BM, Meis PJ, Moawad AH, Das A, Caritis SN, McNellis D. The preterm
prediction study: risk factors in twin gestations. National Institute of Child
Health and Human Development Maternal-Fetal Medicine Units Network. Am J Obstet
Gynecol 1996 Oct; 175(4 Pt1):1047-53.
14. Gomez R, Romero R, Medina L, Nien KJ, Chaiworapongsa T, Carstens M, Gonzales
R, Espinoza J, Iams J, Edwin S, Rojas I. Cervicovaginal fibronectin improves
the prediction of preterm delivery based on sonographic cervical length in patients
with preterm contractions and intact membranes. Am J Obstet Gynecol 2005; 192:350-9.
15. Gusman ER, Walters C, Mierowitz NB, Kinzler W, Gipson K, Nigam J, Vintzileos
AM. A comparison of sonographic cervical parameters in predicting spontaneous
preterm birth in triplet gestations (SMFM abstract). Am J Obstet Gynecol 2000;
182.
16. Guzman ER, Walters C, O'reilly-Green C, Kinzler WL, Waldron R, Nigam J,
Vintzileos AM. Use of cervical ultrasonography in prediction of spontaneous
preterm birth in twin gestations. Am J Obstet Gynecol 2000 Nov;183(5):1103-7
17. Gyetvai K, Hannah M, Hodnett E, Ohlsson A. Tocolytics for preterm labour:
a systematic review. Obstet Gynecol 1999; 94:869-877.
18. Heath VCF, Souka AP, Erasmus I, Gibb DMF, Nicolaides KH. Cervical length
at 23 weeks of gestation: The role of Shirodkar cerclage for the short cervix.
Ultrasound Obstet Gynecol 1998; 12:318-322.
19. Heath VCF, Southall TR, Souka AP, Elisseou A, Nicolaides KH. Cervical length
at 23 weeks of gestation: prediction of spontaneous preterm delivery. Ultrasound
Obstet Gynecol 1998; 12:312-317.
20. Heath VCF, Southall TR, Souka AP, Novakov A, Nicolaides KH. Cervical length
at 23 weeks of gestation: Relation to demographic characteristics and previous
obstetric history. Ultrasound Obstet Gynecol 1998; 12:304-311.
21. Heinonen PK, Saarikoski S, Pystynen P. Reproductive performance of women
with uterine anomalies. An evaluation of 182 cases. Acta Obstet Gynecol Scand
1982; 61(2):157-62.
22. Iams JD, Paraskos J, Landon MB, Teteris JN, Johnson FF. Cervical sonography
in preterm labor. Obstet Gynecol 1994b; 84:40.
23. Imseis HM, Albert TA, Iams JD. Identifying twin gestations at low risk for
preterm birth with a transvaginal ultrasonographic cervical measurement at 24
to 26 weeks' gestation. Am J Obstet Gynecol 1997 Nov; 177(5):1149-55.
24. Koike T, Minakami H, Kosuge S, Usui R, Matsubara S, Izumi A, Sato I. Uterine
leiomyoma in pregnancy: its influence on obstetric performance. J Obstet Gynaecol
Res 1999 Oct; 25(5):309-13.
25. Lettieri L, Vintzileos AM, Rodis JF, et al. Does "idiopatic" preterm
labor resulting in preterm birth exist. Am J Obstet Gynecol 1993; 168:1480-5.
26. Loizzi P, Carriero C, Di Gesu A, Resta L, Nappi R. Rational use of cryosurgery
and cold knife conization for treatment of cervical intraepithelial neoplasia.
Eur J Gynaecol Oncol 1992; 13(6):507-13.
27. Macdonald R, Smith P, Vyas S. Cervical incompetence: the use of transvaginal
sonography to provide an objective diagnosis. Ultrasound Obstet Gynecol 2001
Sep; 18(3):211-216.
28. Mangioni C. Do uterine leiomyomas influence pregnancy outcome? Am J Perinatol
1994 Sep; 11(5):356-8.
29. Martin JA, Hamilton BE, Ventura SJ, et al. Births: final data for 2000.
Natl Vital Stat Rep 2002 Feb 12; 50(5):1-101.
30. Martinez-Frias ML, Bermejo E, Rodriguez-Pinilla E, Frias JL. Congenital
anomalies in the offspring of mothers with a bicornuate uterus. Pediatrics 1998
Apr; 101(4):E10.
31. Newman RB, Krombach RS, Myers MC, McGee DL. Effect of cerclage on obstetrical
outcome in twin gestations with a shortened cervical length. Am J Obstet Gynecol
2002 Apr; 186(4):634-40.
32. Paraskevaidis E, Bilirakis E, Koliopoulos G, Lolis ED, Kalantaridou S, Paschopoulos
M, Plachouras N, Malamou-Mitsi V, Kitchener HC. Cervical regeneration after
diathermy excision of cervical intraepithelial neoplasia as assessed by transvaginal
sonography. Eur J Obstet Gynecol Reprod Biol 2002 Apr 10; 102(1):88-91.
33. Raga F, Bauset C, Remohi J, Bonilla-Musoles F, Simon C, Pellicer A. Reproductive
impact of congenital Mullerian anomalies. Hum Reprod 1997 Oct; 12(10):2277-81.
34. Raio L, Ghezzi F, Di Naro E, Gomez R, Luscher KP. Duration of pregnancy
after carbon dioxide laser conization of the cervix: influence of cone height.
Obstet Gynecol 1997 Dec; 90(6):978-82.
35. Ramin KD, Ogburn PL, Mulholland TA, Breckle RJ, Ramsey PS. Ultrasonographic
assessment of cervical length in triplet pregnancies. Am J Obstet Gynecol 1999;
180:1442-5.
36. Roberts WE, Morrison JC. Has the use of home monitors, fetal fibronectin,
and measurement of cervical length helped predict labor and/or prevent preterm
delivery in twins? Clin Obstet Gynecol 1998 Mar; 41(1):94-102.
37. Rodeck CH. Fetal abnormality and preterm labour. In Beard RW, Sharp R, eds.
Preterm Labour and its Consequences. London: Royal College of Obstetricians
and Gynaecologists, 1985.
38. Romero R, Mazor M. Infection and preterm labor. Clin Obstet Gynecol 1988;
31:533-84.
39. Skentou C, Souka AP, To MS, Liao AW, Nicolaides KH. Prediction of preterm
delivery in twins by cervical assessment at 23 weeks. Ultrasound Obstet Gynecol
2001 Jan; 17(1):7-10.
40. Stubblefield PG. Causes and prevention of preterm birth: an overview. In
Fuchs F, Stubblefield PG, eds. Preterm Birth: Causes, Prevention, and Management,
2nd edn. New York: Macmillan, 1993.
41. Timor-Tritsch I, Boozarjomehri E, Masakowski Y, Monteagudo A, Chao CR. Can
a "snapshot" sagittal view of the cervix by tranvaginal ultrasonography
predict active preterm labour? Am J Obstet Gynecol 1996; 174:990-95.
42. To SM, Alfirevic Z, Heath V, Cicero S, Cacho AM, Williamson RP, Nicolaides
HK. Cervical cerclage for prevention of preterm delivery in women with short
cervix: randomized controlled trial. Lancet 2004; 363:1849-53.
43. To SM, Skentou C, Cicero S, Nicolaides HK. Cervical assessment at the routine
23- weeks' scan: problems with transabdominal sonography Ultrasound Obstet Gynecol
2000 Apr; 15(4):292-6.
44. To SM, Skentou C, Chan C, Zagaliki A, Nicolaides HK. Cervical assessment
at the routine 23- weeks' scan: standardizing techniques. Ultrasound Obstet
Gynecol 2001 Mar; 17(3):217-9.
45. To SM, Skentou C, Liao AW, Cacho AM, Nicolaides HK. Cervical length and
funneling at 23 weeks of gestation in the prediction of spontaneous early preterm
delivery. Ultrasound Obstet Gynecol 2001 Sep; 18(3):195-9.
46. Tsoi Ε, Akmal S, Rane S, Otigbah C, Nicolaides HK. Ultrasound assessment
of cervical length in threatened preterm labor. Ultrasound Obstet Gynecol 2003;
21:552-5.
47. van Rooijen M, Persson E. Pregnancy outcome after laser vaporization of
the cervix. Acta Obstet Gynecol Scand 1999 Apr; 78(4):346-8.
48. Vayssiere C, Moriniere C, Camus E, Le Strat Y, Poty L, Fermanian J, Ville
Y. Measuring cervical length with ultrasound: evaluation of the procedures and
duration of a learning method. Ultrasound Obstet Gynecol 2002 Dec; 20(6):575-9.
49. Ventura SJ, Martin JA, Curtin SC, et al. Births: Final data for 1998. Natl
Vital Stat Rep 2000 Mar 28; 48(3):1-100.
50. Vergani P, Ghidini A, Strobelt N, Roncaglia N, Locatelli A, Lapinski RH,
Mangioni C. Do uterine leiomyomas influence pregnancy outcome? Am J Perinatol
1994 Sep; 11(5) 356-8.
51. Zeisler H, Joura EA, Bancher-Todesca D, Hanzal E, Gitsch G. Prophylactic
cerclage in pregnancy. Effect in women with a history of conization. J Reprod
Med 1997 Jul; 42(7):390-2.