Δερματικά
νοσήματα και
γαστρεντερικές διαταραχές
Γ. ΖΑΡΑΦΩΝΙΤΗΣ
Δερματολόγος, Αθήνα
Υπάρχει μια ποικιλία καταστάσεων όπου ανωμαλίες του γαστρεντερικού σωλήνα συνυπάρχουν με δερματικά νοσήματα. Ακολουθεί αναφορά στις δερματικές εκδηλώσεις που σχετίζονται με αιμορραγία του γαστρεντερικού σωλήνα, με πολυποδίαση, με δυσαπορρόφηση και με φλεγμονώδη νόσο του εντέρου.
Α. Αιμορραγία
του ΓΕΣ
Εκτεταμένη αιμορραγία του γαστρεντερικού σωλήνα μπορεί να σχετίζεται με συστηματικές
διαταραχές, που εύκολα αναγνωρίζονται από τα δερματολογικά τους ευρήματα. Εδώ
αναφέρονται τα δερματολογικά ευρήματα του ελαστικού ψευδοξανθώματος και της
κληρονομικής αιμορραγικής τηλαγγειεκτασίας.
Ελαστικό ψευδοξάνθωμα
Το ελαστικό ψευδοξάνθωμα είναι μια σχετικά σπάνια γενετική διαταραχή που χαρακτηρίζεται
από προοδευτική ασβέστωση ιστών πλουσίων σε ελαστικές ίνες, περιλαμβανομένων
του δέρματος, του αμφιβληστροειδούς και του τοιχώματος των αιμοφόρων αγγείων.
Τα κλινικά ευρήματα συνήθως αρχίζουν τη δεύτερη δεκαετία της ζωής και περιλαμβάνουν
πλούσιο και μη ελαστικό δέρμα. Το προσβεβλημένο δέρμα εμφανίζει εξελικτικά κιτρινωπές
συρρέουσες βλατίδες στον τράχηλο, τη μασχαλιαία περιοχή και τους βουβώνες, οι
οποίες μπορεί να έχουν την εμφάνιση φλοιού πορτοκαλιού και τελικά να κάνουν
το δέρμα χαλαρό και ρυτιδωμένο (εικόνα 1). Oι πρώιμες οφθαλμικές βλάβες είναι
αγγειοειδείς ζώνες που παρουσιάζονται ως γραμμικά και με γεφύρωση δίκτυα γκριζωπής
απόχρωσης, γύρω από την οπτική θηλή. Μελάγχρωση του αμφιβληστροειδούς είναι
συχνά παρούσα και μπορεί να επέλθει ουλοποίηση στον χοριοαμφιβληστροειδή. Η
σοβαρότητα των οφθαλμικών αλλοιώσεων δεν είναι παράλληλη με αυτή των αλλοιώσεων
του δέρματος. Τόσο η ουλοποίηση, όσο και η αιμορραγία, οδηγούν σε απώλεια οπτικής
οξύτητας. O κατακερματισμός του ελαστικού χιτώνα των αιμοφόρων αγγείων μεσαίου
μεγέθους προκαλεί αιμορραγία ή απόφραξη αυτών, όπως συμβαίνει και στο γαστρεντερικό
σωλήνα, στα στεφανιαία και στα αγγεία των άκρων. Η αιμορραγία του γαστρεντερικού
είναι η συχνότερη από τις αναφερόμενες αιμορραγίες και μπορεί να αποβεί μοιραία.
Η κύηση μπορεί να επιταχύνει την εκφύλιση των ελαστικών ινών και να προδιαθέσει
τον ασθενή σε αιμορραγία, ειδικά του ανωτέρου πεπτικού σωλήνα.
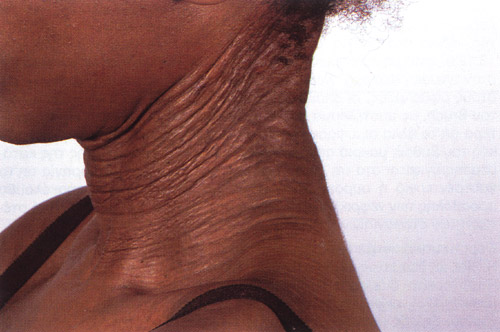
1.A
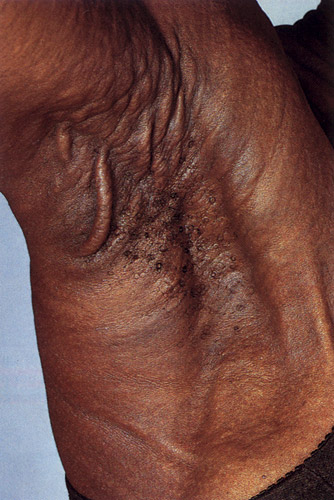
1.B
Εικόνα 1Α, 1Β. Ελαστικό ψευδοξάνθωμα. Το δέρμα είναι χαλαρό και πεπαχυμένο. Τα πλάγια του λαιμού (1.Α) και οι μασχάλες (1.Β) προσβάλονται χαρακτηριστικά.
Το ελαστικό ψευδοξάνθωμα
είναι γενετική διαταραχή, με κληρονομικότητα τόσο υπολειπόμενου, όσο και επικρατούντος
τύπου. Το ακριβές μοντέλο σε πολλές οικογένειες είναι δύσκολο να διερευνηθεί.
Oι ελαστικές ίνες είναι μη φυσιολογικές στους προσβεβλημένους ιστούς. Η πρώτη
ανιχνεύσιμη αλλοίωση στο ηλεκτρονικό μικροσκόπιο είναι η ασβέστωση των φυσιολογικά
εμφανιζόμενων ελαστικών ινών. Oι φυσιολογικές ελαστικές ίνες έχουν έναν πυρήνα
ελαστίνης που περιβάλλεται από ένα μικροϊνώδες στοιχείο. Oι ινιδίνες, μια οικογένεια
προσφάτως αναγνωρισμένων πρωτεϊνών, είναι το κύριο στοιχείο αυτών των μικροϊνιδίων.
Oι ινιδίνες, που περιέχουν τμήματα που δεσμεύουν το Ca++ και επομένως υπάρχουν
μεταλλάξεις στο γονίδιο αυτών, μπορεί να εξηγήσουν την αυξημένη ασβέστωση των
ελαστικών ινών που παρατηρείται στο ελαστικό ψευδοξάνθωμα. Η ασβέστωση των ελαστικών
ινών οδηγεί στη χαλάρωση και την κιτρινωπή απόχρωση του δέρματος. Τα υποβλεννογόνια
αγγεία του γαστρεντερικού σωλήνα εμφανίζουν κατακερματισμό του ελαστικού χιτώνα
με επακόλουθη ρήξη. Αιμορραγία γαστρεντερικού μπορεί να συμβεί σε περιοχές που
έχουν προσβληθεί από άλλα νοσήματα, όπως πεπτικό έλκος, αλλά επίσης μπορεί να
συμβεί αυτόματα σε φυσιολογικό βλεννογόνο. Περιφερικά αγγεία στα άκρα μπορεί
να ασβεστωθούν τόσο, ώστε να ελαττωθούν οι περιφερικές σφίξεις. Υπάρχει δε αυξημένος
κίνδυνος αιμορραγίας του γαστρεντερικού στη διάρκεια της εγκυμοσύνης. Έχει γίνει
η υπόθεση ότι οφείλεται σε αυξημένη αγγειακή εκφύλιση, αλλά ο μηχανισμός δεν
είναι γνωστός. Το ελαστικό ψευδοξάνθωμα απαντά σε 1 από 160.000 γεννήσεις. Σε
ορισμένες οικογένειες κληρονομείται με τον αυτοσωματικό επικρατούντα χαρακτήρα,
αλλά στις περισσότερες περιπτώσεις με τον υπολειπόμενο χαρακτήρα, ή και από
νέες σποραδικές μεταλλάξεις.
Δεν υπάρχουν συγκεκριμένα κριτήρια για τη διάγνωση του ελαστικού ψευδοξανθώματος.
Η διάγνωση τίθεται σε υποψία της νόσου, από τα οφθαλμολογικά ευρήματα στη 2η
δεκαετία της ζωής, από την πρόωρη αγγειοπάθεια ή από την ύπαρξη οικογενειακού
ιστορικού. Τα πρώιμα οφθαλμολογικά ευρήματα είναι οι αγγειοειδείς ταινίες. Από
μόνες τους οι αγγειακές ζώνες δεν είναι επαρκείς για τη διάγνωση, παρότι θέτουν
ισχυρά την υποψία της νόσου σε ασθενείς που έχουν θετικό οικογενειακό ιστορικό.
Oυλοποίηση και αιμορραγία μπορεί να οδηγήσουν σε απώλεια οπτικής οξύτητας, που
είναι ένα κοινό σύμπτωμα. Εάν τεθεί υποψία ελαστικού ψευδοξανθώματος πρέπει
να γίνει ενδελεχής οφθαλμιατρική εξέταση.
Βιοψία δέρματος είναι απαραίτητη στις ύποπτες περιπτώσεις. Η εξέταση στο φωτονικό
μικροσκόπιο αποκαλύπτει στο μέσο ή στο κατώτερο χόριο, άθροιση υλικού που χρωματίζεται
όπως η ελαστίνη και φαίνεται κατακερματισμένο. Χρώση για ασβέστιο συχνά δείχνει
σημαντική ασβέστωση στον ελαστικό ιστό. Αν και τέτοια ευρήματα υπάρχουν κατά
κανόνα στο προσβεβλημένο δέρμα, ακόμη και το μη κλινικά προσβεβλημένο δέρμα
μπορεί να δίνει παρόμοια ευρήματα. Oι ασθενείς με ελαστικό ψευδοξάνθωμα χρειάζεται
να εκτιμώνται τακτικά για επιπλοκές από τα αγγεία. Κλινική εμφάνιση μέλαινας
πρέπει να διερευνάται άμεσα με ενδοσκόπηση, λόγω της δυνητικά καταστροφικής
αιμορραγίας. Είναι επίσης συχνά τα συμπτώματα στηθάγχης και επειδή υπάρχει πιθανότητα
εμφράγματος μυοκαρδίου απαιτείται στενή παρακολούθηση. Κοινό σύμπτωμα αρτηριακής
ανεπάρκειας είναι επίσης και η χωλότητα. Ακτινογραφίες των άκρων αποκαλύπτουν
τη χαρακτηριστική ασβέστωση.
Oι χαρακτηριστικές κιτρινωπές βλατίδες του ελαστικού ψευδοξανθώματος μπορεί
να θεωρηθούν ως βλάβες ηλιακής ελάστωσης. O τράχηλος είναι κοινή θέση για τα
δύο νοσήματα, αλλά το ελαστικό ψευδοξάνθωμα αφορά επιπλέον τις μασχάλες, τους
βουβώνες, τον ιγνυακό και τον ωλεκράνιο βόθρο. Εξανθηματικά ξανθώματα μπορεί
να εμφανίζονται και αυτά ως κιτρινωπές βλατίδες, αλλά συνήθως αφορούν τους γλουτούς
και τους μηρούς. Oι αγγειοειδείς ταινίες στον αμφιβληστροειδή είναι χρήσιμοι
δείκτες για τη διάγνωση της νόσου αλλά δεν είναι παθογνωμονικό εύρημα. Παρόμοιες
ταινίες ευρίσκονται επίσης στο σύνδρομο Ehlers-Danlos, στην υπερφωσφαταιμία
και στο τραύμα. Δεν υπάρχει αποτελεσματική θεραπεία για το ελαστικό ψευδοξάνθωμα.
Κάθε παρέμβαση στο μεταβολισμό του Ca++ ή στην εναπόθεσή του θα βελτίωνε την
πορεία και πρόγνωση της νόσου.
Η θεραπεία των επιπλοκών, όπως της αιμορραγίας, είναι η ίδια, ανεξάρτητα από
την αιτία της. Έχει όμως αναφερθεί επιτυχής χειρουργική απομάκρυνση του πλεονάζοντος
δέρματος.
Κληρονομική
αιμορραγική τηλαγγειεκτασία
(Σ. Rendu-Osler-Weber)
Η κληρονομική αιμορραγική τηλαγγειεκτασία, που είναι μια κληρονομική διαταραχή
αυτοσωματικού επικρατούντος τύπου, χαρακτηρίζεται κλινικά από πολλαπλές εκτασίες
των τριχοειδών σε δέρμα, σε βλεννογόνους και σε εσωτερικά όργανα, με εντονότερη
κλινική παρουσία στο δέρμα. Oι τηλαγγειεκτασίες είναι μόνιμες διαστολές των
τριχοειδών, που συνήθως λευκάζουν όταν εφαρμόζεται πίεση. Όμως, εάν το αγγειακό
δίκτυο είναι ευρύ, ο στραγγαλισμός των αγγείων μπορεί να παγιδεύσει το αίμα
και να μην λευκάζουν στην πίεση. Στο σύνδρομο αυτό, οι τηλαγγειεκτασίες αρχίζουν
στο δέρμα και στους βλεννογόνους της ρινός και του στόματος στη διάρκεια της
πρώτης εφηβείας, στην οποία επίσης μπορεί να εμφανίζεται υποτροπιάζουσα επίσταξη
ως κοινό σύμπτωμα. Αργότερα, συμμετέχουν το πρόσωπο, τα άνω άκρα, οι παλάμες,
τα πέλματα και τα εσωτερικά όργανα (εικόνα 2). O αριθμός των βλαβών δεν είναι
σημαντικός έως την 3η δεκαετία. Oι τηλαγγειεκτασίες της νόσου φαίνονται καλύτερα
με την έκταση του βλεννογόνου του κάτω χείλους ανάμεσα στο μεγάλο δάχτυλο και
το δείκτη, αποκαλύπτοντας στικτές ερυθρές κηλίδες που ίσως γίνονται ελαφρές
βλατίδες με την ηλικία. Αν και οι τηλαγγειεκτασίες μπορεί περιστασιακά να είναι
γραμμικές ή αστεροειδείς, η πλειοψηφία τους είναι στικτού τύπου. Oι βλάβες αυτές
τείνουν να αιμορραγούν με λίγο ή και καθόλου τραυματισμό.
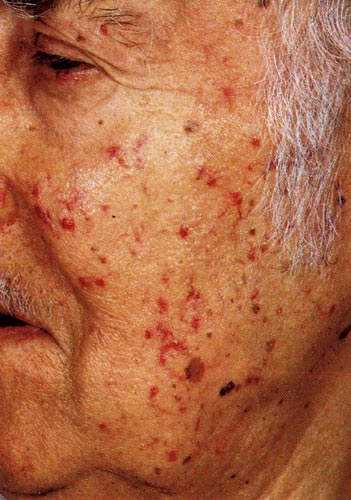
Εικόνα2. Κληρονομική
αιμορραγική τηλαγγειεκτασία. Οι στιγμοειδείς αιμοραγίες στο πρόσωπο είναι χαρακτηριστικά
κλινικά σημεία.
Η επίπτωση του συνδρόμου
είναι 1-2 σε πληθυσμό 100.000. Αν και η νόσος χωρίς αμφισβήτηση είναι γενετική,
το ελαττωματικό γονίδιο δεν έχει προσδιορισθεί. Στο 18-20% των περιπτώσεων δεν
υπάρχει οικογενειακό ιστορικό της νόσου. Τα δείγματα βιοψίας από το δέρμα εμφανίζουν
διασταλμένα τριχοειδή και φλεβίδια στο θυλώδες χόριο. Υπάρχει απουσία περιαγγειακής
υποστήριξης που αφορά σε ελαττωμένα περικύτταρα, λεία μυϊκά κύτταρα και ελαστικές
ίνες. Φαίνεται ότι υπάρχει μια ρήξη στη σύνδεση των ενδοθηλιακών κυττάρων, σχηματίζοντας
έτσι κενά που πληρούνται στη συνέχεια από θρόμβους. Αυτά τα αγγεία, με ελαττωμένη
την περιαγγειακή υποστήριξη, είναι εξαιρετικά ευαίσθητα, ειδικά στο γαστρεντερικό
σωλήνα, όπου το επιθήλιο δεν είναι κερατινοποιημένο.
Παρότι υπάρχει μια διαβάθμιση της σοβαρότητας του νοσήματος, δεν υπάρχει κατηγοριοποίηση
που να βοηθά στον προσδιορισμό ομάδων ασθενών με κίνδυνο συγκεκριμένων επιπλοκών.
Η κλινική πορεία καθορίζεται από τη σοβαρότητα και τη συχνότητα της αιμορραγίας
του γαστρεντερικού σωλήνα και από την εντόπιση και το μέγεθος των αγγειακών
βλαβών.
Η επίσταξη είναι το πιο κοινό σύμπτωμα στην παιδική ηλικία και το 80% των ασθενών
έχουν αυτό το πρόβλημα σε κάποιο βαθμό. Κατόπιν, οι αγγειακές βλάβες δίνουν
κλινική σημειολογία την τέταρτη δεκαετία της ζωής. Η αιμορραγία του γαστρεντερικού
είναι το σημείο με το οποίο παρουσιάζεται το σύνδρομο στο 25% των ασθενών, αλλά
σε κάποιο βαθμό συμβαίνει στο 40-50% των ασθενών. Η αιμορραγία του γαστρεντερικού
συνήθως ξεκινά από την τέταρτη έως την έκτη δεκαετία και μπορεί να είναι ασυμπτωματική
στο 15% των ασθενών. Oι ασθενείς με μέλαινα μπορεί να έχουν προσβληθεί σε οποιοδήποτε
σημείο του γαστρεντερικού σωλήνα. Η αιμορραγία από το γαστρεντερικό τείνει να
είναι προοδευτική και η αυτόματη ύφεση είναι ασυνήθης.
Ηπατομεγαλία ή αυξημένα επίπεδα τρανσαμινασών έχουν αναφερθεί στο 30% των ασθενών.
Oι ανωμαλίες στο ηπατικό παρέγχυμα περιορίζονται σε ηπατίτιδα λόγω των επανειλημμένων
μεταγγίσεων. Ηπατικές αρτηριοφλεβώδεις αναστομώσεις είναι σπάνιες.
Πνευμονικές αρτηριοφλεβώδεις αναστομώσεις έχουν περιγραφεί στο 6-20% των ασθενών
και από αυτούς, περίπου στο 1/3 υπάρχουν πολλαπλές βλάβες. Μερικοί ερευνητές
υπολογίζουν ότι περίπου το 50% των πνευμονικών αρτηριοφλεβωδών αναστομώσεων
σχετίζονται με κληρονομική αιμορραγική τηλαγγειεκτασία. Κυάνωση, πληκτροδακτυλία
και δύσπνοια είναι όψιμα σημεία αρτηριοφλεβωδών αναστομώσεων και οι περισσότερες
εντοπίζονται στην ακτινογραφία θώρακα, σε έλεγχο ρουτίνας.
Oι πολλαπλές αρτηριοφλεβώδεις αναστομώσεις μπορεί να συνυπάρχουν με ευρήματα
από το κεντρικό νευρικό σύστημα, όπως παροδικά ισχαιμικά επεισόδια, εγκεφαλικό
απόστημα και εγκεφαλικά αγγειακά επεισόδια. Εγκεφαλοαγγειακές ανωμαλίες περιλαμβάνουν
αρτηριοφλεβώδεις δυσπλασίες, τριχοειδή αιμαγγειώματα και τηλαγγειεκτασίες. Εστιακά
νευρολογικά ελλείμματα μπορεί να προέρχονται από αυτούς τους αγγειακούς δυσπλαστικούς
μηχανισμούς στον εγκέφαλο, στο νωτιαίο σωλήνα και στις μήνιγγες.
Η διάγνωση του συνδρόμου είναι κυρίως κλινική και βασίζεται στην εμφάνιση, την
εντόπιση και τη συσχέτιση με τις τηλαγγειεκτασικές βλάβες. Oι βλάβες του συνδρόμου
είναι πολλαπλές, συνήθως συμμετρικές, στικτές κηλίδες μεγέθους 2-4mm ή και ελάχιστα
ανυψωμένες βλατίδες στα χείλη, στο πρόσωπο, στο ρινικό και στοματικό βλεννογόνο,
στα χέρια, στα πόδια και στα άνω άκρα. Υπάρχει συνήθως οικογενειακό ιστορικό
αυτοσωματικού επικρατούντος τύπου και ατομικό ή οικογενειακό ιστορικό αιμορραγίας.
Τηλαγγειεκτασικές βλάβες μπορεί να συμβούν επίσης στο σύνδρομο CREST και στο
σκληρόδερμα. Όμως, δεν παρατηρείται αιμορραγία, αγγειακή δυσπλασία ή οικογενειακό
ιστορικό και υπάρχει χαρακτηριστική σκληροδακτυλία. Ασθενείς με σύνδρομο CREST
συχνά έχουν αντιπυρηνικά και αντικεντρομεριδιακά αντισώματα, τα οποία δεν υπάρχουν
στην κληρονομική αιμορραγική τηλαγγειεκτασία. Επίσης, το ηλιακό φως και η ιονίζουσα
ακτινοβολία προκαλούν εντοπισμένες γραμμικές τηλαγγειεκτασίες στις εκτεθειμένες
περιοχές. Επίσης, η χρόνια νόσος ήπατος μπορεί να έχει αραχνοειδή αιμαγγειώματα,
με χαρακτηριστικό κεντρικό αρτηριόλιο, που να μοιάζουν στις τηλαγγειεκτατικές
βλάβες. Επίσης, οι βλάβες μπορεί λανθασμένα να θεωρηθούν αγγειοκερατώματα, τα
οποία συνδυάζονται με τη νόσο του Fabry.
Εάν οι χαρακτηριστικές τηλαγγειεκτασικές βλάβες είναι παρούσες στο δέρμα ή στο
βλεννογόνο, ένα λεπτομερές οικογενειακό ιστορικό με έμφαση σε τυχόν επεισόδια
αιμορραγίας πρέπει απαραίτητα να λαμβάνεται. Επίσης, βοηθά η εξέταση των ασυμπτωματικών
μελών της οικογένειας. Oι κλινικές βλάβες της τηλαγγειεκτασίας στα παιδιά είναι
πολύ μικρές, γι αυτό και χρειάζεται στενή κλινική εξέταση. Υποτροπιάζουσα επίσταξη
μπορεί να προηγείται της εμφάνισης τηλαγγειεκτασιών για πολλά χρόνια. Η αιτία
της μέλαινας πρέπει να διερευνάται πλήρως. Εξέταση με βάριο του ανώτερου και
του κατώτερου πεπτικού δεν βοηθά στην εντόπιση των βλαβών του συνδρόμου. Αυτή,
όμως, η εξέταση μπορεί να βοηθήσει στην εντόπιση και άλλων αιτιών αιμορραγίας.
Αιματέμεση ή αίμα στην αναρρόφηση με ρινογαστρικό σωλήνα είναι ένδειξη για ενδοσκόπηση.
Σημεία αιματοχεσίας δικαιολογούν την κολονοσκόπηση. Η εκλεκτική αγγειογραφία
ίσως να βοηθά στην περίπτωση ταχείας αιμορραγίας. Η εντόπιση των βλαβών του
συνδρόμου κατά τη διάρκεια του χειρουργείου, χωρίς προηγούμενη διερεύνηση, είναι
δύσκολη ακόμη και στη διάρκεια επεισοδίων μαζικής αιμορραγίας. Στην αναζήτηση
της ανατομικής θέσης της αιμορραγίας, είναι σημαντική η παρατήρηση ότι, το αίμα
που έχει τυχόν απορροφηθεί από το πεπτικό εξαιτίας επαναλαμβανόμενης επίσταξης
μπορεί να προκαλέσει μέλαινα. Όλοι οι ασθενείς πρέπει να ελέγχονται για πνευμονικές
αρτηριοφλεβώδεις επικοινωνίες με ακτινογραφία θώρακα. Μη κορεσμένο αρτηριακό
οξυγόνο είναι συχνό εύρημα εάν έχει συμβεί σημαντική διαφυγή. Επίσης, εάν εμφανίζονται
νευρολογικά σημεία και συμπτώματα πρέπει προσεκτικά να αποκλείονται τυχόν αγγειακές
δυσπλασίες του κεντρικού νευρικού συστήματος.
Η επίσταξη μπορεί συνήθως να ελέγχεται με επιπωματισμό ή ηλεκτροκαυτηρίαση.
Η συστηματική θεραπεία με οιστρογόνα έχει αναφερθεί ότι προκαλεί πλακώδη μετάπλαση
των βλεννογόνων, επομένως καθιστά τις βλάβες πιο ανθεκτικές στο τραύμα. Η αιμορραγία
από το γαστρεντερικό ανταποκρίνεται στην ηλεκτροπηξία ή στο λέιζερ μέσω ενδοσκοπίου,
εάν η θέση της αιμορραγίας είναι εντοπισμένη. Εάν αποτύχουν αυτά τα μέσα, η
χειρουργική αφαίρεση των προσβεβλημένων τμημάτων του εντέρου είναι αναγκαία,
σε απώλεια αίματος απειλητική για τη ζωή.
Β. Πολυποδίαση
Oι πολύποδες του
γαστρεντερικού μπορεί να είναι αδενοματώδεις, με αποδεδειγμένη δυνατότητα κακοήθους
εξαλλαγής, ή αμαρτωματώδεις. Oι αμαρτωματώδεις πολύποδες αφορούν σε δυσπλασία
του συνδετικού ιστού του εντερικού βλεννογόνου και έχουν μικρό δυναμικό κακοήθους
εξαλλαγής. O όρος πολυποδίαση αναφέρεται σε πολλαπλούς αδενοματώδεις πολύποδες
(περισσότερους από 100) και η κατάσταση φέρει αναλογικά μεγαλύτερο κίνδυνο για
αδενοκαρκίνωμα.
Oι ασθενείς με αδενοματώδεις πολύποδες διαιρούνται σε δύο ομάδες. Η οικογενής
αδενοματώδης πολυποδίαση χαρακτηρίζεται από αυτοσωματική επικρατούσα κληρονομικότητα
πολύποσης στο κόλον και το ορθό. Το σύνδρομο Gardner χαρακτηρίζεται από αυτοσωματική
επικρατούσα κληρονομικότητα πολύποσης στο ορθό και το κόλον, με τα επιπρόσθετα
ευρήματα των πολλαπλών επιδερμοειδών κύστεων, των υποδόριων ινωμάτων και των
οστεομάτων. Μελέτες τόσο της οικογενούς πολυποδίασης, όσο και του συνδρόμου
Gardner, δείχνουν μια αυτοσωματικού τύπου επικρατούσα κληρονομικότητα με διεισδυτικότητα
100%. Τα δύο φύλα προσβάλλονται εξίσου. Η συχνότητα του γονιδίου έχει μετρηθεί
περίπου στη 1:14.000 γεννήσεις. Τα άτομα με αδενοματώδη πολυποδίαση στο κόλον
θεωρούνται ότι έχουν κίνδυνο εμφάνισης αδενοκαρκινώματος στο κόλον κοντά στο
100%. Η γενετική συσχέτιση ανάμεσα στην οικογενή πολυποδίαση του κόλου και στο
σύνδρομο Gardner έχει διερευνηθεί πρόσφατα. Το ίδιο γονίδιο είναι υπεύθυνο και
για τις δύο διαταραχές και εντοπίζεται στο χρωμόσωμα 5. Επομένως, το ίδιο το
γονίδιο έχει απομονωθεί και ήδη έχουν βρεθεί περισσότερες από 125 μοριακές μεταλλάξεις,
οι οποίες προξενούν όλες την ίδια φαινοτυπική ανωμαλία.
Στην αρχή, η οικογενής πολυποδίαση πρωτοδιακρίθηκε από το σύνδρομο Gardner αποκλειστικά
με βάση τα δερματολογικά ευρήματα του συνδρόμου. Αδενοματώδεις πολύποδες και
από τα δύο νοσήματα φαίνεται ότι είναι όμοιοι τόσο ιστολογικά, όσο και από πλευράς
εξέλιξης. Υπάρχει μεγάλη ποικιλία στην ηλικία έναρξης, στον αριθμό και στην
εντόπιση των πολυπόδων στις δύο διαταραχές. Μπορεί να είναι αδύνατον να διαγνωστεί
πολυποδίαση εντέρου σε ασθενή ηλικίας μικρότερης των 16 ετών, αλλά η εξωεντερικές
εκδηλώσεις του συνδρόμου Gardner μπορεί να αναγνωρισθούν στην βρεφική ηλικία
ή στην πρώιμη παιδική. Η πρωταρχική περιγραφή του συνδρόμου Gardner περιελάμβανε
οστεώματα, επιδερμοειδείς κύστεις και υποδόρια ινώματα σε συνδυασμό με εντερική
πολυποδίαση. Oστεώματα, ειδικά στα οστά του προσώπου και την κάτω γνάθο, μπορεί
να είναι ψηλαφητά στους ενήλικες, αλλά νεαρά παιδιά μπορεί να εμφανίζουν μικρές
κύστεις μεγέθους 3-5mm στο θώρακα, στη ράχη και στους βραχίονες. Τα υποδόρια
εγκυστωμένα ινώματα ποικίλουν σε μέγεθος και απαντούν στο τριχωτό κεφαλής, στους
ώμους, στους βραχίονες και στη ράχη. Μετά την αρχική περιγραφή, έχουν προστεθεί
δεσμοειδείς όγκοι και οδοντικές ανωμαλίες. Oι δεσμοειδείς όγκοι αντιπροσωπεύουν
μια καλοήθη διάχυτη υπερπλασία του μαλακού ινώδους ιστού. Πρόκειται συνήθως
για όγκους του κοιλιακού τοιχώματος που μπορεί να αναπτυχθούν σε μέγεθος κατά
αρκετά cm. Αυτοί συχνά αναπτύσσονται σε περιοχές τραύματος ή χειρουργικής τομής,
αλλά μπορεί να εμφανισθούν και εξαρχής. Oι οδοντικές ανωμαλίες αφορούν σε οδοντώματα.
Μελαγχρωματικές βλάβες του βυθού του οφθαλμού έχουν επίσης περιγραφεί σε ποσοστό
90% των ασθενών και μπορεί να αποτελούν έναν ευαίσθητο δείκτη. Η διαφορική διάγνωση
ανάμεσα στο σύνδρομο Gardner και τη σποραδική εμφάνιση επιδερμοειδών κύστεων
και ινωμάτων, είναι κυρίως βασισμένη στο μεγάλο αριθμό των βλαβών και στο θετικό
οικογενειακό ιστορικό σε ασθενείς με σύνδρομο Gardner.
Υπάρχουν αρκετές άλλες καταστάσεις που σχετίζονται με γαστρεντερικούς πολύποδες.
Oι αμαρτωματώδεις πολύποδες είναι δυσπλασίες του εντερικού βλεννογόνου που έχουν
υποστεί υπερβολική ανάπτυξη. Μπορεί να είναι μεμονωμένοι ή πολλαπλοί και δεν
υφίστανται κακοήθη εξαλλαγή. Το σύνδρομο Peutz-Jeghers αποτελείται από αμαρτωματώδεις
πολύποδες και εναπόθεση μελανίνης με τη μορφή κηλίδων στα χείλη, στο βλεννογόνο
του στόματος, στις παλάμες και στα πέλματα (εικόνα 3). Το σύνδρομο Cowden χαρακτηρίζεται
από μυρμηκιώδεις βλατίδες και οζίδια στο βλεννογόνο και στις δερματικές επιφάνειες
του στόματος, των αντιβραχίων και του προσώπου. Αμαρτωματώδεις γαστρεντερικοί
πολύποδες μπορεί επίσης να υπάρχουν. Το σύνδρομο Cronkhite-Canada χαρακτηρίζεται
από πολύποδες στο στόμαχο, στο λεπτό έντερο και στο κόλον και συνδυάζεται με
ονυχοδυστροφία, αλωπεκία και μελάγχωση του δέρματος.
Oι ασθενείς με δερματικά ευρήματα που θέτουν την υποψία συνδρόμου Gardner, πρέπει
να δίνουν λεπτομερές οικογενειακό ιστορικό. Πανοραμική ακτινογραφία της κάτω
γνάθου είναι ο πιο ευαίσθητος δείκτης για την εντόπιση των οστεομάτων. Κολονοσκόπηση
και βιοψία κατόπιν, επιβεβαιώνουν τη διάγνωση. Κακοήθη εξαλλαγή στο κόλον έχει
αναφερθεί έως την ηλικία των 9 ετών και η επίπτωση καρκίνου σε ασθενείς προεφηβικής
ηλικίας είναι σχεδόν 5%. Επομένως, κολεκτομή συνιστάται στη μικρότερη δυνατή
ηλικία. Oι δεσμοειδείς όγκοι είναι καλοήθεις, αλλά διηθούν τους περιβάλλοντες
μυς και την περιτονία, με απαραίτητη ίσως την εξαίρεσή τους. Oι επιδερμοειδείς
κύστεις και τα ινώματα μπορεί να απομακρύνονται σε χειρουργική θεραπεία, εάν
υπάρχει η συγκατάθεση και του ασθενούς.
Ακροχορδώνες
και πολύποδες στο κόλον
Oι ακροχορδώνες είναι πολλαπλές βλατίδες σαν «κρέας», ειδικά εντοπισμένες στον
τράχηλο, στις μασχάλες και στους βουβώνες. Επανειλημμένες μελέτες, δημοσιευμένες
από το 1982 έως το 1987, θεώρησαν αυξημένη επίπτωση αδενοματωδών πολυπόδων στο
κόλον ανάμεσα στους ασθενείς που είχαν ακροχορδώνες. Αυτό το εύρημα προκάλεσε
ενδιαφέρον στο να χρησιμοποιηθούν οι ακροχορδώνες ως κλινικός δείκτης για καρκίνο
κόλου και αδενοματώδη πολυποδίαση κόλου. Το 1988, οι Piette και συν. έκαναν
μια προοπτική μελέτη με 100 ασθενείς και δεν βρήκαν σχέση ανάμεσα σε πολύποδες
και ακροχορδώνες. Επίσης, μετά από ανασκόπηση της βιβλιογραφίας, συμπέραναν
ότι υπήρχε σχέση ανάμεσα σε ακροχορδώνες και πολύποδες κόλου σε 777 συμπτωματικούς
ασθενείς, αλλά καμία σχέση σε 268 ασυμπτωματικούς ασθενείς. Διαπίστωσαν λοιπόν
ότι, η ανίχνευση ακροχορδώνων δεν έχει διαγνωστική αξία στην πρόβλεψη της παρουσίας
πολυπόδων στο κόλον. Σήμερα, συνιστάται η λήψη γαστρεντερολογικού ιστορικού
από τους ασθενείς με ακροχορδώνες, προκειμένου να επιβεβαιωθεί ότι δεν έχουν
συμπτώματα από το κόλον, ενώ δεν ενδείκνυται κολονοσκόπηση στους ασυμπτωματικούς.
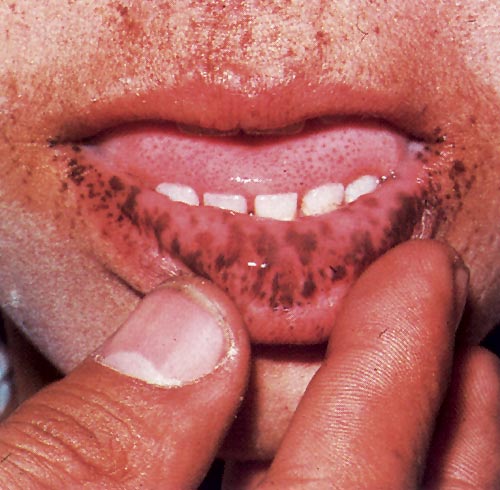
Εικόνα 3.
Σύνδρομο Peutz-Jeghers. Στο
κάτω χείλος είναι εμφανείς οι μελαγχρωματικές κηλίδες.
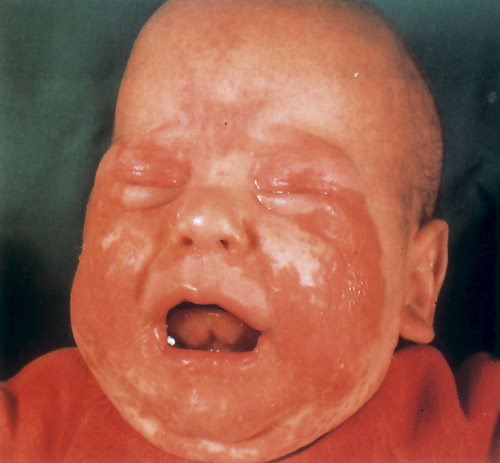
Εικόνα4.
Εντεροπαθητική ακροδερματίτιδα.
Συμμετρικό εξάνθημα με ορορροή γύρω από οφθαλμούς, στόμα, παρειές, ώτα.
Γ.
Δυσαπορρόφηση
Η δυσαπορρόφηση μπορεί να σχετίζεται με χαρακτηριστικά δερματολογικά σημεία,
όπως συμβαίνει στην ερπητοειδή δερματίτιδα και στην ανεπάρκεια ψευδαργύρου.
Σε τέτοιες περιπτώσεις, τα παθογνωμονικά δερματικά ευρήματα συνήθως επιτρέπουν
τη διάγνωση της ανωμαλίας του εντέρου. Αυτές οι δύο διαταραχές αναφέρονται λεπτομερώς.
Λιγότερο ειδικά δερματολογικά σημεία δυσαπορρόφησης συχνά ανευρίσκονται ανεξάρτητα
από την αιτίας της. Αυτά τα σημεία περιλαμβάνουν: α) τη στοματίτιδα και τη γλωσσίτιδα,
οι οποίες φαίνεται ότι σχετίζονται με ανεπάρκεια βιταμίνης Β, β) τη γωνιακή
χειλίτιδα και την πορφύρα, ως ανεπάρκεια της βιταμίνης C και της βιταμίνης Κ,
γ) το εξάνθημα δίκην αστεατοτικού εκζέματος αγνώστου αιτίας και δ) την κατά
τόπους υπερμελάγχρωση, την καθυστέρηση αύξησης ονύχων και τριχών με δευτεροπαθή
αλωπεκία, λόγω πρωτεϊνικής δυσθρεψίας.
Εντεροπαθητική
ακροδερματίτις
Η εντεροπαθητική ακροδερματίτιδα χαρακτηρίζεται από την εκλεκτική ανεπάρκεια
ψευδαργύρου. Oι κλασσικές περιπτώσεις είναι εκ γενετής, αλλά επίκτητες μορφές
μπορεί να εμφανισθούν από ανεπαρκείς δίαιτες, σε ασθενείς που είναι σε ολική
παρεντερική διατροφή ανεπαρκή σε ψευδάργυρο, ή σε συνύπαρξη με σύνδρομα δυσαπορρόφησης.
Τα κλινικά ευρήματα είναι τα ίδια σε κάθε περίπτωση. Αυτά αποτελούνται από φυσαλιδοπομφολυγώδεις,
φλυκταινώδεις και εκζεματικές βλάβες γύρω από το στόμα, γύρω από τον πρωκτό
και στα άκρα (εικόνα 4). Εάν η διαταραχή μείνει αδιάγνωστη, ακολουθούν αλωπεκία,
διάρροια, καθυστέρηση ανάπτυξης, νευροψυχιατρικές διαταραχές και επαναλαμβανόμενες
λοιμώξεις. Η συμπλήρωση διατροφής με ψευδάργυρο είναι θεραπευτική.
Η εντεροπαθητική ακροδερματίτιδα είναι γενετική διαταραχή που μεταβιβάζεται
με τον αυτοσωματικό υπολειπόμενο χαρακτήρα. Η απορρόφηση του ψευδάργυρου από
τη δίαιτα περιορίζεται στο 2 έως 3% της πρόσληψης, παρότι ο ακριβής βιοχημικός
δρόμος της δυσαπορρόφησης σε αυτούς τους ασθενείς είναι άγνωστος. Τα επίπεδα
ψευδαργύρου στον ορό και των ενζύμων που εξαρτώνται από τον ψευδάργυρο, είναι
χαμηλά. Η χορήγηση μεγάλων ποσοτήτων ψευδαργύρου από το στόμα θα αναστρέψει
τα κλινικά ευρήματα. Η έναρξη των συμπτωμάτων συνήθως απαντά μέσα στους πρώτους
λίγους μήνες της ζωής και συχνά συνυπάρχει με την αλλαγή, από το θηλασμό στο
γάλα της αγελάδας. Η ακριβής μεταβολική οδός στην παθογένεια των ξεχωριστών
δερματικών και συστηματικών βλαβών είναι πολύ λίγο κατανοητή.

Η ιστολογική εμφάνιση της
εντεροπαθητικής ακροδερματίτιδας είναι μη ειδική. Υπάρχει ακάνθωση στην επιδερμίδα
με δυσκεράτωση των κερατινοκυττάρων. Μπορεί να υπάρχουν μικροφυσαλίδες, υποκεράτια
φλυκταινίδια και κενοτοπιώδη αλλαγή στη χοριοεπιδερμιδική συμβολή. Η φυσαλίδα
είναι ενδοεπιδερμιδική και τα ουδετερόφιλα μπορεί να διηθούν την επιδερμίδα.
O ψευδάργυρος χρειάζεται σε διάφορα ένζυμα που συμμετέχουν στη σύνθεση των πρωτεϊνών
και του DNA, καθώς και στην κυτταρική διαίρεση. Η ανεπάρκεια ψευδαργύρου έχει
σημαντικά αποτελέσματα στο ανοσοποιητικό, περιλαμβανομένων των λειτουργιών των
Τ-βοηθητικών κυττάρων, των Τ-κατασταλτικών και των κυττάρων φυσικών δολοφόνων.
O ψευδάργυρος επίσης επιδρά στη χημειοταξία των ουδετερόφιλων. Αυτές οι ανωμαλίες
είναι υπεύθυνες για τα σημαντικά προβλήματα με τις υποτροπιάζουσες λοιμώξεις.
Επιπρόσθετα, στην κληρονομική μορφή της ανεπάρκειας ψευδαργύρου υπάρχει μια
ομάδα και άλλων αιτιών, όπως φαίνονται στον πίνακα 1. Η διαιτητική ανεπάρκεια
ψευδαργύρου επικρατεί στις υπανάπτυκτες χώρες και μπορεί να υπάρχει σε μέτριο
βαθμό στις αναπτυγμένες, ειδικά στα νεογνά. Το κρέας είναι η καλύτερη πηγή διαιτητικού
ψευδαργύρου. Η λήψη μη επεξεργασμένων δημητριακών που περιέχουν υψηλά επίπεδα
φυτανικού οξέος απελευθερώνει τον ψευδάργυρο που δεν είναι διαθέσιμος για απορρόφηση.
Τα αίτια ανεπαρκούς διαιτητικής πρόσληψης περιλαμβάνουν την άρνηση για σίτιση,
όπως στη νευρογενή ανορεξία, και την περιορισμένη διαιτητική επιλογή, όπως στις
δίαιτες για χορτοφάγους. Η πρόσληψη αλκοόλης επάγει την αποβολή με τα ούρα του
ψευδαργύρου και προκαλεί καταστάσεις ανεπάρκειας αυτού. Ανεπάρκεια ψευδαργύρου
παρατηρείται σε ασθενείς με στεατόρροια, ανεξάρτητα από την αιτία. Η δυσαπορρόφηση
λίπους προκαλεί ένα αλκαλικό περιβάλλον στο έντερο και ο ψευδάργυρος σχηματίζει
αδιάλυτα συμπλέγματα με το λίπος και τα φωσφορικά, οδηγώντας έτσι σε αυξημένη
απώλεια ψευδαργύρου με τα κόπρανα. Ανεπάρκεια ψευδαργύρου έχει επίσης αναφερθεί
σε χειρουργικό εντερικό bypass. Αποτυχία να συμπεριληφθεί ψευδάργυρος στα υγρά
ολικής παρεντερικής διατροφής προκαλεί σοβαρή ανεπάρκεια, με κλινικά ευρήματα
όμοια με εκείνα που απαντούν στους συγγενείς τύπους της εντεροπαθητικής ακροδερματίτιδας.
Σοβαρή ανεπάρκεια Zn έχει επίσης αναφερθεί σε θεραπεία με D-πενικιλλαμίνη ή
άλλους χηλικούς παράγοντες.
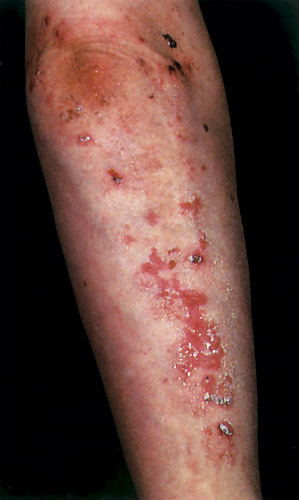
5.Α
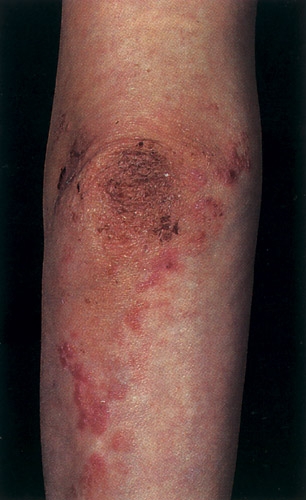
5.Β
Εικόνα 5Α, 5Β. Ερπητοειδής δερματίτιδα. Συνήθως εμφανίζονται κνιδωτικές φυσαλίδες και βλατίδες στους αγκώνες, γλουτούς και εκτατικές επιφάνειες.
Η χρόνια εντεροπαθητική
ακροδερματίτιδα είναι χαρακτηριστική από κλινικής άποψης όταν συμμετέχουν οι
περιοχές γύρω από το στόμα, από το ορθό και οι περιοχές των άκρων. Oι βλάβες
ποικίλουν από ξηρές, λεπιδώδεις, εκζεματικές πλάκες, έως φυσαλιδοπομφολυγώδεις,
φλυκτενώδεις και διαβρωτικές βλάβες.
Ατελής κλινική εικόνα μπορεί να προκαλέσει σύγχυση με τα εξής νοσήματα: περιστοματική
δερματίτιδα, δερματίτιδα χειρών, καντιντίαση και φλυκταινώδη ψωρίαση. Τα επιπρόσθετα
κλινικά ευρήματα της διάρροιας και της αλωπεκίας ελαττώνουν τη σύγχυση αυτή.
Καθώς η δερματίτιδα επιδεινώνεται, μπορεί να συμβεί δευτερογενής επιλοίμωξη
με βακτήρια και Candida. Ανεπάρκεια βιοτίνης, μπορεί να παρουσιασθεί ως δερματίτιδα
γύρω από τα στόμια και ως αλωπεκία. Απαντά σε εκείνους που καταναλώνουν μεγάλο
αριθμό του λευκού των αυγών στη δίαιτά τους. Επίσης, στο σύνδρομο του γλυκαγονώματος
μπορεί να υπάρχει παρόμοια κλινική εικόνα με αυτή της ανεπάρκειας ψευδαργύρου.
Η μέτρηση των επιπέδων ψευδαργύρου στο πλάσμα είναι απαραίτητη για να τεθεί
η διάγνωση. Ειδική φροντίδα χρειάζεται για να είναι οι δοκιμαστικοί σωλήνες
και οι άλλες συσκευές ελεύθερες ψευδαργύρου (Zn). Τα επίπεδα ψευδαργύρου στα
ερυθροκύτταρα και τις τρίχες μπορούν επίσης να μετρώνται, αλλά δεν είναι αξιόπιστοι
δείκτες. Η μέτρηση Zn στα ούρα 24ώρου διαγιγνώσκει την υπερψευδαργυρουρία και
ανεπάρκεια Zn στο πλάσμα που προκαλείται από την κατανάλωση αλκοόλης και τη
χρόνια νεφρική νόσο. Χαμηλά επίπεδα Zn στο πλάσμα ή στον ορό μπορεί να υπάρχουν
και στην περίπτωση μη αληθούς ανεπάρκειας Zn. Τα επίπεδα πέφτουν, μη ειδικά,
στην οξεία φάση καρδιακών, ηπατικών, νεφρικών, πνευμονικών, νευρολογικών, λοιμωδών
και κακοήθων εξεργασιών.
Η αλκαλική φωσφατάση είναι ένα ένζυμο εξαρτώμενο από τον ψευδάργυρο και συχνά
είναι ελαττωμένο στον ορό ασθενών με ανεπάρκεια ψευδαργύρου. Επίσης, δύο άλλα
ένζυμα, η καρβοξυπεπτιδάση και η κινάση της θυμιδίνης έχουν επίσης ιδία ελάττωση
αλλά δεν μετρώνται εύκολα.
Η έλλειψη Zn διορθώνεται εύκολα με χορήγηση per os. Εάν η πρόσληψη ζωικής πρωτεΐνης
είναι επαρκής, 15-30mgr την ημέρα θειικού ψευδαργύρου είναι αρκετά. Εάν όμως
η πρόσληψη με τη δίαιτα πρωτεΐνης είναι κυρίως από δημητριακά, ίσως να χρειάζονται
50-200mgr. Η απάντηση στη θεραπεία είναι εντυπωσιακά καλή. Oι δερματικές βλάβες,
η διάρροια και οι άλλες διαταραχές υποστρέφουν μέσα σε ημέρες έως εβδομάδα.
Ερπητοειδής
δερματίτις
Η ερπητοειδής δερματίτις χαρακτηρίζεται από την εμφάνιση κατά ομάδες ερυθηματωδών
βλατίδων και φυσαλίδων στις εκτατικές επιφάνειες των αντιβραχίων, γονάτων, αγκώνων
και γλουτών (εικόνα 5). Η βιοψία εμφανίζει μια φυσαλίδα στη βασική μεμβράνη
με τη συνάθροιση ουδετερόφιλων στις θηλές του θηλώδους χόριου. O ανοσοφθορισμός
του δέρματος γύρω από τη βλάβη εμφανίζει την παθογνωμονική εναπόθεση κοκκιώδους
ανοσοσφαιρίνης Α (IgA) στις θηλές του χορίου. Άνω του 85% των ασθενών με ερπητοειδή
δερματίτιδα έχουν κάποιου βαθμού φλεγμονή στο λεπτό έντερο στη βιοψία της νήστιδας,
η οποία είναι παρόμοια με την εντεροπάθεια λόγω ευαισθησίας στη γλουτένη, αλλά
λιγότερο σοβαρή. Τα συμπτώματα και σημεία της δυσαπορρόφησης είναι ανάλογα της
σοβαρότητας της εντεροπάθειας λόγω γλουτένης. Η ερπητοειδής δερματίτις συνυπάρχει
με κλινική δυσαπορρόφηση στη βάση δύο παθογνωμονικών μηχανισμών: α) ποσοστό
άνω του 90% των ασθενών με τη νόσο έχουν χαρακτηριστικό αντιγόνο ιστοσυμβατότητας,
το HLA-B8DR3DQw2. Αυτό το αντιγόνο σχετίζεται με υψηλό ποσοστό ατροφικής γαστρίτιδας,
αχλωρυδρίας, ανεπάρκειας ενδογενούς παράγοντα και συστηματικής ανεπάρκειας βιταμίνης
Β12, β) ποσοστό άνω του 90% των ασθενών, έχουν εντεροπάθεια από ευαισθησία στη
γλουτένη με χαρακτηριστική παθολογοανατομική εικόνα. Μόνο το 15-20% των ασθενών
με ερπητοειδή δερματίτιδα έχουν συμπτωματική δυσαπορρόφηση και αυτοί είναι οι
ασθενείς που αντιπροσωπεύουν την σοβαρού βαθμού εντεροπάθεια με σοβαρή επιπέδωση
του βλεννογόνου του εντέρου.
Η ερπητοειδής δερματίτιδα έχει τα κλινικά συμπτώματα της δυσαπορρόφησης, περιλαμβανομένης
της στεατόρροιας, αλλά μόνο στη μειοψηφία των ασθενών. Πολλοί αιτιώνται κοιλιακό
άλγος και μετεωρισμό μετά το γεύμα. Η ατροφία των λαχνών δεν σχετίζεται με τη
σοβαρότητα της δερματικής νόσου και δεν επηρεάζεται από τη θεραπεία με δαψόνη,
η οποία δαψόνη βελτιώνει τη δερματική νόσο. Η ανωμαλία του εντέρου προκαλείται
από τη γλουτένη. Βελτιώνεται με δίαιτα ελεύθερη σε γλουτένη και υποτροπιάζει
με την επανεισαγωγή της γλουτένης στη δίαιτα. Τα κλινικά ευρήματα της δυσαπορρόφησης,
περιλαμβανομένων της απώλειας βάρους, της ξηρότητας του δέρματος, της αλωπεκίας
και της στεατόρροιας, υπάρχουν μόνο στις σοβαρότερες περιπτώσεις. Πράγματι,
πολλοί ασθενείς με ιστολογικά σημαντική ατροφία του λεπτού εντέρου φαίνεται
να έχουν καλή θρέψη, ακόμη να είναι και παχύσαρκοι.
Η διαφορική διάγνωση της ερπητοειδούς δερματίτιδας περιλαμβάνει την πέμφιγα,
το πομφολυγώδες πεμφιγοειδές, τη μικροβιακή θυλακίτιδα και το έκζεμα. Επειδή
όλοι οι ασθενείς με ερπητοειδή δερματίτιδα έχουν εντεροπάθεια από γλουτένη,
τίθεται το ερώτημα αναγκαιότητας βιοψίας λεπτού εντέρου. Η βιοψία μπορεί να
βοηθά, διαβεβαιώνοντας τον ασθενή ότι η μακρόχρονη δίαιτα ελεύθερη σε γλουτένη
είναι απαραίτητη, στην περίπτωση θετικών ευρημάτων. Επίσης, 10-20% των ασθενών
έχουν μη φυσιολογική απορρόφηση D-ξυλόζης, αλλά αυτό το εύρημα βοηθά λίγο στη
διάγνωση. Μια πλήρης γενική αίματος είναι υποχρεωτική και εάν υπάρχει αναιμία
πρέπει να μετρώνται τα επίπεδα σιδήρου, φυλλικού οξέος και βιταμίνης Β12.
Η δερματική νόσος ανταποκρίνεται στη θεραπεία με δαψόνη per os. Η νόσος του
εντέρου απαντά στη δίαιτα ελεύθερη σε γλουτένη, αλλά απαιτείται τουλάχιστον
μια περίοδος δοκιμής 6 μηνών πριν γίνει η εκτίμηση του θεραπευτικού σχήματος.

Δ. Φλεγμονώδης
νόσος εντέρου
O όρος φλεγμονώδης νόσος του εντέρου είναι γενικός, χαρακτηρίζοντας μια ομάδα
ιδιοπαθών χρόνιων φλεγμονωδών καταστάσεων που επιδρούν στο έντερο. Oι δύο κύριες
νόσοι είναι η ελκώδης κολίτιδα που ξεκινά στο ορθό και προχωρά κεντρομόλα ώστε
να προσβάλει όλο το κόλον, και η νόσος του Crohn που μπορεί να προσβάλει οποιαδήποτε
περιοχή του γαστρεντερικού σωλήνα, συχνά χωρίς συνέχεια, με ενδιάμεσες φυσιολογικές
περιοχές. Ένας μεγάλος αριθμός εξωγαστρεντερικών σημείων και συμπτωμάτων μπορεί
να συνυπάρχει με τη φλεγμονώδη νόσο του εντέρου (πίνακας 2). Το ποσοστό εμφάνισης
δερματικών εκδηλώσεων μπορεί να φτάνει το 34%.
Ραγάδες και συρίγγια είναι κοινό εύρημα στη νόσο του Crohn, αλλά αυτά σπάνια
παρατηρούνται στην ελκώδη κολίτιδα. Κυρίως αφορούν το περίνεο, αλλά μπορεί να
υπάρχουν γύρω από τις στομίες, καθώς και στο κοιλιακό τοίχωμα. Αποστήματα και
εξελκώσεις συχνά συνυπάρχουν με τα συρίγγια. Μεταστατική μορφή της νόσου Crohn
είναι το όνομα που δίδεται στα δερματικά κοκκιώματα που απαντούν μακριά από
το γαστρεντερικό σωλήνα σε ασθενείς με τη νόσο αυτή. Η νόσος Crohn μπορεί να
αφορά απευθείας στο στοματικό βλεννογόνο. Βλάβη δίκην λιθόστρωτου και εξέλκωση
στη στοματική κοιλότητα φαίνεται ότι είναι παρόμοιες με τις βλάβες του εντέρου,
όπως αυτές φαίνονται ενδοσκοπικά. Το χαρακτηριστικό στη νόσο του Crohn είναι
μια κοκκιωματώδης φλεγμονή που δεν απαντά στην ελκώδη κολίτιδα και μια βιοψία
των ύποπτων δερματικών βλαβών είναι συχνά διαγνωστική.
Αφθώδη έλκη συμβαίνουν τόσο στην Crohn, όσο και στην ελκώδη κολίτιδα, σε ποσοστό
6-8%. Αυτές οι βλάβες δεν είναι ειδικές, κλινικά ή ιστολογικά, γιατί έως το
20% του φυσιολογικού πληθυσμού έχει άφθες. Δυσαπορρόφηση σιδήρου, φυλλικού οξέος
και βιταμίνης Β12 μπορεί να συμβαίνει μαζί με φλεγμονώδη νόσο του εντέρου και
η θεραπεία αυτών των ανεπαρκειών οδηγεί στη βελτίωση μερικών περιπτώσεων συνυπάρχουσας
αφθώδους στοματίτιδας. Δερματική φλυκταινώδης αγγειίτιδα, όπως αυτή που υπάρχει
στη νόσο Behcet, απαντά σε ασθενείς με φλεγμονώδη νόσο του εντέρου.
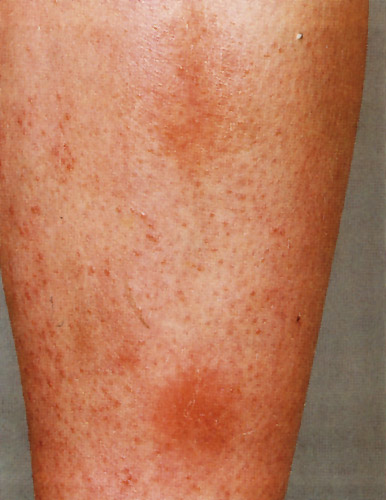
Εικόνα 6. Οζώδες
ερύθημα. Απαντά στο 1-5% των ασθενών με φλεγμονώδη νόσο εντέρου.
Η επίπτωση του γαγγραινώδους
πυοδέρματος στους ασθενείς με φλεγμονώδη νόσο του εντέρου είναι 1-5%. Αυτό απαντά
τόσο στην ελκώδη κολίτιδα, όσο και στη νόσο του Crohn. Η φλεγμονώδης νόσος του
εντέρου είναι κοινή αιτία γαγγραινώδους πυοδέρματος και ευθύνεται για το 15-20%
των περιπτώσεων. Αν και η βιοψία δεν είναι διαγνωστική, είναι καλό να λαμβάνεται
βιοψία προκειμένου να αποκλείονται άλλα αίτια εξέλκωσης.
Το οζώδες ερύθημα (εικόνα 6) απαντά στο 1-5% των ασθενών με φλεγμονώδη νόσο
του εντέρου. Όμως, οι ασθενείς με οζώδες ερύθημα σπανίως έχουν φλεγμονώδη νόσο
εντέρου.
Άλλα, αντιδραστικού τύπου δερματολογικά σημεία και συμπτώματα, απαντούν στη
φλεγμονώδη εντερική νόσο, όπως: πολύμορφο ερύθημα, κνίδωση, λευκοκυτταροκλαστική
αγγειίτιδα, οζώδης πολυαρτηρίτιδα. Επίσης, μπορεί να συμβούν θρομβοφλεβίτιδα,
λεύκη και πληκτροδακτυλία.
Γενικά, η δραστηριότητα των εξωεντερικών εκδηλώσεων της φλεγμονώδους νόσου του
εντέρου είναι παράλληλη με τη δραστηριότητα της εντερικής νόσου. Η θεραπεία
για τις δερματικές εκδηλώσεις πρέπει να κατευθύνεται στην υποκείμενη αιτία.
Η θεραπεία μπορεί να περιλαμβάνει σουλφασαλαζίνη, κορτικοειδή και ανοσοκατασταλτικά.
Η κολεκτομή οδηγεί σε κλινική ύφεση των εξωεντερικών εκδηλώσεων της ελκώδους
κολίτιδας στην πλειοψηφία των ασθενών. O χειρισμός του οζώδους ερυθήματος και
του γαγγραινώδους πυοδέρματος είναι ο ίδιος με εκείνον όταν δεν υπάρχει εντεροπάθεια.
Ένα υπερκορεσμένο διάλυμα ΚΙ συχνά βοηθά στο οζώδες ερύθημα. Πρόσφατα έχει βρεθεί
ότι, η κυκλοσπορίνη είναι αρκετά αποτελεσματική στο ανθιστάμενο στην κλασσική
θεραπεία γαγγραινώδες πυόδερμα.