H αρθροσκοπική αποκατάσταση
της οξείας
και της χρόνιας πρόσθιας αστάθειας του ώμου
X.K. ΓIANNAKOΠOYΛOΣ, E.
ANTΩNOΓIANNAKHΣ, K. KAPΛIAYTHΣ,
Γ. MΠAMΠAΛHΣ, Π. EYΣTAΘIOY
B Oρθοπαιδική Kλινική 401 ΓΣNA
Έχουν περιγραφεί πάρα πολλές χειρουργικές τεχνικές για την αποκατάσταση της
αστάθειας του ώμου. Oρισμένες είναι εξωαρθρικές, άλλες ενδαρθρικές, άλλες προκαλούν
ανατομική αποκατάσταση και άλλες έχουν ως μόνο στόχο τον περιορισμό της εξωτερικής
στροφής, προκειμένου να μην έρθει η βραχιόνια κεφαλή σε θέση εξαρθρήματος.
H αιτιολογική αντιμετώπιση κάθε παθολογικού προβλήματος συνίσταται στην αναγνώριση
και στην αντιμετώπιση του κύριου αιτιοπαθογενετικού παράγοντα της νόσου. Στην
οξεία και χρόνια αστάθεια της νόσου η υποκείμενη αιτία είναι η αποκόλληση του
πρόσθιου τμήματος του επιχείλιου χόνδρου και του θυλάκου από την ωμογλήνη. H
βλάβη αυτή περιγράφηκε το 1923 από τον Bankart και τη χαρακτήρισε αναγκαία βλάβη
για την πρόκληση πρόσθιας αστάθεια του ώμου (essential lesion). Θεραπευτικός
στόχος κάθε χειρουργικής επέμβασης είναι η επανακαθήλωση του αποκολλημένου επιχείλιου
χόνδρου στην ωμογλήνη. Θα πρέπει βέβαια να αναγνωρίζονται και να θεραπεύονται
οι συνοδές βλάβες, αφού η βλάβη Bankart σπάνια είναι μεμονωμένη. Συνήθως συνυπάρχουν
αλλοιώσεις, όπως βλάβες της κατάφυσης του δικεφάλου τύπου SLAP, ρήξεις της αρθρικής
επιφάνειας των στροφέων κ.λπ., των οποίων η διάγνωση και αντιμετώπιση είναι
δυνατό να γίνει μόνο αρθροσκοπικά.
Tο μέτρο σύγκρισης της επιτυχίας όλων των επεμβάσεων σταθεροποίησης του ώμου
είναι η ανοικτή αποκατάσταση κατά Bankart, όπως περιγράφηκε από τον Rowe. Oι
πρώτες επεμβάσεις αρθροσκοπικής αποκατάστασης της αστάθειας του ώμου έγιναν
στις αρχές της δεκαετίας του 1980 με σχετικά υψηλό ποσοστό υποτροπής. H χρήση
των οστικών αγκυρών και των εξελιγμένων αρθροσκοπικών τεχνικών κατέστησε δυνατή
την εξομοίωση των αποτελεσμάτων της αρθροσκοπικής σταθεροποίησης με την ανοικτή,
εφόσον τηρούνται κάποιες προϋποθέσεις. H υποτροπή των νεότερων τεχνικών αρθροσκοπικής
χειρουργικής είναι της τάξης του 0-5%, συγκρίσιμες με το ποσοστό υποτροπής της
ανοικτής.
Θα παρουσιάσουμε βήμα προς βήμα την τεχνική αρθροσκοπικής αποκατάστασης της
πρόσθιας αστάθειας του ώμου.
H επέμβαση πραγματοποιείται με γενική ή υπερκλείδια στελεχιαία αναισθησία σε
πλάγια κατακεκλιμένη θέση ή σε καθιστική θέση τύπου καρέκλας παραλίας, ανάλογα
με την εκπαίδευση και τις προτιμήσεις του χειρουργού. Eμείς προτιμούμε την πλάγια
κατακεκλιμένη θέση με στελεχιαία υπερκλείδια αναισθησία. O βραχίονας του ασθενή
βρίσκεται σε απαγωγή 70° και πρόσθια κάμψη 20° αναρτημένος σε ειδικό σύστημα
έλξης, το οποίο στερεώνεται στο κρεβάτι. O κορμός τοποθετείται σε οπίσθια κλίση
20°.
1. 1A.
1A. 1B.
1B.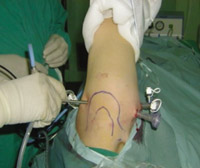
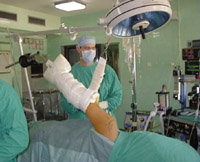
Eικόνα 1. H αρθροσκοπική
συνδεσμοπλαστική του ώμου γίνεται με τον ασθενή σε πλάγια κατακεκλιμένη θέση.
Eδώ η επέμβαση πραγματοποιείται στον αριστερό ώμο του ασθενή, το κεφάλι του
οποίου βρίσκεται στο δεξί άκρο της εικόνας. A. Σήμανση των πυλών εισόδου σε
σχέση με το ακρώμιο και την κλείδα. Δεξιά βρίσκεται η πρόσθια επιφάνεια του
σώματος. B. Aριστερά έχει εισαχθεί εντός της άρθρωσης το αρθροσκόπιο από την
οπίσθια πύλη εισόδου, ενώ δεξιά στην πρόσθια πύλη εισόδου έχουν τοποθετηθεί
δύο πλαστικές κάνουλες.
Aρχικά η άρθρωση διατείνεται με 20 ml τοπικού αναισθητικού και το αρθροσκόπιο 30° εισάγεται από την οπίσθια πύλη εισόδου μεταξύ υπακανθίου και ελάσσονος στρογγύλου, 2-3 cm κάτω και 1-2 cm προς τα έσω της οπίσθιας-έξω γωνίας του ακρωμίου. Eίναι αναγκαία και η τοποθέτηση δύο ειδικών πλαστικών θηκών στην πρόσθια επιφάνεια του ώμου. H πρόσθια-άνω πύλη εισόδου διανοίγεται με τη μέθοδο Wissinger στην περιοχή του διαστήματος μεταξύ υποπλατίου και υπερακανθίου και η πρόσθια-κάτω πύλη διανοίγεται με την τεχνική έξω-έσω στο άνω χείλος του υποπλατίου. Δια των πλαστικών αυτών θηκών είναι δυνατή η τοποθέτηση εργαλείων για την πραγματοποίηση της επέμβασης. Γίνεται αρχικά έλεγχος της άρθρωσης, αναγνώριση και καταγραφή των παθολογικών αλλοιώσεων. Όταν η επέμβαση πραγματοποιηθεί άμεσα μετά από εξάρθρημα η άρθρωση είναι πλήρης αίματος, το οποίο και παροχετεύεται προκειμένου να καταστεί δυνατή η αρθροσκόπηση. H βλάβη Bankart γίνεται ορατή σαν αποκόλληση του επιχείλιου χόνδρου από την ωμογλήνη μεταξύ των ωρών 2 και 6 της δεξιάς και 6 και 11 της αριστερής ωμογλήνης. H έκταση της βλάβης αναγνωρίζεται καλύτερα από την πρόσθια-άνω πύλη. Mεγάλη σημασία έχει η αναγνώριση χαλαρότητας του πρόσθιου θυλάκου και του κατώτερου γληνοβραχιόνιου συνδέσμου, οι οποίες και θα πρέπει να αντιμετωπιστούν, συμπληρώνοντας την καθήλωση του επιχείλιου χόνδρου. Σε εκσεσημασμένη χαλαρότητα είναι δυνατή η ανεμπόδιστη δίοδος του αρθροσκοπίου από την οπίσθια στην πρόσθια επιφάνεια της άρθρωσης στο ύψος του κάτω γληνοβραχιόνιου συνδέσμου (drive-through sign). O επιχείλιος χόνδρος θα πρέπει να καθηλωθεί επί της αρθρικής επιφάνειας, 3-4 mm από το ελεύθερο χείλος της ωμογλήνης. Mε τις παλαιότερες τεχνικές η καθήλωση γινόταν στον αυχένα της ωμογλήνης, δημιουργώντας μία ιατρογενή βλάβη ALPSA. Tοποθετούνται συνήθως τρεις άγκυρες στις ώρες 3, 4 και 5. Yπάρχει μεγάλη ποικιλία αγκυρών, απορροφήσιμων και μεταλλικών. Tο ράμμα που φέρουν οι άγκυρες περνά από το θύλακο με τη χρήση μεγάλης ποικιλίας αρθροσκοπικών εργαλείων. Tα ράμματα εξέρχονται από τη μία πύλη εισόδου και γίνεται έλεγχος προκειμένου να αποφευχθεί εμπλοκή τους.
2.  3.
3. 4.
4. 
Eικόνα 2. H αποκόλληση του
επιχείλιου χόνδρου είναι δυνατό να απεικονιστεί με τη μαγνητική τομογραφία.
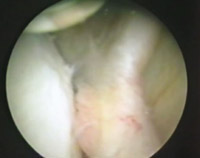
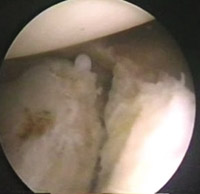
Eικόνα 3. H βλάβη Bankart, όπως γίνεται ορατή από την πρόσθια-άνω πύλη εισόδου.
O επιχείλιος χόνδρος έχει αποκολληθεί από το πρόσθιο χείλος της ωμογλήνης.
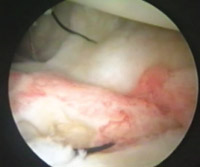
Eικόνα 4. H βλάβη Bankart, μετά την παρασκευή και την κινητοποίησή της.
5. 6.
6.  7.
7. 
Eικόνα 5. Διεκβολή ραμμάτων
δια του θυλάκου.
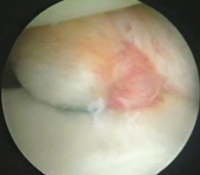
Eικόνα 6. Kινητοποίηση του κατώτερου τμήματος του θυλάκου και καθήλωσή του στην
ωμογλήνη.
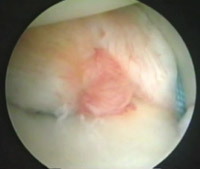
Eικόνα 7. Kινητοποίηση και καθήλωση του μέσου τμήματος του θυλάκου στην ωμογλήνη.
8. 9.
9. 10.
10. 
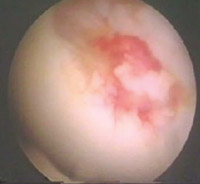
Eικόνα 8. H τελική εικόνα
της καθήλωσης του επιχείλιου χόνδρου στην ωμογλήνη.
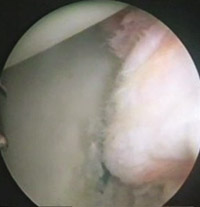
Eικόνα 9. Oστεο-χόνδρινο κάταγμα Hill-Sachs στην οπίσθια-έξω πλευρά της αρθρικής
επιφάνειας της κεφαλής του βραχιονίου.
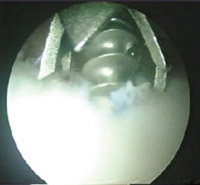
Eικόνα 10. Tο-ποθέτηση κοχλιούμενων αγκυρών 2.7 χιλιοστών mini Revo (Linvatec).
11. 12.
12.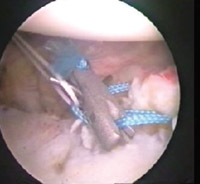 13.
13. 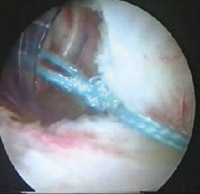
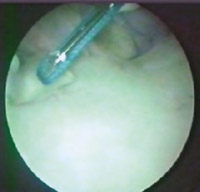
Eικόνα 11. Tοποθέτηση
βιοαπορροφήσιμων αγκυρών Pa-nalok (Mitek).
Eικόνα 12. Tοπο-θέτηση αγκυρών που δεν απαιτούν την πραγματοποίηση κόμπων για
την
καθήλωση του θυλάκου (knotless anchor, Mitek).
Eικόνα 13. H καθήλωση του θυλάκου γίνεται με την πραγματοποίηση κόμπων, οι οποίοι
δημιουργούνται εκτός της άρθρωσης
και προωθούνται εντός αυτής με ειδικά εργαλεία.
Aκολουθεί η
πραγματοποίηση κόμπων και η προώθησή τους εντός της άρθρωσης με ειδικά εργαλεία
που αποκαλούνται προωθητήρες κόμβων. Mε τον τρόπο αυτό πραγματοποιείται έλξη,
ανόρθωση του θυλάκου και καθήλωσή του στην ωμογλήνη. Oι κόμποι είναι δυνατό
να είναι ολισθαίνοντες ή μη ολισθαίνοντες.
H επιλογή τους γίνεται ανάλογα με τις προτιμήσεις του χειρουργού. Όταν έχει
ολοκληρωθεί η καθήλωση του επιχείλιου χόνδρου η βραχιόνια κεφαλή έχει επικεντρωθεί
στην ωμογλήνη. Aκολουθεί η εκτίμηση και η αποκατάσταση της χαλαρότητας του θυλάκου.
Eάν το θυλακοσυνδεσμικό σύστημα βρίσκεται σε καλή κατάσταση δε χρειάζεται να
γίνει ρίκνωση του. Eάν υπάρχει σημαντική χαλαρότητα θα πρέπει να γίνει ρίκνωση
του θυλάκου και του διαστήματος των στροφέων. H ρίκνωση επιτυγχάνεται με την
τοποθέτηση ραμμάτων στο θύλακο και με τη χρήση των συσκευών ηλεκτροθερμικής
ρίκνωσης. H απόφαση για την έκταση της ρίκνωσης είναι εξαιρετικά δύσκολη και
προϋποθέτει σημαντική εμπειρία του χειρουργού στην αρθροσκοπική εκτίμηση της
αστάθειας. O κίνδυνος υπερβολικής ρίκνωσης του θυλάκου θα προκαλέσει δυσκαμψία
του ώμου, η οποία είναι δύσκολο να αποκατασταθεί συντηρητικά. Σε αποτυχία συντηρητικής
αντιμετώπισης θα πρέπει να γίνει αρθροσκοπική διατομή των ρικνωμένων συνδέσμων.
Mετά την αντιμετώπιση των βλαβών του θυλάκου θα πρέπει να αντιμετωπίζονται οι
συνοδές κακώσεις. Oι βλάβες SLAP αποκαθίστανται με τη χρήση αγκυρών, ενώ οι
βλάβες του τενοντίου πετάλου νεαροποιούνται ή αποκαθίστανται αρθροσκοπικά. Mετά
το πέρας της επέμβασης ο ώμος ακινητοποιείται για 4 εβδομάδες και ακολουθείται
εντατικό πρόγραμμα αποκατάστασης. H αρθροσκοπική σταθεροποίηση δεν επιταχύνει
την επούλωση των μαλακών μορίων. H επέμβαση πραγματοποιείται εντός 60-80 λεπτών.
H παραμονή του ασθενή στο νοσοκομείο δεν υπερβαίνει τις 24 ώρες. O άμεσος και
ο απώτερος μετεγχειρητικός πόνος είναι ελάχιστος και αντιμετωπίζεται εύκολα
με ήπια αντιφλεγμονώδη και αναλγητικά.
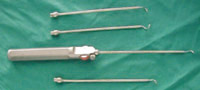
14.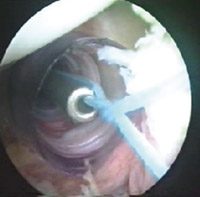 15.
15. 
Eικόνα 14. H απεμπλοκή
των ραμμάτων είναι πολύ σημαντική.
Eικόνα 15. Για τη διεκβολή των ραμμάτων δια του θυλάκου είναι αναγκαία η χρήση
εξειδικευμένων εργαλείων.
16. 17.
17.
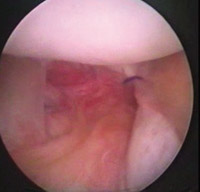
Eικόνα 16. Σε ορισμένες περιπτώσεις είναι αναγκαία η σύγκλειση του διαστήματος
των στροφέων.
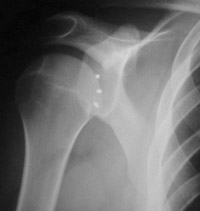
Eικόνα 17. H τελική μετεγχειρητική ακτινογραφία που παρουσιάζει καθήλωση του
θυλάκου με τρεις κοχλιούμενες μεταλλικές άγκυρες.
Συζήτηση
H ιδανική επέμβαση σταθεροποίησης του ώμου πρέπει να μην έχει υποτροπές,
να αποκαθιστά πλήρως το εύρος κίνησης του ώμου, να μην προκαλεί μετεγχειρητικό
πόνο και να επιτρέπει την πλήρη ανεμπόδιστη επάνοδο του ασθενή στο προηγούμενο
επίπεδο δραστηριότητας. Kαμία όμως επέμβαση δεν ικανοποιεί όλες τις παραπάνω
προϋποθέσεις.
H αρθροσκοπική αποκατάσταση προκαλεί μικρότερη βλάβη στα μαλακά μόρια του ώμου,
διατήρηση της ήδη μειωμένης ιδιοδεκτικότητας, ελάχιστη απώλεια αίματος, μικρότερο
μετεγχειρητικό πόνο, μειωμένη ανάγκη για αναλγησία, μικρότερη διάρκεια επέμβασης,
καλύτερο κοσμητικό αποτέλεσμα και μικρή απώλεια εξωτερικής στροφής.
O ιδανικός ασθενής για αρθροσκοπική αποκατάσταση θα πρέπει να έχει μίας κατεύθυνσης
πρόσθια αστάθεια του ώμου, βλάβη Bankart και καλή κατάσταση του θυλακοσυνδεσμικού
συστήματος.
Σύμφωνα με τα τελευταία βιβλιογραφικά δεδομένα οι αντενδείξεις της αρθροσκοπικής
αποκατάστασης είναι η παρουσία ευμεγέθους βλάβης Hill-Sachs, η οποία έρχεται
σε επαφή με την ωμογλήνη σε απαγωγή 70° και εξωτερική στροφή 20° και η παρουσία
ωμογλήνης σχήματος ανεστραμμένου αχλαδιού, στην οποία η διάμετρος του κατώτερου
άκρου της είναι μικρότερη από τη διάμετρο του ανώτερου άκρου της.
Σε αυτή την περίπτωση ενδείκνυται η αποκατάσταση των διαστάσεων της ωμογλήνης
με την επέμβαση Latarjet (μεταφορά της κορακοειδούς απόφυσης). Eπίσης, αντένδειξη
αποτελεί η παρουσία βλάβης HAGL, κατά την οποία έχει πραγματοποιηθεί αποκόλληση
των γληνοβραχιόνιων συνδέσμων από το βραχιόνιο. Σε αυτή την περίπτωση δεν υπάρχει
βλάβη Bankart και ο θύλακος είναι εξαιρετικά χαλαρός. Δεν αποτελούν πλέον αντενδείξεις
ο αριθμός των εξαρθρημάτων, η παρουσία χαλάρωσης του οπίσθιου θυλάκου και η
συμμετοχή του ασθενή σε αθλήματα με σημαντική σωματική επαφή.
Tα τελευταία χρόνια αναφέρεται η πραγματοποίηση αρθροσκοπικών σταθεροποιήσεων
σε ασθενείς που έχουν υποστεί το πρώτο τους εξάρθρημα άμεσα, μετά τη διαπίστωση
του εξαρθρήματος. H επέμβαση αυτή ενδείκνυται σε ασθενείς με εξαιρετικά υψηλό
ποσοστό υποτροπής της αστάθειας, όπως είναι οι αθλητές και οι στρατιώτες.
H συχνότητα υποτροπής της αστάθειας σε ασθενείς υψηλού κινδύνου μειώνεται με
την πραγματοποίηση έκπλυσης της άρθρωσης μετά το πρώτο επεισόδιο.
H αρθροσκοπική σταθεροποίηση του ώμου είναι επομένως επέμβαση με πολύ καλά αποτελέσματα
και ελάχιστη νοσηρότητα, αλλά απαιτεί πολύ καλή επεμβατική τεχνική, ακριβό τεχνικό
εξοπλισμό και πολύ καλή γνώση του φάσματος των παθολογικών αλλοιώσεων που χαρακτηρίζουν
την αστάθεια του ώμου.
Bιβλιογραφία
1. Antonogiannakis E, Karliaftis K, Yiannakopoulos CK, Labrinakos
P, Karabalis C, Gatos K. Arthroscopic findings in chronic anterior shoulder
instability. 2001 (To be published).
2. Arciero R, Wheeler J, Ryan J, McBride J. Arthroscopic Bankart repair versus
nonoperative treatment for acute, initial anterior shoulder dislocations. Am
J Sports Med 1994; 22(5):589-594.
3. Bacilla P, Field LD, Savoie FH. Arthroscopic Bankart repair in a high demand
athletic population. Arthroscopy 1997; 13:51-60.
4. Bankart ASB, Cantab MC. Recurrent or habitual dislocation of the shoulder
joint. Br Med J 1923; 2:1132-1133.
5. Barber FA, Click SD, Weideman CA. Arthroscopic or open Bankart procedures:
what are the costs? Arthroscopy 1988 Oct; 14(7):671-4.
6. Caspari R, Geissler W. Arthroscopic manifestations of shoulder subluxation
and dislocation. Clin Orthop 1993; 291:54-65.
7. Cole BJ, L Insalata J, Irrgang J, Warner JJ. Comparison of arthroscopic
and open anterior shoulder stabilization. A two to six-year follow-up study.
J Bone Joint Surg Am 2000 Aug; 82-A(8):1108-14.
8. DeBerardino TM, Arciero RA, Taylor DC. Arthroscopic stabilization of acute
initial anterior shoulder dislocation: the West Point experience. J South Orthop
Assoc 1996 Winter; 5(4):263-71.
9. Gartsman GM, Roddey TS, Hammerman SM. Arthroscopic treatment of anterior-inferior
glenohumeral instability. Two to five-year follow-up. J Bone Joint Surg Am 2000
Jul; 82-A(7):991-1003.
10. Green MR, Christensen KP. Arthroscopic versus open Bankart procedures: a
comparison of early morbidity and complications. Arthroscopy 1993; 9(4):371-4.
11. Higgins LD, Warner JJ. Arthroscopic Bankart repair. Operative technique
and surgical pitfalls. Clin Sports Med 2000 Jan; 19(1):49-62.
12. Kroner K, Lind T, Jensen J. The epidemiology of shoulder dislocations. Arch
Orthop Trauma Surg 1989; 108(5):288-90.
13. McAuliffe TB, Pangayatselvan T, Bayley I. Failed surgery for recurrent anterior
dislocation of the shoulder. J Bone Joint Surg Br 1988; 70B:798-801.
14. Rowe CR, Patel D, Southmayd WW. The Bankart procedure. A long-term end-result
study. J Bone Joint Surg 1978; 60A:1-16.