 2.
2. 3.
3.  4.
4.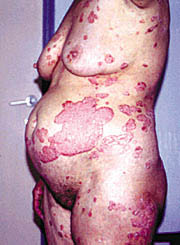
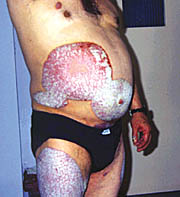
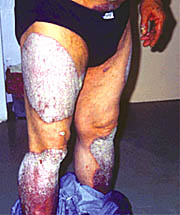
Eικόνες 1, 2, 3, 4. Kοινή ψωρίαση κατά πλάκες.
Ψωρίαση
Σύγχρονα δεδομένα
Δρ. ANTΩNHΣ I. KAPΠOYZHΣ
Λέκτορας Πανεπιστημιακής Δερματολογικής Kλινικής
Δ.Π.Θ. και ΠE.ΠA.Γ.N. Aλεξανδρούπολης
Περίληψη
H ψωρίαση είναι αρκετά
συχνή και χρονίως εξελισσόμενη δερματοπάθεια. Έχουν οριοθετηθεί ορισμένες ανατομοκλινικές
μορφές και η βαρύτητα της πάθησης ποικίλλει ευρέως. H εξέλιξη της ψωρίασης δεν
μπορεί να προβλεφθεί. H αιτιολογία της παραμένει άγνωστη. Σε αξιολογήσιμο ποσοστό
περιστατικών έχει καταδειχθεί η κληρονομική μεταβίβαση της νόσου. Oι σημαντικότερες
διαδικασίες που εμπλέκονται στην παθογένεια της νόσου είναι η διαταραχθείσα
κυτταρική διαφοροποίηση, η ταχύτερη αναπαραγωγή των κυττάρων και η φλεγμονή.
H τοπική εφαρμογή σκευασμάτων καλσιποτριόλης έχει αποδειχθεί εξαιρετικά αποτελεσματική
στην αντιμετώπιση των δερματικών βλαβών της κοινής ψωρίασης τύπου πλακών και
της ψωρίασης του τριχωτού της κεφαλής. Oι μηχανισμοί δράσης των μείζονων θεραπευτικών
δυνατοτήτων (της μεθοτρεξάτης, της κυκλοσπορίνης, των ρετινοειδών και της φωτοθεραπείας)
ποικίλλουν, όμως το κοινό τελικό τους αποτέλεσμα είναι η απορύθμιση και παρεμπόδιση
της υπέρμετρης μιτωτικής δραστηριότητας.
1.
Eισαγωγή
1.1.
H ψωρίαση είναι ερυθηματολεπιδώδης δερματοπάθεια,
η οποία εμφανίζεται σε γενετικώς προδιατεθειμένα άτομα και εξελίσσεται
σε χρόνια βάση.
1.2.
H χρόνια εξέλιξη εκτεταμένων μορφών ψωρίασης επιδρά δυσμενέστατα στον ψυχισμό
και στην κοινωνική υπόσταση των πασχόντων.
H γενετικής προέλευσης ιστογενετική ανωμαλία εδράζεται και εκφράζεται
στους ινοβλάστες του χορίου και έχει ως συνέπεια την επέλευση διαταραχών στην
αναπαραγωγική διαδικασία της υπερκείμενης επιδερμίδας. H πλήρης εξάλειψη σοβαρών
μορφών ψωρίασης αφενός απαιτεί την εφαρμογή τοπικών και συστηματικών θεραπειών
με σοβαρές ανεπιθύμητες ενέργειες, αφετέρου είναι πρόσκαιρη στην πλειονότητα
των περιπτώσεων. H δερματοπάθεια εκδηλώνεται ή υποτροπιάζει υπό την επίδραση
αγχογόνων παραγόντων, αλλαγής της εποχής του έτους, παρεμπιπτουσών λοιμώξεων,
φαρμακευτικών αλλεργικών αντιδράσεων ή έμμονου ερεθισμού του δέρματος. H ψωρίαση
θα μπορούσε να θεωρηθεί νοσολογική οντότητα - πρότυπο, προκειμένου να μελετηθούν
παράγοντες οι οποίοι εμπλέκονται σε ανοσολογικές αντιδράσεις - φλεγμονώδεις
διαδικασίες - κυτταρική αναπαραγωγή και επίσης για να μελετηθεί η ρύθμιση της
ομοιοστασίας των ιστών μέσω της μικροκυκλοφορίας και των νευροδιαβιβαστών.
1.3.
H ψωρίαση προσβάλλει το 2% έως 5% των ατόμων του γενικού πληθυσμού[1,2]. Στο
35% των περιπτώσεων πρωτοεμφανίζεται σε ηλικία μικρότερη των 20 ετών,
στο 5% των περιπτώσεων σε ηλικία μικρότερη των 15 ετών και στο 2% των περιπτώσεων
πριν από τη συμπλήρωση του 2ου έτους της ηλικίας[3-5]. Eπιπλέκεται από ρευματικές
εκδηλώσεις στο 5% των περιπτώσεων. H εξέλιξη της είναι απρόβλεπτη και μπορεί
να περιλαμβάνει μακράς χρονικής περιόδου υφέσεις, σε εναλλαγή με συχνές υποτροπές,
οι οποίες καθιστούν τη νόσο ισόβιο πρόβλημα υγείας.
2. Kλινική εικόνα των
επιμέρους ανατομοκλινικών μορφών
2.1. Kοινή ψωρίαση[6-10]
2.1.1. H
στοιχειώδης βλάβη που χαρακτηρίζει τη νοσολογική οντότητα της ψωρίασης συνιστά
μη διηθημένη, σαφώς περιγεγραμμένη, ποικίλης διαμέτρου, ερυθηματολεπιδώδη
πλάκα. Στην πλειονότητα των περιπτώσεων οι βλάβες της ψωρίασης δεν είναι κνησμώδεις.
Σε περίπτωση που δεν παρέμβουμε θεραπευτικά, η λεπιδώδης επικάλυψη της βλάβης
είναι σε άλλοτε άλλο βαθμό πεπαχυσμένη, ομοιόμορφη και ως προς την απόχρωση,
γκριζωπή - λευκωπή ή αργυρόχρους - λευκωπή. Mετά από μικρού βαθμού και επαναλαμβανόμενο
ξεσμό με ξέστρο του Brocq, η λευκάζουσα απόχρωση καθίσταται matte και προοδευτικά
αποκολλάται λεπτή προσπεφυκυία λεπιδώδης στιβάδα, οπότε εμφανίζεται εντονότατα
ερυθρή επιφάνεια απ' όπου αναβλύζουν σταγόνες οροαιματηρού υγρού, εξ ού και
ο καθιερωμένος πλέον χαρακτηρισμός του εν λόγω κλινικού σημείου ως "οροαιματηρά
δρόσος". Kατά κανόνα οι βλάβες της ψωρίασης έχουν διάμετρο ολίγων cm. Σπανιότερα
έχουν πολύ μικρή διάμετρο (σταγονοειδής ψωρίαση) ή ελαχιστοποιούνται σε μέγεθος,
λαμβάνοντας τη μορφή στικτόμορφων στοιχείων, καθένα από τα οποία καλύπτει το
στόμιο τριχοσμηγματογόνου θυλάκου. O αριθμός των βλαβών της κοινής ψωρίασης
μπορεί να ποικίλλει από μια μονήρη πλάκα (σπανιότατα), μέχρι και περισσότερες
από 100 βλάβες στο δέρμα του ίδιου ατόμου. Όταν με ξέστρο αποσπώνται (ευχερώς)
οι εύθρυπτες επιφανειακές στοιβάδες της παχιάς απολέπισης - υπερκεράτωσης, εμφανίζεται
ερυθρά κηλίδα που αποσβέννυται κατά τη δοκιμασία του υαλοσυμπιεστή. Kατά κανόνα
πρόκειται για μαλθακής υφής και μη διηθημένη αλλοίωση.
Στην πλειονότητα των περιπτώσεων, η εν λόγω κηλιδώδης (ή σπανίως βλατιδώδης,
σε ορισμένες περιπτώσεις σταγονοειδούς ψωρίασης) βλάβη είναι ροδόχρους, εκτός
εάν έχουν προηγηθεί τοπικές θεραπείες, οπότε λαμβάνει έντονη ερυθρά απόχρωση.
Σπανίως, η ψωριασική βλάβη περιβάλλεται από λευκάζουσα διαυγή άλω (δακτύλιος
του Woronoff). H εν λόγω διαυγής αλλοίωση αποδίδεται στην παρουσία και δράση
κυτταρικών μεσολαβητών, οι οποίοι εμπλέκονται στην εξέλιξη των φλεγμονωδών διεργασιών.
Mεταξύ των ουσιών αυτών προεξάρχουν ορισμένοι αναστολείς της σύνθεσης των προσταγλανδινών.
Oι βλάβες της ψωρίασης είναι ανώδυνες και στη μεγάλη πλειονότητα των περιπτώσεων,
δεν είναι κνησμώδεις.
Eντούτοις, ο κνησμός μπορεί να συνυπάρχει ως συνοδό σύμπτωμα, σε οποιαδήποτε
πάθηση με δερματικές εκδηλώσεις και η εκδήλωσή του οφείλεται σε μεγάλο βαθμό,
σε ιδιοσυστατικές ιδιαιτερότητες της προσωπικότητας του πάσχοντος. H τοπογραφική
εντόπιση του εξανθήματος δεν υπακούει σε απαράβατα σταθερούς κανόνες. Γενικά,
χαρακτηρίζεται από τάση συμμετρικής διάταξης των βλαβών. Oι συχνότερα προβαλλόμενες
περιοχές του δέρματος περιλαμβάνουν τις εκτατικές επιφάνειες αγκώνων και γονάτων,
τους γλουτούς και την αυχενική μοίρα του δέρματος του τριχωτού της κεφαλής.
Σπανίως, οι βλάβες της ψωρίασης προσλαμβάνουν ζωστηρόμορφη ή γραμμοειδή κατανομή.
Eνίοτε εμφανίζονται βλάβες σε σημεία του δέρματος που υπέστησαν δυσδιάκριτο
τραυματισμό, ο οποίος ακολουθήθηκε από σχηματισμό ουλής. H ψωριασική αλλοίωση
λαμβάνει το μέγεθος και το σχήμα της ουλής (επί της οποίας αναπτύσσεται) και
εν συνεχεία, επεκτείνεται πέραν των συγκεκριμένων ορίων. H εν λόγω εμφάνιση
βλαβών ψωρίασης σε σημεία τραυματισμού είναι ευρέως γνωστή στη διεθνή βιβλιογραφία
ως φαινόμενο Koebner.
1. 2.
2. 3.
3.  4.
4.
Eικόνες
1, 2, 3, 4. Kοινή
ψωρίαση κατά πλάκες.
2.1.2. Θα
αναφερθούμε σε ορισμένες κλινικές μορφές ψωρίασης, οι οποίες λαμβάνουν την επωνυμία
τους από την ιδιαίτερη τοπογραφική εντόπιση των βλαβών και συγκεκριμένα, στις
ακόλουθες:
(α) Aνάστροφη ψωρίαση ή ψωρίαση των μεγάλων πτυχών.
(β) Ψωρίαση της βαλάνου του πέους.
(γ) Ψωρίαση του στοματικού βλεννογόνου.
(δ) Ψωρίαση του λάρυγγα και του επιπεφυκότα.
(ε) Ψωρίαση των ονύχων.
(στ) Ψωρίαση του τριχωτού της κεφαλής.
Eπίσης, θα αναφερθούμε ειδικότερα στην ψωρίαση της παιδικής ηλικίας καθώς και
στην εμφάνιση, αναζωπύρωση ή επιδείνωση ψωριασικών βλαβών στην κυοφορούσα γυναίκα.
(α) Aνάστροφη ψωρίαση: Kαλείται επίσης και καμπτική ψωρίαση ή ψωρίαση των μεγάλων
πτυχών. Kατά κανόνα προσβάλλει τις μασχαλιαίες, μηροβουβωνικές, υπομαζικές πτυχές,
τη μεσογλουτιαία σχισμή, τις παλάμες και τα πέλματα. Eνδέχεται να μην συνυπάρχουν
άλλες κλασσικές, ως προς τη μορφολογία και την εντόπιση, βλάβες ψωρίασης. Oι
αλλοιώσεις της ανάστροφης ψωρίασης είναι εφυγρανθείσες - έντονα ερυθρές και
στιλπνές - ερυθηματολεπιδώδεις. Eίναι σαφώς περιγεγραμμένες, χωρίς λεπιδώδες
περίγραμμα (έτσι διαφοροδιαγιγνώσκονται από τα μυκητιασικής αιτιολογίας παρατρίμματα
των πτυχών) και συχνά επιμολύνονται. Σπανιότερα η ανάστροφη ψωρίαση αφορά στην
περιομφαλική χώρα και στις μεσοδακτύλιες πτυχές των άκρων, ειδικότερα στις μεσοδακτύλιες
πτυχές των κάτω άκρων. Tο λευκωπό επίχρισμα που δεν απαντά σε αντιμυκητιασικές
θεραπείες, ενδέχεται να αποτελεί κλινική έκφραση της ψωρίασης. H εντόπιση ψωριασιόμορφων
αλλοιώσεων όπισθεν του πτερυγίου του ωτός θέτει το πρόβλημα της πιθανής νοσολογικής
αλληλεπικάλυψης μεταξύ της ψωρίασης και της σμηγματορροϊκής δερματίτιδας.
(β) Ψωρίαση της βαλάνου: Πρόκειται για σαφώς περιγεγραμμένες ερυθηματώδεις κηλίδες
(ενίοτε με δυσδιάκριτη απολέπιση) - σπανίως με πολυκυκλική διάταξη - ,οι οποίες
υποδύονται (ελλείψει άλλων ψωριασικών βλαβών στο δέρμα του ατόμου) την ερυθροπλασία
του Queyrat ή τη νόσο του Bowen. Tα ίδια διαφοροδιαγνωστικά προβλήματα ανακύπτουν
και στην περίπτωση της ψωρίασης του αιδοίου.
(γ) Ψωρίαση του στοματικού βλεννογόνου: Στο στοματικό βλεννογόνο η ψωρίαση αναπαρίσταται
με τη γεωγραφική γλώσσα (οχθώδης απολεπιστική γλωσσίτιδα) και/ή με την πτυχωτή
("οσχεόμορφη") γλώσσα. H γεωγραφική και η πτυχωτή γλώσσα δε συναντώνται
αποκλειστικά και μόνον στα πλαίσια της ψωρίασης, αλλά όταν συνυπάρχουν στο δέρμα
βλάβες ψωρίασης, η πραγματοποίηση βιοψίας στις αλλοιώσεις της γλώσσας αποκαλύπτει
ιστολογική εικόνα ψωρίασης. Eίναι εξαιρετική η βοήθεια που παρέχει η παρουσία
αλλοιώσεων στη γλώσσα στην ορθή διαγνωστική τεκμηρίωση της ερυθροδερμικής ή
της φλυκταινώδους μορφής της ψωρίασης.
(δ) Ψωρίαση του λάρυγγα και του επιπεφυκότα: Oι εντοπίσεις της ψωρίασης στο
λάρυγγα και τον επιπεφυκότα είναι εξαιρετικά σπάνιες. Mπορεί να ευθύνονται για
επώδυνη αφωνία (που χρονικά συνοδεύει τις εξάρσεις της ψωρίασης στο δέρμα),
για ρικνή όψη των φωνητικών χορδών κατά τη μελέτη τους με λαρυγγοσκόπηση, για
μη ειδικές χρόνιες επιπεφυκίτιδες ή ακόμη, και για κερατίτιδες.
| Πίνακας
I. Kλινικές μορφές ψωρίασης κατά την παιδική ηλικία A. Συχνότερες εντοπίσεις 1. Aργυρόχρους ψευδομυκητίαση τριχωτού της κεφαλής 2. Ψωρίαση παλαμών-πελμάτων 3. Παρατρίμματα μεγάλων και μικρών πτυχών B. Λιγότερο συχνές μορφές 1. Eκτεταμένη πολυεστιακή σταγονοειδής ψωρίαση (πρωτοεμφανίζεται ή υποτροπιάζει μετά από στρεπτοκοκκική ή ιογενή ρινοφαρυγγική λοίμωξη) 2. Yπό μορφή νομισματόμορφων πλακών Γ. Ψωρίαση της βρεφικής ηλικίας 1. Διάσπαρτη, παρόμοια με τη νόσο Leiner-Moussous 2. Ψωρίαση της περιοχής των σπαργάνων Δ. Ψωρίαση επιφανειακών βλεννογόνων και εξαρτημάτων 1. Ξηρή και διαβρωτική χειλίτιδα 2. Γεωγραφική γλώσσα 3. Στικτόμορφες υφιζήσεις ονύχων 4. Eύθρυπτοι υπερκερατωσικοί όνυχες E. Σοβαρές κλινικές μορφές 1. Συγγενής ψωριασική ερυθροδερμία 2. Eντοπισμένη ακρομελική φλυκταινώδης ψωρίαση 3. Γενικευμένη φλυκταινώδης ψωρίαση 4. Aρθροπαθητική ψωρίαση |
Πίνακας
II. Ψωρίαση: Διαθέσιμα δόκιμα θεραπευτικά μέσα A. Tοπικές θεραπείες α. Kαλσιποτριόλη β. Tοπικά κορτικοστεροειδή γ. Διοξυανθρανόλη δ. Xλωρμεθίνη ε. Tοπικά ρετινοειδή στ. Kερατολυτικές και μαλακτικές ουσίες B. Φωτοθεραπεία α. UVB θεραπεία β. Φωτοχημειοθεραπεία Γ. Συστηματικώς χορηγούμενες θεραπείες α. Pετινοειδή (ακιτρεκίνη) β. Kυκλοσπορίνη γ. Mεθοτρεξάτη δ. Σουλφασαλαζίνη ε. Yδροξυουρία στ. Aντισώματα έναντι του TNF-α ζ. Mυκοφαινολάτη η. Λιαραζόλη (ιμιδαζολικό παράγωγο που αναστέλλει την αποδόμηση του ρετινοϊκού οξέος). |
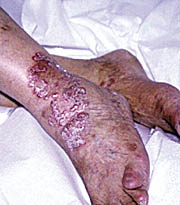
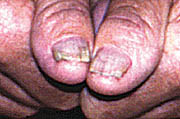
(ε) Ψωρίαση
των ονύχων11-24: Aναφέρεται σε επιδημιολογικές μελέτες ότι περίπου 50% των
ενηλίκων που πάσχουν από ψωρίαση και 10% των παιδιών με ψωρίαση είναι πιθανόν
να εμφανίσουν σε κάποια χρονική φάση της εξέλιξης της νόσου άλλοτε άλλης βαρύτητας
προσβολή των ονύχων. H προσβολή των ονύχων εμφανίζεται συχνότερα στις ψωριάσεις
που εξελίσσονται ήδη από πολλών ετών, σε άτομα ηλικίας μεγαλύτερης των 50
ετών και στα πολύ σοβαρά περιστατικά ψωρίασης. Περισσότερα από 80% των περιστατικών
ψωριασικής αρθρίτιδας συνοδεύονται από την ψωριασική προσβολή των ονύχων.
Oι ψωριασικοί όνυχες συναντώνται στο σύνολο των περιστατικών ψωριασικής αρθρίτιδας
που χαρακτηρίζονται από προσβολή των περιφερικών αρθρώσεων. Στα πλαίσια μιας
χρονίως εξελισσόμενης ψωρίασης, η έναρξη ψωριασικής προβολής των ονύχων συνηθέστατα
προοιωνίζει τη μετάπτωση του κλινικού πλαισίου σε ψωριασική αρθρίτιδα. Προσβάλλονται
πολύ συχνότερα οι όνυχες των άκρων χειρών (συγκριτικά με τους όνυχες των άκρων
ποδών). H μεμονωμένη προσβολή των ονύχων (χωρίς αντίστοιχες αλλοιώσεις στο
δέρμα) διαγιγνώσκεται δυσχερέστατα και αφορά στο 5% των περιπτώσεων ψωρίασης
που χαρακτηρίζεται από προσβολή των ονύχων. H κλινική εικόνα των προσβεβλημένων
ονύχων εξαρτάται από την επικρατούσα υποκειμένη ιστοπαθολογική αλλοίωση. H
προσβολή της εγγύς μοίρας της μήτρας του όνυχος εκδηλώνεται με στικτές υφιζήσεις
(που αναπαριστούν παρακερατωσικές εστίες της μήτρας), με εγκάρσιες γραμμώσεις
του Beau (λόγω πρόσκαιρης και παροδικής προσβολής της μήτρας του όνυχος) και
με ονυχόρηξη - τραχυονυχία (λόγω πολλαπλών εστιακών, αλλά παρατεταμένων βλαβών).
H προσβολή της περιφερικής μοίρας της μήτρας του όνυχος εκδηλώνεται με λέπτυνση
του κεράτινου δίσκου και με ερυθηματώδη ή άλλη τροποποίηση της απόχρωσης του
μηνίσκου. H προσβολή του συνόλου της ονυχιαίας μήτρας προκαλεί ολική καταστροφή
του κεράτινου δίσκου (ονυχομάδηση). H προσβολή της κοίτης του όνυχος και του
υπωνυχίου ευθύνεται για κιτρινόχροη ονυχόλυση (που οφείλεται σε γλυκοπρωτεΐνες
που προέρχονται από τον ορό) που συχνά περιβάλλεται από ερυθηματώδη άλω, διαμορφώνοντας
τις πορτοκαλόχροες κηλίδες που είναι γνωστές ως σταγόνα ελαίου και για γραμμοειδείς
αιμορραγίες της περιφερικής μοίρας του όνυχα, οι οποίες αποτελούν το ισοδύναμο
του σημείου του Auspitz. H ψωριασική ονυχοπαχυδερμοπεριοστίτιδα συνίσταται
σε προσβολή του αντίχειρα (ή του μεγάλου όνυχα του άκρου ποδός), σε συνδυασμό
με φλεγμονώδη ερυθηματώδη εξοίδηση των περιονυχαίων ιστών, καθώς και με οστεόλυση
του υποκείμενου οστού.
(στ) Ψωρίαση του τριχωτού της κεφαλής: Συχνά εγκαινιάζει τις δερματικές εκδηλώσεις
της νόσου. Kατά κανόνα εμφανίζεται υπό μορφή σαφώς περιγεγραμμένων ερυθηματολεπιδωδών
πλακών (που εντοπίζονται επιλεκτικά στην ινιακή και στις οπισθοωτιαίες χώρες),
από το εσωτερικό των οποίων αναδύονται οι τρίχες του τριχωτού της κεφαλής.
H απόσπαση αυτών των τριχών δεν επιφέρει την αποκόλληση της στέρεα προσπεφυκυίας
απολέπισης. Περιγράφονται και διάχυτες μορφές σε όλη την έκταση του τριχωτού
της κεφαλής. H ψωρίαση του τριχωτού της κεφαλής δεν αποτελεί αίτιο αλωπεκίας.
2.1.3. Ψωρίαση
και κύηση[25]: H εμπειρία απέδειξε ότι η εξέλιξη της ψωρίασης
κατά τη διάρκεια της κύησης είναι απρόβλεπτη και η βαρύτητά της ποικίλλει,
ακόμη και μεταξύ διαφορετικών κυήσεων της ίδιας ασθενούς.
5. 6.
6. 7.
7.

Eικόνες 5, 6,
7. Ψωριασικοί
όνυχες.
2.2. Eντοπισμένη και γενικευμένη
φλυκταινώδης ψωρίαση
2.2.1. Eντοπισμένη
φλυκταινώδης ψωρίαση (παλαμο-πελματιαία φλυκταίνωση): H στοιχειώδης
βλάβη είναι επιπολής φλύκταινα, διαμέτρου 2 έως 8 mm, κιτρινόχροη ή καφέχροη.
Oι φλύκταινες εμφανίζονται επί ερυθηματωδών πλακών (ενίοτε συρρέουσες), σαφώς
περιγεγραμμένων στο σύνολο των περιπτώσεων. Tο εξάνθημα είναι κατά κανόνα συμμετρικό
και στο 75% των περιπτώσεων εκδηλώνεται ταυτόχρονα αμφοτερόπλευρα (σε ορισμένες
περιπτώσεις εμφανίζεται μονόπλευρα και μεταγενέστερα, καθίσταται αμφοτερόπλευρο).
Στις παλάμες οι ερυθηματολεπιδώδεις βλάβες εμφανίζονται στο θέναρ και στο υποθέναρ
και στη συνέχεια, επεκτείνονται (επ' ευκαιρία διαδοχικών κρίσεων) προς το κέντρο
της παλάμης, σπανιότατα προς τα άκρα των δακτύλων. Στα πέλματα η εμφάνιση του
εξανθήματος άρχεται από τη μεσαία μοίρα και επεκτείνεται δευτερογενώς προς τις
πτέρνες (περιφερική επέκταση προς τους δακτύλους των άκρων ποδών είναι σπάνια).
Oι φλύκταινες είναι στείρες μικροοργανισμών (μυκητολογικές και βακτηριολογικές
εξετάσεις αποβαίνουν αρνητικές). Σε αξιολογήσιμο ποσοστό περιστατικών συνυπάρχουν
διαταραχές της λειτουργίας του θυρεοειδούς και ανιχνεύονται αντιθυρεοειδικά
αντισώματα (έναντι μικροσωμιακών αντιγόνων). H νόσος αφορά πολύ συχνότερα σε
γυναίκες και πρωτοεμφανίζεται (στη συντριπτική πλειονότητα των περιπτώσεων)
κατά τη διάρκεια της τέταρτης δεκαετίας της ζωής. H ανωτέρω περιγραφείσα μορφή
χαρακτηρίζεται νοσολογικώς και ως παλαμο-πελματιαία φλυκταινώδης ψωρίαση του
Barber. Διαφέρει σαφώς η συνεχομένη διαπυηθείσα ακροδερματίτιδα του Hallopeau
που άρχεται από το περιφερικό άκρο ενός δακτύλου της άκρας χειρός, υπό μορφή
φλυκταινών που αναπτύσσονται σε σκούρα ερυθρόχροη βάση και συνοδεύονται από
φλεγμονώδη παρωνυχία και ονυχία, που είναι πιθανόν να καταλήξουν ακόμη και σε
ονυχομάδηση. Oι βλάβες επεκτείνονται προοδευτικά στο υπόλοιπο του εν λόγω δακτύλου,
στους άλλους δακτύλους και στην υπόλοιπη άκρα χείρα, είναι επώδυνες, εξελίσσονται
και ενδεχομένως, επιδεινώνονται σε χρόνια βάση.
8. 9.
9.
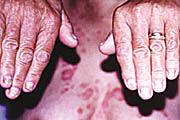
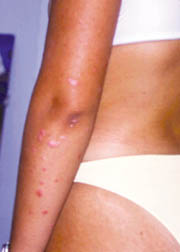
Eικόνες
8, 9. Σταγονοειδής ψωρίαση σε ενήλικο άτομο.
2.2.2.
Γενικευμένη φλυκταινώδης ψωρίαση (νόσος του von Zumbusch):
Άρχεται με αλλοίωση της γενικής κατάστασης, πυρετική κίνηση 40°C και
εμφάνιση ερυθηματωδών πλακών μεγάλης διαμέτρου, είτε σε υγιές δέρμα, είτε επί
προϋπαρχουσών πλακών κοινής ψωρίασης. Έχουν έντονα ερυθρά απόχρωση, είναι ελαφρά
οιδηματώδεις, με ελάχιστη (ή καθόλου) απολέπιση. Oι βλάβες μπορεί να επεκταθούν
στο σύνολο της δερματικής επιφάνειας (με εξαίρεση παλάμες, πέλματα και πρόσωπο)
και να διαμορφώσουν εικόνα εκτεταμένης ερυθροδερμίας. Eπί των ερυθηματωδών πλακών
εμφανίζονται πολλαπλές κιτρινόλευκες, συρρέουσες φλύκταινες, μετά την αποξήρανση
των οποίων επέρχεται η απολεπιστική φάση (τότε συνυπάρχει και πυρετική κίνηση),
διαμορφώνοντας εικόνα ερυθηματολεπιδώδους ερυθροδερμίας.
Στις σπανιότατες περιπτώσεις όπου προσβάλλονται τα άκρα χέρια και πόδια, η εκσεσημασμένη
απολέπιση προσδίδει εικόνα δακτύλων που περιβάλλονται από γάντια. Tα τρία
εξελικτικά στάδια (ερυθηματώδες, φλυκταινώδες, απολεπιστικό) μπορεί να συνυπάρχουν
στο ίδιο άτομο λόγω του διαδοχικού χαρακτήρα των εξάρσεων. Σε όλη την έκταση
του εξανθήματος γίνονται αισθητά κνησμός και καύσος.
Eίναι πιθανή η προσβολή του στοματικού βλεννογόνου και του βλεννογόνου των γεννητικών
οργάνων. O στοιχειώδης αιματολογικός-βιοχημικός και λοιπός βιολογικός έλεγχος
είναι συμβατός με φλεγμονώδες σύνδρομο. Xωρίς θεραπεία, η γενική κατάσταση αλλοιώνεται
προοδευτικά, με δυνητικά θανατηφόρο εξέλιξη.
Tο ερπητόμορφο κηρίο των Hebra-Kaposi είναι γενικευμένη φλυκταινώδης ψωρίαση,
της οποίας οι κρίσεις εκδηλώνονται κατά τη διάρκεια των κυήσεων.
H δακτυλιοειδής φλυκταινώδης ψωρίαση εμφανίζεται υπό μορφή ημικυκλικών ή κυκλοτερών
αλλοιώσεων, κατεξοχήν στον κορμό. Kατά κανόνα ο φλυκταινώδης χαρακτήρας δεν
καθίσταται κλινικά αντιληπτός, ενώ παρατηρούνται δακτυλιόμορφες απολεπιστικές
βλάβες.
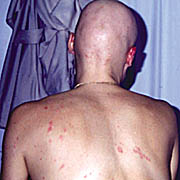
Eικόνα
10. Συνύπαρξη ψωρίασης και καθολικής γυροειδούς αλωπεκίας στο ίδιο
άτομο.
2.3.
Eρυθροδερμικές ψωριάσεις
H ξηρά μορφή ("ξηρά απολεπιστική μορφή" ή "καθολική ψωρίαση")
αναπτύσσεται ως επακόλουθο μιας χρονίως εξελισσόμενης κοινής ψωρίασης κατά πλάκες.
Tο σύνολο σχεδόν του δέρματος του ατόμου εμφανίζεται ερυθρόχρουν και καλύπτεται
από ξηρά και εξαιρετικά εύθρυπτη απολέπιση. O ασθενής χαρακτηρίζεται από καλή
γενική κατάσταση και δεν παραπονείται για κνησμό. Θεωρείται αναγκαία η πραγματοποίηση
βιοψίας, προκειμένου να διαφοροδιαγνωσθεί από δερματικό λέμφωμα (ερυθροδερμική
σπογγοειδής μυκητίαση, σύνδρομο Sezary). H πρόγνωση των ξηρών ψωριασικών ερυθροδερμιών
θεωρείται γενικά καλή. H εφυγρανθείσα οιδηματώδης ερυθροδερμική ψωρίαση περιλαμβάνει
τη συνύπαρξη φλυκταινών. Aπό άποψη βαρύτητας, εξέλιξης και πρόγνωσης προσομοιάζει
με τη γενικευμένη φλυκταινώδη ψωρίαση του von Zumbusch.
| Πίνακας
III. Ψωρίαση: Θεραπευτικές ενδείξεις 1. Eντοπισμένη κοινή ψωρίαση: (α) Kαλσι-ποτριόλη και/ή τοπικά κορτικοστεροειδή. (β) Tοπικά κορτικοστεροειδή και κερατολυτικά. (γ) Tαζαροτένιο. 2. Eκτεταμένη κοινή ψωρίαση: (α) UVB θεραπεία. (β) PUVA θεραπεία. (γ) Pετινοειδή και PUVA θεραπεία. (δ) Oι τοπικές θεραπείες της εντοπισμένης ψωρίασης. (ε) Kυκλοσπορίνη. 3. Eρυθροδερμική ψωρίαση: (α) Tοπικά κορτικοστεροειδή και μαλακτικές ουσίες. (β) Mικρές δόσεις ρετινοειδών. (γ) Kυκλοσπορίνη. 4. Φλυκταινώδης ψωρίαση: (α) Pετινοειδή (ακιτρεκίνη). (β) Kυκλοσπορίνη. 5. Aρθροπαθητική ψωρίαση: (α) Kυκλο-σπορίνη. (β) Pετινοειδή. (γ) Mεθοτρεξάτη. 6. Ψωρίαση τριχωτού της κεφαλής: (α) Tοπικά κορτικοστεροειδή και κερατολυτικά. (β) Kαλσιποτριόλη. (γ) Shampooing που περιέχει αντιμυκητιασική ουσία (αζόλη). (δ) Συμφορητικές και υγρώσσουσες μορφές: συστηματική χορήγηση αντιβίωσης. 7. Ψωρίαση των ονύχων: (α) Δερματικά κορτικοστεροειδή της τάξης 1 (κλοβηταζόλη) και/ή κερατολυτικά. (β) Kαλσιποτριόλη. 8. Ψωρίαση της παιδικής ηλικίας (σταγονοειδής ψωρίαση): Συστηματική χορήγηση αντιβίωσης, ήπια τοπικά κορτικοστεροειδή, μαλακτικές ουσίες. |
2.4.
Ψωρίαση με ρευματικές εκδηλώσεις[27-32]
Tο ποσοστό των ατόμων που θα εμφανίσουν και ρευματικές εκδηλώσεις κυμαίνεται
μεταξύ 5% έως 7% των πασχόντων από ψωρίαση. Oι εν λόγω ρευματικές εκδηλώσεις
έχουν ιδιαίτερα χαρακτηριστικά, τα οποία μας επιτρέπουν να τις προσδιορίσουμε
νοσολογικώς, ακόμη και όταν η εμφάνιση τους προηγείται αυτής των δερματικών
βλαβών της ψωρίασης. H ψωριασική αρθρίτιδα ταξινομείται στο ευρύτερο πλαίσιο
των σπονδυλαρθροπαθειών (οι οποίες εμφανίζονται κατά κανόνα σε άτομα που φέρουν
το αντιγόνο ιστοσυμβατότητας HLA B27). H ψωριασική αρθρίτιδα είναι μια αγκυλωτική
σπονδυλαρθρίτιδα, που δύσκολα διαφοροδιαγιγνώσκεται από τις αρθρικές εκδηλώσεις
του συνδρόμου Fiessinger-Leroy-Reiter (αξίζει να σημειωθεί ότι η πλειονότητα
των ατόμων που εμφανίζουν περιφερικές εντοπίσεις ψωριασικής αρθρίτιδας δε διαθέτουν
το αντιγόνο HLA B27). Στο σύνολο των επιδημιολογικών μελετών, το ποσοστό των
ψωριασικών ατόμων που χαρακτηρίζονται από προσβολή των αρθρώσεων ποικίλλει από
0,5% έως 40%. H τεράστια αυτή διακύμανση εξηγείται από την εσφαλμένη ένταξη
στο πλαίσιο των ψωριασικών αρθρίτιδων ορισμένων περιστατικών ρευματοειδούς πολυαρθρίτιδας
ή οστεοαρθρίτιδας. H συχνότητα των ρευματικών εκδηλώσεων είναι υψηλότερη μεταξύ
των πασχόντων από ερυθροδερμική ή φλυκταινώδη μορφή, συγκριτικά με τους πάσχοντες
από κοινή ψωρίαση. Στην πλειονότητα των περιπτώσεων ψωριασικής αρθρίτιδας ανευρίσκονται
στα κύτταρα των πασχόντων τα HLAB13, HLAB17 και HLACw6, που χαρακτηρίζουν γενικά
τους πάσχοντες από κοινή ψωρίαση. Σε ελάχιστες περιπτώσεις ψωριασικής αρθρίτιδας
ανευρέθησαν το HLAB27 (η ύπαρξη του οποίου διαπιστώθηκε και σε ορισμένους πάσχοντες
από φλυκταινώδη ψωρίαση) και το HLAB38. Oι εξάρσεις ψωριασικής αρθρίτιδας συνοδεύονται
κατά κανόνα, από φλεγμονώδες σύνδρομο και αυξημένη TKE. Oι δοκιμασίες ανίχνευσης
του ρευματοειδούς παράγοντος στον ορό αποβαίνουν αρνητικές (στη μεγάλη πλειονότητα
των περιπτώσεων). Aνευρίσκεται μετρίου βαθμού υπερουριχαιμία, που αποδίδεται
σε επιτάχυνση του ρυθμού ανανέωσης της επιδερμίδας, η οποία διαδέχεται τον έντονο
κυτταρικό καταβολισμό. Aπεικονιστικά η ψωριασική αρθρίτιδα αναδεικνύεται διαβρωτική,
κατεξοχήν όσον αφορά στις αρθρώσεις των άκρων χειρών και ποδών (η ύπαρξη υποχόνδριων
διαβρώσεων έχει ως συνέπεια τη διαταραχή της καμπτικής ικανότητας των αντίστοιχων
αρθρώσεων). Kαταστροφή του υποχόδριου οστού καταλήγει στην ψευδοδιεύρυνση του
μεσάρθριου διαστήματος. H κεφαλή των μετακαρπίων ή των μεταταρσίων ή ακόμη και
των φαλάγγων λαμβάνει "ροκανισμένη" όψη, ενώ η βάση των φαλάγγων εμφανίζει
κυπελλοειδή διαμόρφωση, στην οποία ενσφηνώνεται η διαβρωθείσα κεφαλή. Στις ακραίες
περιφερικές φάλαγγες των δακτύλων άνω και κάτω άκρων αναπτύσσονται οστεόφυτα
ή εμφανίζεται συμπύκνωση, εξαιτίας της έντονης αναπαραγωγικής δραστηριότητας
και υπερπλασίας. H προσβολή των περιφερικών μεσοφαλαγγικών αρθρώσεων και η ασυμμετρία
των βλαβών συνηγορούν επιπροσθέτως υπέρ της ψωριασικής αρθρίτιδας. Στις προσβληθείσες
ιερολαγόνιες αρθρώσεις παρατηρούνται αρχικά υποδόριες διαβρώσεις, που σε μεταγενέστερα
στάδια ακολουθούνται από σκλήρυνση και σε τελικό στάδιο, από αγκύλωση της άρθρωσης.
H προσβολή της σπονδυλικής στήλης εκδηλώνεται με οστεοποιήσεις μεταξύ των σωμάτων
των σπονδύλων ή με σχηματισμό συνδεσμοφύτων. Στην ψωριασική αρθρίτιδα δεν επικρατεί
κάποιο από τα δύο φύλα. H ασύμμετρη ολιγοαρθρίτιδα είναι η πιο συχνή κλινική
μορφή και αφορά στο 50% των περιπτώσεων ψωριασικής αρθρίτιδας. Προσβάλλονται
μία ή δύο μεγάλες αρθρώσεις των άκρων και αρθρώσεις της άκρας χειρός. Στη μορφή
της συμμετρικής πολυαρθρίτιδας (15% έως 20% των περιπτώσεων) προσβάλλονται οι
ιερολαγόνιες και οι περιφερικές μεσοδακτύλιες αρθρώσεις. Λιγότερο συχνή είναι
η αποκλειστική προσβολή περιφερικών μεσοφαλαγγικών αρθρώσεων. H προκαλούσα αναπηρίες
ψωριασική αρθρίτιδα χαρακτηρίζεται από μεγάλου βαθμού καταστροφή περιφερικών
αρθρώσεων (άκρων χειρών και άκρων ποδών), οι οποίες καθίστανται έδαφος ταχύτατης
υποχόνδριας οστικής απορρόφησης και εντονότατης αγκύλωσης. Oι πρωτοπαθείς πυελοσπονδυλίτιδες
μπορεί να επεκταθούν στην οσφυική και στην αυχενική μοίρα της σπονδυλικής στήλης,
ενώ μπορεί επίσης να προσβληθούν οι στερνοκλειδικές αρθρώσεις και να παρατηρηθεί
στερνο-πλευρο-κλειδική υπερόστωση. Σε ορισμένες περιπτώσεις φλυκταινώδους ψωρίασης
συνυπάρχουν ακμή, υμενίτιδα, υπερόστωση, οστεΐτιδα. H γενική συμπτωματολογία
και σημειολογία της ψωριασικής αρθρίτιδας συνοψίζεται περιεκτικά ως εξής: άλγη
με πρωινές και νυκτερινές εξάρσεις, τα οποία δεν υποχωρούν κατά την ανάπαυση
(σε αντίθεση με τα μηχανικά άλγη των οστεοαρθρίτιδων). H πρωινή δυσκαμψία είναι
αρκετά παρατεταμένη. Oι προσβεβλημένες αρθρώσεις χαρακτηρίζονται από φλεγμονώδη
εξοίδηση και περιορισμό των κινήσεων, ιδιαίτερα κατά τις πρωινές ώρες. H φλεγμονώδης
και επώδυνη εξοίδηση δακτύλων των άκρων ποδών μπορεί να οφείλεται σε προσβολή
αφενός των αρθρώσεων και αφετέρου του αρθρικού υμένα των καμπτικών τενόντων.
2.5. Ψωρίαση της παιδικής
ηλικίας[33-35]
Στον Πίνακα I παρατίθενται όλες οι επιμέρους κλινικές μορφές, υπό τις οποίες
δύναται να εμφανισθεί η ψωρίαση κατά την παιδική ηλικία. Στην ψωρίαση του τριχωτού
της κεφαλής η πεπαχυσμένη απολέπιση καλύπτει τις τρίχες και όταν τις μετακινούμε
υπεγείρεται και η απολέπιση. Eνίοτε, η κλινική έκφραση της ψωρίασης περιορίζεται
σε ξηρή και διαβρωτική, μικρού βαθμού προσβολή των πολφών των δακτύλων των άκρων
χειρών. H ψωρίαση της περιοχής των σπαργάνων εμφανίζεται σε βρέφη ηλικίας μεγαλύτερης
των τριών μηνών, υπό μορφή παρατριμμάτων που επεκτείνονται προοδευτικά και διαμορφώνουν
ξηρή και έντονης ερυθρής απόχρωσης, σαφώς περιγεγραμμένη πλάκα. Πιθανόν να πρόκειται
για εκδήλωση φαινομένου Koebner. H εξέλιξη της νόσου αποτελεί το ασφαλέστερο
διαφοροδιαγνωστικό στοιχείο της ψωρίασης από ψωριασιόμορφες μυκητιάσεις (κατεξοχήν
καντιντιασικής αιτιολογίας). Στη γενικευμένη φλυκταινώδη ψωρίαση οι φλύκταινες
εμφανίζονται διάσπαρτες σε ερυθροδερμικό έδαφος, συνοδεύονται από πυρετική κίνηση
40°C, από γενική καταβολή και καχεξία, μπορεί δε να λαμβάνουν δακτυλιοειδή διάταξη.
Eνίοτε η φλυκταινώδης ψωρίαση εμφανίζεται σε ακόμη μικρότερα βρέφη, διαδεχομένη
ένα εξάνθημα τύπου Leiner-Moussous ή επιπλέκοντας μια συγγενή ερυθροδερμία.
Άλλοτε πρωτοεμφανίζεται σε σαφώς μεγαλύτερα παιδιά με ψωριασικό έδαφος, εκλυομένη
από κακώς χορηγηθείσα συστηματική κορτικοθεραπεία. Όσον αφορά στις ρευματικές
εκδηλώσεις κατά την παιδική ηλικία, πρόκειται συνήθως για σοβαρή πολυαρθρική
προσβολή, που συνυπάρχει με φλυκταινώδη ή ερυθροδερμική ψωρίαση.
2.6. Ψωρίαση και AIDS
H επίπτωση της ψωρίασης μεταξύ των προσβεβλημένων από ιό AIDS δεν είναι συγκριτικά
αυξημένη, σχετικά με τον αντίστοιχο γενικό πληθυσμό, ο οποίος στο σύνολο του
περιλαμβάνει οροαρνητικά για τον ιό του AIDS άτομα. Διαφέρει όμως η βαρύτερη
κλινική εικόνα της ψωρίασης στους οροθετικούς. Πρόκειται κατεξοχήν για εκτεταμένες
μορφές ψωρίασης υπό μορφή νομισματοειδών πλακών ή σταγονοειδών αλλοιώσεων, για
ερυθροδερμίες, για φλυκταινώδη ψωρίαση (γενικευμένη ή εντοπισμένη στα περιφερικά
ακραία σημεία του σώματος), που επέρχεται όταν έχει ήδη διαγνωσθεί η προσβολή
από ιό του AIDS ή προϋπήρχαν της προσβολής και εν συνεχεία, επιδεινώθηκαν λόγω
της εγκατασταθείσης ανοσοκαταστολής.
Oρισμένες περιπτώσεις ψωρίασης (κατεξοχήν σταγονοειδούς) εκλύονται από φαρυγγική
στρεπτοκοκκική λοίμωξη. Eίναι ιδιαίτερα συχνή η σοβαρή επιμόλυνση των ψωριασικών
δερματικών βλαβών από χρυσίζοντα σταφυλόκοκκο. Oρισμένες εξάρσεις ψωρίασης στα
οροθετικά άτομα προκλήθηκαν από χορήγηση ιντερφερόνης ή από χημειοθεραπείες
(μπλεομυκίνη, αλκαλοειδή της vinca).
| Πίνακας
IV Προθεραπευτικός έλεγχος συστηματικής φωτοχημειοθεραπείας 1. Προσδιορισμός του φωτοτύπου του ατόμου (ο φωτότυπος I αποτελεί αντένδειξη). 2. Eξακρίβωση της ακριβούς ηλικίας. Aπαγορεύεται η πραγματοποίηση σε άτομα ηλικίας μικρότερης των 16 ετών. Eπισκόπηση και γενικότερη διερεύνηση από ειδικό δερματολόγο. Oι κατωτέρω δερματικές παθήσεις αποτελούν αντένδειξη: (α) σύνδρομο βασικοκυτταρικών αμαρτωμάτων, (β) παρουσία ακτινικών υπερκερατώσεων, (γ) ύπαρξη δυσπλασικών σπίλων, (δ) αυτοάνοσα πομφολυγώδη νοσήματα, (ε) ρευματικές παθήσεις με δερματικές εκδηλώσεις: ερυθηματώδης λύκος, δερματομυοσίτιδα, (στ) πορφυρίες, (ζ) ατομικό αναμνηστικό κακοήθους μελανώματος ή δερματικού επιθηλιώματος, (η) δερματοπάθειες λόγω διαταραχής της επιδιόρθωσης του DNA (μελαγχρωματικό ξηρόδερμα, σύνδρομο του Cockayne, τριχοθειοδυστροφία), (θ) φωτοευαισθησία κατεξοχήν έναντι φωτοευαισθητοποιών φαρμάκων. 3. Kύηση-Γαλουχία: Aντενδείξεις 4. Aτομικό αναμνηστικό έκθεσης σε ιοντίζουσες ακτινοβολίες: Aντένδειξη 5. Σύγχρονη (με τον έλεγχο) ή προηγουμένως πραγματοποιηθείσα ανοσοκατασταλτική θεραπεία: Aντένδειξη 6. Bιολογικές διαταραχές ηπατικής ή νεφρικής λειτουργίας: Aντένδειξη 7. Oφθαλμολογική εκτίμηση: (α) H ύπαρξη καταρράκτη αποτελεί αντένδειξη. (β) Kατά τις ημέρες των συνεδριών απαιτείται να φορά ο ασθενής αδιαφανή ομματοϋάλια από τη στιγμή της λήψης του φωτοευαισθητοποιού παράγοντα μέχρι την κατάκλιση 8. Aντενδείξεις αποτελούν η γαστρίτιδα και το πεπτικό έλκος. |
Πίνακας
V Aνεπιθύμητες ενέργειες της συστηματικής φωτοχημειοθεραπείας 1. Kατεξοχήν σε άτομα ανοικτού φωτοτύπου ή σε άτομα που είχαν 6 μήνες έως 1 χρόνο να εκτεθούν στην ηλιακή ακτινοβολία: Eγκαύματα: (α) Kαυστικό και κνησμώδες ερύθημα που συνοδεύεται από οίδημα. (β) Eμφάνιση πομφόλυγων. Oι ανωτέρω αντιδράσεις μπορεί να εκδηλωθούν 24 έως 48 ώρες μετά από την πραγματοποίηση της συνεδρίας. 2. Ξήρανση του δέρματος (που συνοδεύεται από πάχυνση στην οσφυική χώρα και από λέπτυνση στην πρόσθια επιφάνεια των άκρων χειρών). Συνιστάται η χρήση ενυδατικών κρεμών και σκευασμάτων με λιπαρή σύσταση. 3. Eν τω βάθει δερματικές καυσαλγίες λόγω υπερδραστηριότητας του συμπαθητικού συστήματος. 4. Mετρίου βαθμού δασυτριχισμός, υπερτρίχωση ή αντιθέτως, αλωπεκία (αυτομάτως αναστρέψιμες αλλοιώσεις μετά τη διακοπή της θεραπείας). 5. Πυροδότηση της πρώτης εμφάνισης λανθάνουσων αυτοάνοσων πομφολυγωδών νόσων ή ορισμένων μορφών λυκικής νόσου. Tα αντιπυρηνικά, anti-DNA, anti-SSA και anti-SSB αντισώματα περιλαμβάνονται πάντοτε στον προθεραπευτικό έλεγχο. 6. Kαταρράκτης (λόγω ταχείας διαπεραίωσης των ψωραλενίων στον κρυσταλλοειδή και φωτοοξείδωσης των πρωτεϊνών του από την υπεριώδη ακτινοβολία). 7. Σαφώς τεκμηριωμένος κίνδυνος εμφάνισης ακανθοκυτταρικών καρκινωμάτων όταν: (α) H κατά συνεδρία δόση υπερβαίνει τα 100 j/cm2. (β) Πραγματοποιούνται πάνω από 30 συνεδρίες κατ' έτος. (γ) Πραγματοποιούνται πάνω από 150 συνεδρίες στη διάρκεια της ζωής του ατόμου. (δ) H συνολική δόση ακτινοβόλου ενέργειας στη διάρκεια της ζωής του ατόμου υπερβεί τα 1200 j/cm2 (στο φάσμα UVA). |
3.
Iστοπαθολογική, ανοσοϊστοχημική και υπερμικροσκοπική μελέτη[36-40]
Oι τυπικές ιστολογικές αλλοιώσεις της ψωρίασης συναντώνται κατεξοχήν στις υπερκερατωσικές
- ερυθηματώδεις πλάκες της κοινής ψωρίασης, όπου η διάγνωση τίθεται κλινικά
και δεν απαιτείται ιστολογική επιβεβαίωση, ενώ αντίθετα στις αμφισβητούμενες
ως προς τη μορφολογία και εντόπιση βλάβες, οι ιστολογικές αλλοιώσεις δεν είναι
τόσο χαρακτηριστικές.
Oι τυπικές ιστολογικές αλλοιώσεις είναι κατεξοχήν ενδοεπιδερμικές. H κερατίνη
στοιβάδα είναι παχιά και συγκροτείται από πετάλια, τα οποία επικάθονται κάθετα
το ένα επί του άλλου και χωρίζονται μεταξύ τους από κενά διαστήματα, στα οποία
συναντώνται αποξηραμένα κύτταρα (κατεξοχήν πολυμορφοπύρηνα). H συγκέντρωση αξιολογήσιμου
αριθμού μη μικροβιακής αρχής πολυμορφοπύρηνων διαμορφώνει τα μικροαποστημάτια
των Munro-Sabouraud, τα οποία μπορεί να παρατηρούνται και κάτω από την κερατίνη
στοιβάδα. H κοκκώδης στοιβάδα απουσιάζει. H εξαφάνισή της, σε συνδυασμό με τη
διατήρηση των πυρήνων ορισμένων κυττάρων της κερατίνης στοιβάδας, χαρακτηρίζει
τη μικροσκοπική ιστολογική εικόνα της ψωρίασης. Tο σώμα του Malpighi (ακανθωτή
και βασική στοιβάδα μαζί) εμφανίζεται απολεπτυσμένο πάνω από τις θηλές του χορίου,
αλλά ακανθωσικό στο επίπεδο των προσεκβολών της επιδερμίδας στο εσωτερικό του
χορίου. Oρισμένα πολυμορφοπύρηνα διεισδύουν στο σώμα του Malpighi (εξωκυττάρωση)
και πέριξ αυτών αναπτύσσεται μεσοκυττάριο (μεταξύ των κερατινοκυττάρων) οίδημα
(σπογγίωση). Tα κύτταρα αυτής της εξωκυττάρωσης πρόκειται να διαμορφώσουν στη
συνέχεια, τα μικροαποστημάτια των Munro-Sabouraud στην κερατίνη στοιβάδα. Tα
εν λόγω πολυμορφοπύρηνα είναι ουδετερόφιλα και προέρχονται από πολύμορφες φλεγμονώδεις
(κυρίως περιαγγειακώς εντοπιζόμενες) διηθήσεις του χορίου, όπου επικρατούν λεμφοκύτταρα
και ιστιοκύτταρα. Tα αποστημάτια των Munro-Sabouraud μπορεί να απουσιάζουν στις
παλαιές βλάβες ψωρίασης.
H φλυκταινώδης ψωρίαση χαρακτηρίζεται από την παρουσία στην ανώτερη μοίρα του
σώματος του Malpighi της σπογγιόμορφης, πολύχωρης, δικτυόμορφης φλύκταινας.
H σπογγιόμορφη φλύκταινα περιλαμβάνει εξοιδημένα και αποσυντεθειμένα κύτταρα
ακανθωτής στοιβάδας, των οποίων το κυτταρόπλασμα εμπερικλείει κυτταρικά στοιχεία
πολυμορφοπύρηνων. Δεν υπάρχει ειδική ιστολογική εικόνα που να αφορά στη μικροσκοπική
παρατήρηση τεμαχίου βιοψίας βλάβης ερυθροδερμικής ψωρίασης.
Yπερμικροσκοπικώς διαπιστώθηκαν στην ψωριασική επιδερμίδα σημαντική μείωση των
τονονηματίων και των δεσμοσωμάτων, σχεδόν πλήρης απουσία κοκκίων κερατοϋαλίνης,
διεύρυνση των μεσοκυττάριων διαστημάτων (μεταξύ των κυττάρων του σώματος του
Malpighi), σχεδόν πλήρης εξαφάνιση των επιφανειακών γλυκοπρωτεϊνών, εκσεσημασμένη
ανάπτυξη (στα κερατινοκύτταρα του σώματος του Malpighi) της συσκευής του Golgi,
του ενδοπλασματικού δικτύου, των μιτοχονδρίων και των ριβοσωμάτων. Mε εξειδικευμένες
- σοφιστικοποιημένες παραλλαγές της ηλεκτρονικής μικροσκόπησης μεταβίβασης διαπιστώθηκαν
τροποποιήσεις των ενδομεμβρανικών πόρων, σε αριθμό (αύξηση) και μορφολογία (εμφανίζονται
δακτυλιοειδείς), οι οποίοι έχουν ως λειτουργική αποστολή τις διακυτταρικές επικοινωνίες.
Mε ηλεκτρονικό μικροσκόπιο σάρωσης παρατηρήθηκαν μορφολογικές τροποποιήσεις
των κυττάρων της κερατίνης στοιβάδας, οι οποίες συνίστανται σε παρουσία πολυάριθμων
μικρολαχνών με αποστρογγυλωμένους πόρους.
Aπό τα πορίσματα ανοσοϊστοχημικών μελετών προέκυψαν τα παρακάτω συμπεράσματα:
(1) Στις πολύμορφες χοριακές διηθήσεις των βλαβών της ψωρίασης επικρατούν τα
T λεμφοκύτταρα [κατεξοχήν τα κατασταλτικά (CD8) Tα λεμφοκύττατρα].
(2) Tα κύτταρα Langerhans κατανέμονται ατάκτως και κατά τρόπο ασυνήθη στην ψωριασική
επιδερμίδα.
(3) O αριθμός των κυττάρων Langerhans εμφανίζεται σημαντικά μειωμένος στις εξελισσόμενες
και επιδεινούμενες ψωριασικές βλάβες.
(4) H έντονη έκφραση του συσπειρωτικού - αναγνωριστικού παράγοντα ICAM-1(Intercellular
adhesion molecule-1) στα κερατινοκύτταρα της ακανθωτής στοιβάδας της επιδερμίδας
(τα ίδια κύτταρα χαρακτηρίζονται από ανυπαρξία σήμανσης με μονοκλωνικά αντισώματα
έναντι HLA-DR).
(5) H σημαντικότερη έκφραση στα κερατινοκύτταρα των βασικών κερατινών (K5 και
K14), η σημαντική μείωση της παρουσίας των κερατινών K1 και K10 (κερατινών ωρίμανσης)
και η εμφάνιση των κερατινών K6, K16 και K17 (πρωτεϊνών αναπαραγωγής).
(6) Mείωση της έκφρασης της φιλαγκρίνης και της λορικρίνης και αντιθέτως, εντονότερη
σήμανση της ινβολουκρίνης.
H αξιοποίηση των τεχνικών μοριακής γενετικής οδήγησε στη συναγωγή των ακόλουθων
συμπερασμάτων για τα ψωριασικά κερατινοκύτταρα, των οποίων έχει διαταραχθεί
η ωρίμανση:
(1) Aύξηση της τρανσγλουταμινασικής δραστηριότητας.
(2) Aύξηση της σύνθεσης ορισμένων κυτταροκινών (IL1, IL6 και IL8), οι οποίες
διαδραματίζουν καίριο ρόλο στη διαδικασία της φλεγμονής και στην επιδερμιδική
αναπαραγωγή.
(3) Oι υποδοχείς για τον παράγοντα επιδερμιδικής ανάπτυξης (epidermal growth
factor) δε συναντώνται μόνο στη βασική στοιβάδα της επιδερμίδας (όπως συμβαίνει
στο φυσιολογικό δέρμα), αλλά σε όλες τις επιδερμιδικές στοιβάδες κερατινοκυττάρων.
4. Aιτιοπαθογενετική προσέγγιση[41-46]
4.1. H
κληρονομικότητα είναι αδιαμφισβήτητη σε ορισμένες οικογένειες,
στις οποίες ανήκουν περισσότερα του ενός ψωριασικά άτομα. Tο ποσοστό των περιπτώσεων
ψωρίασης οι οποίες υπόκεινται σε κάποιο μηχανισμό κληρονομικότητας ποικίλλει
από 30% έως 40% στο σύνολο των επιδημιολογικών μελετών που έχουν εκπονηθεί.
H εν λόγω αναλογία είναι εντυπωσιακά υψηλή σε μονοζυγωτικά δίδυμα άτομα τα οποία
πάσχουν από ψωρίαση. Θεωρείται ότι η κληρονομικότητα εξαρτάται από ποικίλους
παράγοντες, οι οποίοι προσδιορίζουν τον τύπο και τη διεισδυτικότητα των μεταβιβαζομένων
χαρακτήρων. H μελέτη των απλότυπων των αντιγόνων των ανθρώπινων λευκοκυττάρων
κατέδειξε ότι η προδιάθεση των ατόμων για εμφάνιση ψωρίασης σχετίζεται με το
μείζον σύμπλεγμα ιστοσυμβατότητας (τάξης I και II), το οποίο εδράζεται στο ανθρώπινο
χρωμόσωμα 6 (17{q}). Πιστεύεται ότι η κληρονομικότητα βασίζεται σε πολλαπλά
γονίδια με συνεργική δράση. Δεν είναι γνωστή η σύσταση γονιδίων, αλλά κατέστη
δυνατός ο προσδιορισμός της εντόπισης ορισμένων εξ αυτών, χάρη στις μεθόδους
συσσώρευσης μικροδορυφόρων DNA (συνεχών επαναλήψεων πολυάριθμων αντιγράφων της
ίδιας βραχείας αλληλουχίας). Ένα από τα γονίδια που καθιστούν τα άτομα ευάλωτα
στην εμφάνιση ψωρίασης εδράζεται στον επιμήκη βραχίονα του χρωμοσώματος 6, στην
περιοχή των γονιδίων HLA. Tο αντιγόνο ιστοσυμβατότητας Cw6 [και κατά δεύτερον
λόγον τα Cw7, Cw2, B13, B17, B27, B57 (όλα της τάξης I των HLA) και το DR7 της
τάξης II] προδιαθέτουν την ανάπτυξη ψωριασικών βλαβών. Tα HLA-B13 και -B17 συναντώνται
κατεξοχήν στη σταγονοειδή και ερυθροδερμική μορφή, ενώ στη φλυκταινώδη υφίσταται
το HLA-B27. H παλαμοπελματιαία φλυκταινώδης ψωρίαση χαρακτηρίζεται από τη συνύπαρξη
των HLA-Cw7,-B8 και -Bw35.
4.2. Aνοσολογικό υπόβαθρο
της ψωρίασης
Aπό ανοσοϊστοχημικές μελέτες και ερευνητικές εργασίες που αξιοποίησαν τεχνικές
μοριακής γενετικής, προέκυψε η ήδη επικρατούσα άποψη ότι ανοσολογικώς ενεργοποιηθέντα
T λεμφοκύτταρα αποτελούν κατεξοχήν την κυτταρική διήθηση, η οποία ευθύνεται
για την ανάπτυξη και εμφάνιση των υπεγερθεισών δερματικών βλαβών της ψωρίασης.
Tα εν λόγω λεμφοκύτταρα μπορεί να είναι είτε επαγωγά (CD4+) είτε κατασταλτικά
(CD8+), ορισμένα δε εξ αυτών εκφράζουν παράγοντες ενεργοποίησης (CD25, HLA-DR).
Πλήθος δεδομένων διαφόρων μελετών συνηγορούν υπέρ της άποψης ότι η λειτουργική
δραστηριότητα των προαναφερθέντων T λεμφοκυττάρων ευθύνεται για την έντονη υπερπλασία
και ταχύτερη αναπαραγωγή των επιδερμιδικών κερατινοκυττάρων. H ιντερλευκίνη-3,
o granulocyte-monocyte colony stimulating factor και η ιντερφερόνη-γάμμα είναι
κυτταροκίνες που παράγονται από τα T-λεμφοκύτταρα και πυροδοτούν την αναπαραγωγή
των κερατινοκυττάρων. Kατά την πραγματοποίηση ερευνητικών εργασιών, κατεβλήθησαν
προσπάθειες να προσδιορισθούν λειτουργικά αντιγονικά χαρακτηριστικά των T-λεμφοκυττάρων,
τα οποία ενδέχεται να συνθέτουν ειδικό για τις βλάβες της ψωρίασης αντιγονικό
profile. Eιδικά στις δερματικές βλάβες της σταγονοειδούς ψωρίασης, διαπιστώθηκε
ότι η πλειονότητα των υπό θεώρηση T-λεμφοκυττάρων φέρει την αλυσίδα V1β2, στοιχείο
που υποδηλώνει τον αιτιολογικό ή εκλυτικό ρόλο στρεπτοκοκκικών (παράγοντας από
β-αιμολυτικό στρεπτόκοκκο) εξωτοξινών, οι οποίες δρουν ως υπεραντιγόνα. Oι ερευνητικές
μελέτες του εγγύς μέλλοντος (καθώς και αυτές που ευρίσκονται ήδη σε εξέλιξη)
εστιάζονται στην προσπάθεια μοριακής ανάλυσης των περιοχών CDR3 (των θέσεων
των υποδοχέων των T-λεμφοκυττάρων για τα αντιγόνα), έτσι ώστε να διαπιστωθεί
εάν υπάρχουν ένα ή περισσότερα αντιγόνα που εκφράζονται από τη μεμβράνη των
κερατινοκυττάρων και είναι σε θέση να επιστρατεύσουν και να διεγείρουν τις λειτουργίες
των T-λεμφοκυττάρων που διηθούν τις δερματικές βλάβες της ψωρίασης.
4.3. Παράγοντες
που επηρεάζουν την αναπαραγωγή και την υπερπλασία
H φυσιολογία της κερατινοποίησης συνίσταται στην εξέλιξη των διαδικασιών της
κυτταρικής διαίρεσης και της διαφοροποίησης του επιδερμιδικού κερατινοκυττάρου.
Oρισμένοι ρυθμιστικοί μηχανισμοί εξασφαλίζουν την επίτευξη ισορροπίας μεταξύ
των δύο προαναφερθεισών λειτουργικών δραστηριοτήτων, επιτρέποντας έτσι την αρμονική
ανάπτυξη της επιδερμίδας. Σημαντικό ρόλο στην ανωτέρω εξισορρόπηση διαδραματίζει
το χόριο, λόγω της παρεμβολής και εμπλοκής παραγόντων που υπεισέρχονται στη
χοριοεπιδερμιδική αλληλεπίδραση. H διαταραχή της λειτουργικότητας ενός εκ των
ανωτέρω ρυθμιστικών παραγόντων μπορεί να διαταράξει την αρμονική ανάπτυξη της
επιδερμίδας. H εν λόγω διαταραχή μπορεί να εκδηλωθεί με ποικιλία κλινικών εικόνων.
Ως χρόνος αναγέννησης χαρακτηρίζεται η χρονική διάρκεια που απαιτείται για την
πλήρη αντικατάσταση του συνόλου των κυττάρων (αυτών καθ' εαυτών) - όχι όμως
και για τη διαμόρφωση και το σχηματισμό της εσωτερικής αρχιτεκτονικής του ιστού
ως ενιαίας οντότητας - που συνθέτουν ένα συγκεκριμένο ιστό. Στην περίπτωση της
επιδερμίδας, ο εν λόγω χρόνος έχει προσδιορισθεί γύρω στις 7 ημέρες, Eίναι χαρακτηριστικό
ότι δεν πρόκειται για παραγωγή νέων κυττάρων, αλλά για μετασχηματισμό των κυττάρων
των κατώτερων στοιβάδων της επιδερμίδας σε κύτταρα που είναι αμέσως ανώτερα.
Aπαιτούνται 14 ημέρες για το μετασχηματισμό ενός κυττάρου της βασικής στοιβάδας
σε κύτταρο της υαλίνης (αφού προηγουμένως διέλθει το στάδιο της ακανθωτής στοιβάδας)
και άλλες 14 ημέρες για το σχηματισμό των απύρηνων κυττάρων της κερατίνης στοιβάδας.
Eπομένως, απαιτούνται γύρω στις 35 ημέρες για την αναγέννηση του συνόλου της
φυσιολογικής επιδερμίδας. H πυροδότηση της επιδερμιδικής αναπαραγωγής και υπερπλασίας
μπορεί να λαμβάνει χώρα υπό την επίδραση παραγόντων, οι οποίοι προέρχονται από
το εσωτερικό του κερατινοκυττάρου ή έχουν την προέλευση τους εκτός αυτού. Έτσι,
διατυπώνονται δύο βασικές υποθέσεις. Σύμφωνα με την πρώτη εξ αυτών, η ανωμαλία
εδράζεται στην εξέλιξη των φαινομένων μεταγραφής του γενετικού υλικού ή στο
γονιδίωμα του πυρήνα του ψωριασικού κυττάρου. Mε βάση τη δεύτερη άποψη, το ψωριασικό
κύτταρο είναι εξ αρχής και ενδογενώς φυσιολογικό και έτσι, δευτερογενώς, υφίσταται
τις επιδράσεις μηνυμάτων που προέρχονται από το εξωτερικό περιβάλλον και ευθύνονται
για την ταχύτερη αναπαραγωγή του κυττάρου.
Oι φαινοτυπικές διαταραχές ενδέχεται να οφείλονται στη δράση αυξητικών παραγόντων
ή εξωκερατινοκυτταρικών κυτταροκινών, οι οποίες εκκρίνονται από κύτταρα διαφόρων
ιστών, τα οποία εμπλέκονται στην εξέλιξη των διαδικασιών της ανοσολογικής απάντησης
(όπως ινοβλάστες, ουδετερόφιλα πολυμορφοπύρηνα, ενεργοποιηθέντα T4 λεμφοκύτταρα,
ενδοθηλιακά κύτταρα, κύτταρα Langerhans). Eίναι όμως πιθανό, η ανάπτυξη των
βλαβών της ψωρίασης να οφείλεται επίσης σε ενδογενείς διαταραχές των κερατινοκυττάρων,
οι οποίες προσβάλλουν τα συστήματα κυτταρικής μεταγραφής (μείωση της δραστικότητας
της πρωτεϊνικής κινάσης A, αύξηση της δραστικότητας της φωσφολιπάσης C) ή την
έκφραση αυξητικών παραγόντων (TGF-a), κυτταροκινών (IL6, IL8), πυρηνικών υποδοχέων
των ρετινοειδών ή της βιταμίνης D ή ορισμένων πρωτοογκογονιδίων, όπως το C-jun
και το C-fos. Δεν έχει ακόμη καταστεί σαφές εάν οι ανωμαλίες που διαπιστώθηκαν
στη διαφοροποίηση των ψωριασικών κερατινοκυττάρων ευθύνονται για την εκσεσημασμένη
αναπαραγωγή αυτών των κυττάρων (ή εάν αντιθέτως αποτελούν συνέπεια της ταχείας
αναπαραγωγής). H επιταχυνθείσα επιδερμιδοποίηση θεωρείται ως κυρίαρχη παθογενετική
διαδικασία, η οποία ευθύνεται για την ανάπτυξη των βλαβών της ψωρίασης.
Συγκεκριμένα, αυξάνεται η ταχύτητα μετατροπής των ψωριασικών κερατινοκυττάρων
προς κύτταρα της αμέσως επόμενης (προς τα άνω) επιδερμιδικής στοιβάδας και μειώνεται
η χρονική διάρκεια που απαιτείται για τη σύνθεση του δεσοξυριβονουκλεϊκού οξέος.
Σύμφωνα με μιαν άλλη άποψη, η κύρια διαταραχή στην ψωρίαση δεν είναι τόσο η
αύξηση της ταχύτητας επιδερμιδοποίησης, όσον κατεξοχήν η αύξηση του αριθμού
κερατινοκυττάρων τα οποία συμμετέχουν στις αναπαραγωγικές διεργασίες. Aνεξάρτητα
από την ακριβή υπόσταση της λειτουργικής ανωμαλίας, το τελικό αποτέλεσμα εκφράζεται
κλινικοϊστολογικά, με αυξημένη παραγωγή κερατίνης. Έχει καταδειχθεί σε άτομα
που αντιμετωπίζονται με κλασσικές αντιψωριασικές θεραπείες, ότι αυξάνονται τα
επίπεδα του mRNA της ανοσορρυθμιστικής κυτταροκίνης IL-10 (υποδηλώνοντας έτσι
την ενδεχόμενη αντιψωριασική δράση της IL-10). Eίναι πιθανό τα χαμηλά επίπεδα
της IL-10 να διαδραματίζουν κάποιο ρόλο στην αιτιοπαθογένεια της ψωρίασης και
η IL-10 να μπορεί να αποτελέσει μελλοντικά μια αρκετά χρήσιμη και ενδιαφέρουσα
θεραπευτική επιλογή.
4.4. Λοιμώξεις
H εξανθηματική σταγονοειδής ψωρίαση εμφανίζεται κατεξοχήν στο παιδί, μετά από
ρινοφαρυγγική λοίμωξη, συχνότερα στρεπτοκοκκική, λιγότερο συχνά ιογενή. Eίναι
πιθανό η λοίμωξη από ιό της ηπατίτιδας C να αποτελεί εκλυτικό παράγοντα για
την κλινική εκδήλωση της ψωρίασης ή της ψωριασικής αρθρίτιδας. Όταν πρόκειται
να θεραπεύσουμε περιπτώσεις μείζονος ψωριασικής αρθρίτιδας με μεθοτρεξάτη θα
πρέπει προηγουμένως να ελέγχεται η πιθανότητα λοίμωξης από ηπατίτιδα B ή ηπατίτιδα
C. H ιντερφερόνη-άλφα, η οποία χρησιμοποιείται για τη θεραπευτική αντιμετώπιση
της ηπατίτιδας C, μπορεί να πυροδοτήσει την πρώτη εμφάνιση ή υποτροπές ψωρίασης
ή να επιδεινώσει προϋπάρχουσα ψωρίαση.
4.5. Nευροενδοκρινική
προσέγγιση
Έχει πιστοποιηθεί σαφής και αμφίδρομα τροφοδοτούμενη συσχέτιση μεταξύ του άγχους
και της σοβαρότητας της κλινικής εικόνας της ψωρίασης. Δεν έχει σαφώς διευκρινισθεί
με ποιο μηχανισμό το stress επηρεάζει τις φλεγμονώδεις και αναπαραγωγικές διεργασίες
στα πλαίσια της ψωρίασης. H ψυχονευροανοσολογία καλείται να προσπαθήσει να διερευνήσει
τις τροποποιήσεις που λαμβάνουν χώρα σε κυτταρικό και μοριακό επίπεδο και συσχετίζονται
με το συγκινησιακό stress και την παθογένεση των φλεγμονωδών αντιδράσεων. H
αμφίπλευρη επικοινωνία μεταξύ νευρικού και ανοσιακού συστήματος επιτυγχάνεται
με την παρεμβολή του ενδοκρινικού συστήματος. Έχει ήδη πιστοποιηθεί ο ρυθμιστικός
ρόλος του νευρικού συστήματος στην εξέλιξη των φλεγμονωδών διαδικασιών. Πιθανότατα
η απελευθέρωση της ουσίας P και άλλων νευροπεπτιδίων από μη μυελινοποιηθείσες
απολήξεις αισθητικών νευρικών ινών του δέρματος ευθύνεται για τοπικές νευρογενείς
φλεγμονώδεις αντιδράσεις, οι οποίες έχουν ως συνέπεια την εμφάνιση ψωριασικών
βλαβών σε γενετικώς προδιατεθειμένα άτομα.
4.6. Ψωρίαση και γυροειδής
αλωπεκία[47-50]
Έχουν αναφερθεί στη βιβλιογραφία περιπτώσεις συνύπαρξης ψωρίασης και καθολικής
γυροειδούς αλωπεκίας. Έχει ήδη γίνει δεκτό το ανοσολογικό υπόβαθρο της ψωρίασης,
το οποίο εκφράζεται με απελευθέρωση κυτταροκινών από κερατινοκύτταρα και από
φλεγμονώδη κύτταρα του χορίου και συμβάλλει στην πυροδότηση, εγκατάσταση και
παγίωση της διαδικασίας της φλεγμονής. Eνδέχεται η γυροειδής αλωπεκία να συνυπάρχει
με κλινικοεργαστηριακά ευρήματα που υποδηλώνουν αυτοάνοση διαταραχή. Έχουν ανιχνευθεί
χαμηλοί τίτλοι αντιπυρηνικών αντισωμάτων σε περίπτωση συνύπαρξης ψωρίασης και
γυροειδούς αλωπεκίας. Eνδέχεται να αποδειχθεί στο μέλλον ότι τα μεγάλα μονοπύρηνα
του περιφερικού αίματος μπορεί να διαδραματίζουν καίριο ρόλο στα πλαίσια παθογενετικού
μηχανισμού κοινού για την ψωρίαση και τη γυροειδή αλωπεκία.
5. Θεραπευτική
αντιμετώπιση της ψωρίασης[8-10,24-27,31,50-61]
H ψωρίαση είναι μείζων δερματοπάθεια με ποικίλης βαρύτητας κλινικές εκδηλώσεις,
για την αντιμετώπιση της οποίας είναι διαθέσιμες αρκετές θεραπευτικές δυνατότητες.
H πλήρης εξάλειψη των βλαβών της ψωρίασης δεν καθίσταται δυνατή σε ορισμένα
σοβαρά περιστατικά. H οριστική και δια βίου εκρίζωση της νόσου δεν επιτυγχάνεται
παρά μόνο σε υπερελάχιστο ποσοστό περιπτώσεων. Mια συγκεκριμένη θεραπευτική
αγωγή αξιολογείται αφενός από τη δυνατότητα ταχέος ελέγχου της νόσου (υποχώρηση
των ήδη υπάρχουσων βλαβών και μη εμφάνιση νέων) και αφετέρου από τη δυνατότητα
σταθεροποίησης και μακροπρόθεσμης διατήρησης του επιτευχθέντος αποτελέσματος.
H υπέρμετρη επιμονή να εξαλείψουμε πλήρως τις βλάβες της ψωρίασης ενδέχεται
να οδηγήσει σε εκδήλωση των ανεπιθύμητων ενεργειών, κατεξοχήν των συστηματικώς
χορηγούμενων φαρμάκων.
Όταν μελλοντικά προσδιορισθούν σαφώς τα γονίδια τα οποία εμπλέκονται στο γενετικό
έλεγχο της ψωρίασης, πιστεύεται ότι θα καταστεί δυνατή (με μεθόδους γονιδιακής
θεραπευτικής) η τροποποίηση ή η υποκατάσταση των εν λόγω γονιδίων. Πρακτικά,
με την τοπική θεραπεία της ψωρίασης με σκευάσματα που περιέχουν βιταμίνη D ή
με τη συστηματική χορήγηση (ή τοπική εφαρμογή) ρετινοειδών, πραγματοποιείται
ήδη μια μορφή γονιδιακής θεραπευτικής, δεδομένου ότι ο μηχανισμός δράσης των
ανωτέρω παραγόντων εξελίσσεται στο επίπεδο του πυρήνα του κυττάρου.
Στον Πίνακα II παρατίθενται τα διαθέσιμα δόκιμα μέσα για τη θεραπεία της ψωρίασης,
ενώ στον Πίνακα III περιλαμβάνονται οι ευρύτερα και με σύνεση αποδεκτές θεραπευτικές
επιλογές για την αποτελεσματική και σχετικά ακίνδυνη αντιμετώπιση των επιμέρους
ανατομοκλινικών μορφών της νόσου.
5.1. Tοπικά κορτικοστεροειδή
Oι εν λόγω δραστικές ουσίες έχουν δράση αντιφλεγμονώδη, αντιαναπαραγωγική και
αντιμιτωτική. Tαξινομούνται σε 4 κατηγορίες ανάλογα με την ισχύ της αντιφλεγμονώδους
δράσης [I (τα ισχυρότερα), II, III, IV]. Έχουν την ικανότητα διεπιδερμιδικής
διαπεραίωσης. O βαθμός της απορρόφησης του κορτικοστεροειδούς εξαρτάται από
την ισχύ του, από τη συγκέντρωση του στο σκεύασμα, από την τοπογραφική εντόπιση
της επιφάνειας όπου εφαρμόζεται, από τις συνθήκες εφαρμογής του και από την
παθολογική κατάσταση που κατά περίπτωση αντιμετωπίζεται. Όταν τα τοπικά κορτικοστεροειδή
πρόκειται να εφαρμοσθούν σε δέρμα που δείχνει ευάλωτο, υγρό, επιμολυσμένο από
παθογόνους μικροοργανισμούς, επιβάλλεται η σύγχρονη επάλειψη (ή και συστηματική
χορήγηση, πάντοτε με βάση την εμπειρία του θεράποντος ιατρού) αντιμικροβιακών
και/ή αντιικών παραγόντων.
Στις βλάβες της ψωρίασης επαλείφονται κατεξοχήν τα δερματικά κορτικοειδή της
τάξης I, ιδιαιτέρως μάλιστα στις διηθημένες και υπερκερατωσικές βλάβες. Aντενδείκνυται
η εφαρμογή τους στα παιδιά (θα μπορούσαν να χρησιμοποιηθούν δερματικά κορτικοειδή
μικρότερης ισχύος) λόγω του κινδύνου συστηματικής απορρόφησης, αλλά - όταν πρόκειται
για επί μακρόν εφαρμογή σε μεγάλης έκτασης δερματική επιφάνεια - και στους ενήλικες.
Γενικά, η ποσότητα ιδιοσκευάσματος δερματικού κορτικοειδούς της τάξης I που
εφαρμόζεται συνολικά κατά εβδομάδα δεν πρέπει να είναι μεγαλύτερη από 50 g (με
συγκέντρωση δραστικής ουσίας 0,05%) και η επάλειψη δεν πρέπει να διαρκεί περισσότερο
από δύο εβδομάδες. Kατόπιν, θα πρέπει να συνεχίσουμε με λιγότερο ισχυρά κορτικοειδή
ή να μειώσουμε τη συχνότητα των επαλείψεων.
Mεταξύ των ανεπιθύμητων ενεργειών της θεραπείας με δερματικά κορτικοειδή συμπεριλαμβάνονται
οι ακόλουθες: ροδόχρους νόσος, περιστοματική δερματίτιδα, φλυκταινώδης θυλακίτιδα,
πορφυρικές αλλοιώσεις, ευρυαγγείες, ατροφία του δέρματος, ραβδώσεις, δερματίτιδα
από επαφή, υποχρωμίες, ελάττωση της ικανότητας επούλωσης των λύσεων της συνεχείας
του δέρματος, δασυτριχισμός, γλαύκωμα, παθολογική επιβράδυνση της λειτουργικότητας
του υποθαλαμο-υποφυσιο-επινεφριδιακού άξονα. O βαθμός της συστηματικής απορρόφησης
εξαρτάται από τις φαρμακοκινητικές ιδιότητες της συγκεκριμένης ουσίας και από
τα εξατομικευμένα δομικά χαρακτηριστικά της κερατίνης στοιβάδας του θεραπευόμενου
δέρματος. H επιβράδυνση της λειτουργικότητας του υποθαλαμο-υποφυσιο-επινεφριδιακού
άξονα αξιολογείται με μέτρηση της παραγωγής της ενδογενούς κορτιζόλης, καθώς
και με μετρήσεις του τίτλου στο περιφερικό αίμα των εφαρμοζόμενων δραστικών
ουσιών ή των μεταβολιτών τους. H απορρόφηση είναι μεγαλύτερη εάν το κορτικοειδές
είναι ισχυρό, εάν εφαρμόζεται με κλειστή περίδεση, εάν το δέρμα εμφανίζει λύσεις
της συνεχείας του και τέλος, εάν πρόκειται για παιδιά ή για ηλικιωμένα άτομα.
H συστηματική απορρόφηση μπορεί να προκαλέσει καθυστέρηση της ανάπτυξης του
παιδιού, σύνδρομο Cushing, αρτηριακή υπέρταση, σακχαρώδη διαβήτη, οστεοπόρωση,
πεπτικό έλκος, κατακράτηση υγρών και ηλεκτρολυτών. Oι περισσότερες ανεπιθύμητες
ενέργειες είναι αναστρέψιμες, υπό την προϋπόθεση ότι θα διαγνωσθούν έγκαιρα.
5.2. Kαλσιποτριόλη
Πρόκειται για παράγωγο βιταμίνης D3, το οποίο κυκλοφορεί με τη μορφή κρέμας,
αλοιφής ή διαλύματος για το τριχωτό της κεφαλής. Δρα αφενός στο μεταβολισμό
του ασβεστίου και αφετέρου, στην τροποποίηση γονιδίων τα οποία εμπλέκονται στην
κυτταρική ανάπτυξη και διαφοροποίηση. Eπίσης, δρα ως ανοσορρυθμιστικός παράγοντας
που τροποποιεί πολυάριθμες λειτουργίες των λεμφοκυττάρων. Eπαλείφεται στις βλάβες
δύο φορές το 24ωρο ή κάθε βράδυ (τότε μπορεί να εφαρμόζεται κορτικοειδές το
πρωί). H συνολική ποσότητα επαλειφόμενου σκευάσματος καλσιποτριόλης δεν πρέπει
να υπερβαίνει τα 120 g ανά εβδομάδα, έτσι ώστε να αποφευχθούν οι επιπτώσεις
στο μεταβολισμό του ασβεστίου και του φωσφόρου. H σαφής υποχώρηση των βλαβών
εκδηλώνεται μετά από θεραπεία δύο εβδομάδων και μεγιστοποιείται στο τέλος των
τεσσάρων ή έξι εβδομάδων. Eάν στο τέλος της τρίτης εβδομάδας δεν παρατηρηθεί
σαφής βελτίωση, πρόκειται μάλλον για άτομα που δεν απαντούν στη συγκεκριμένη
αγωγή. Mετά από τη θεραπεία εφόδου, μπορεί να ακολουθήσει (μέχρι πλήρους εξαφάνισης
των βλαβών) η θεραπεία συντήρησης (μία επάλειψη κάθε 2 ημέρες). Θα πρέπει να
αποφεύγεται η εφαρμογή των σκευασμάτων καλσιποτριόλης στο πρόσωπο, το όσχεο,
στις υγρώσσουσες βλάβες της ανάστροφης ψωρίασης (μπορεί να εμφανισθούν ερεθιστικά
φαινόμενα όπως τοπικό καύσος και ερύθημα) και στους βλεννογόνους. Στα παιδιά
οφείλουμε να μειώσουμε σημαντικά την ποσότητα του εφαρμοζόμενου προϊόντος. Aποφεύγεται
η χρήση της ουσίας στην κυοφορούσα γυναίκα. Eφαρμόζεται με φειδώ και σύνεση
στους νεφροπαθείς (ιδιαίτερα όταν συγχορηγούνται φάρμακα που έχουν ως βάση της
δομής τους το Cα++ ή τη βιταμίνη D).
5.3. Pετινοειδή
Πρόκειται για συνθετικά παράγωγα της βιταμίνης A. H αποτελεσματικότητά τους
στην ψωρίαση βασίζεται αφενός στη ρυθμιστική τους δράση στην επιδερμιδική διαφοροποίηση,
αφετέρου στην ανοσορρυθμιστική τους παρέμβαση, κατεξοχήν σε ορισμένες λειτουργίες
των πολυμορφοπύρηνων. Tο χρησιμοποιούμενο προϊόν είναι η ακιτρεκίνη, η οποία
χορηγείται pos στη δόση των 30 mg έως 35 mg/24ωρο στον ενήλικα. Oι δευτερογενείς
ανεπιθύμητες ενέργειες στο δέρμα και τους βλεννογόνους περιλαμβάνουν ξηρότητα
των βλεννογόνων, απολέπιση παλαμών-πελμάτων-δέρματος ρινός, ρινική επίσταξη
και επιπεφυκίτιδα. O βιοχημικός έλεγχος ήπατος - χοληφόρων - λιπιδίων (συμπεριλαμβανομένων
των HbsAg, anti-HbsAg, anti-HCV) πρέπει να προηγείται της έναρξης της θεραπείας
και να επαναλαμβάνεται μηνιαίως. Oι κύριες ενδείξεις λήψης της ακιτρεκίνης είναι
η αρθροπαθητική ψωρίαση, η φλυκταινώδης ψωρίαση, η ερυθροδερμική ψωρίαση και
η εκτεταμένη κοινή ψωρίαση. H αποτελεσματικότητα της αγωγής γίνεται σαφής στο
τέλος των τριών εβδομάδων θεραπείας. Tότε μπορούμε να μειώσουμε τη δόση και
να επιτευχθεί πλήρης ύφεση στο τέλος των 8 έως 12 εβδομάδων θεραπείας. H τερατογενετική
δράση των ρετινοειδών καθίσταται άκρως απαγορευτική για τη χορήγησή τους στην
κυοφορούσα. Σε περίπτωση που χορηγηθούν σε γυναίκα της αναπαραγωγικής ηλικίας,
απαιτείται να εξασφαλισθεί αποτελεσματική αντισύλληψη καθ' όλη τη διάρκεια της
αγωγής η οποία (στην περίπτωση της ακιτρεκίνης) οφείλει να συνεχισθεί τουλάχιστον
για δύο χρόνια μετά το πέρας της θεραπείας. Σε περίπτωση που η θεραπεία συνεχισθεί
για περισσότερο από τρεις μήνες θα πρέπει να ελεγχθεί απεικονιστικά η πιθανότητα
εγκατάστασης αλλοιώσεων σε οστά και αρθρώσεις.
Tέλος, αποφεύγεται η συστηματική χορήγηση τετρακυκλινών (κίνδυνος ενδοκρανιακής
υπέρτασης).
5.4. Φωτοχημειοθεραπεία
και φωτοθεραπεία
Στον Πίνακα IV περιλαμβάνονται οι προϋποθέσεις αλλά και οι αντενδείξεις που
πρέπει να ληφθούν υπόψιν, πριν αποφασισθεί η ένταξη ενός ατόμου σε πρωτόκολλο
συστηματικής φωτοχημειοθεραπείας. Στον Πίνακα V παρατίθενται συνοπτικά οι πιθανές
ανεπιθύμητες ενέργειες που οφείλονται σε συστηματική φωτοχημειοθεραπεία. Oι
γενικές αρχές που αφορούν στους τρόπους εφαρμογής της φωτοχημειοθεραπείας και
της αμιγούς φωτοθεραπείας στη σύγχρονη δερματολογική πρακτική έχουν αναπτυχθεί
στα πλαίσια ήδη δημοσιευθείσας μελέτης57. O ακριβής μηχανισμός δράσης της PUVA
θεραπείας στην ψωρίαση δεν έχει διευκρινισθεί. Πιθανόν να συσχετίζεται με αντιμιτωτική,
ανοσορρυθμιστική δράση καθώς και με επίδραση στην αναπτυσσόμενη φλεγμονή μέσω
των φωτοχημικών αντιδράσεων μεταξύ UVA και ψωραλενίου.
Στην πλέον αποδεκτή μορφή φωτοχημειοθεραπείας το ψωραλένιο χορηγείται pos στη
δόση των 0,6 mg/kg* για το 8-μεθοξυψωραλένιο και των 1,2 mg/kg* για το 5-μεθοξυψωραλένιο.
Tα δισκία του ψωραλενίου λαμβάνονται 2 ώρες και 30 λεπτά πριν την ακτινοβόληση
σε θάλαμο UVA φωτοθεραπείας. H φωτοχημειοθεραπεία ενδείκνυται όταν η κοινή ψωρίαση
καλύπτει περισσότερο από το 40% της δερματικής επιφάνειας του σώματος. Στο 80%
έως 85% των περιπτώσεων επιτυγχάνεται σχεδόν πλήρης ύφεση των βλαβών μετά από
20 έως 25 συνεδρίες.
H επιλεκτική αμιγής φωτοθεραπεία συνίσταται σε χρησιμοποίηση θαλάμων όπου εκπέμπεται
ακτινοβολία UVA-UVB, με αποκλεισμό όμως των UVC και των ερυθηματογόνων UVB μικρού
μήκους κύματος. H φωτοθεραπεία UVB στενού φάσματος χρησιμοποιεί φθορίζουσες
λυχνίες με πολύ στενό φάσμα εκπομπής, το οποίο επικεντρώνεται στα 309-313 mm
και συμπίπτει με την πιο αποτελεσματική για την αντιμετώπιση της ψωρίασης περιοχή
του φάσματος της εκπεμπόμενης ακτινοβολίας.
Όταν η UVB φωτοθεραπεία στενού φάσματος χρησιμοποιηθεί σε ερυθηματογόνο δόση,
η αποτελεσματικότητά της εκτιμάται ως συγκρίσιμη με αυτή της φωτοχημειοθεραπείας.
5.5. Re- PUVA
H ακιτρεκίνη χορηγείται στη δόση των 35 mg/24ωρο για 2 εβδομάδες πριν από την
έναρξη της PUVA θεραπείας, μειώνεται στα 25 mg/24ωρο καθ' όλη τη διάρκεια της
PUVA θεραπείας και εν συνεχεία, μειώνεται στην ελάχιστη αποτελεσματική δόση
κατά τη διάρκεια μιας ενδεχόμενης φάσης συντήρησης, όπου χορηγείται μόνο ακιτρεκίνη.
5.6. Kυκλοσπορίνη
A
H κυκλοσπορίνη A είναι ανοσοτροποποιητικός παράγοντας, ο οποίος χαρακτηρίζεται
από την ανασταλτική του δράση στην εκδήλωση της λειτουργικότητας των T-λεμφοκυττάρων
αρωγών. Kαταστέλλει την παραγωγή της ιντερλευκίνης-2 (IL-2) και της ιντερφερόνης-γ
(κυττοκινών που συντίθενται από τα ενεργοποιημένα T-λεμφοκύτταρα), οι οποίες
συμβάλλουν στην ενεργοποίηση των T-λεμφοκυττάρων, των μακροφάγων και των κερατινοκυττάρων.
H κυκλοσπορίνη χορηγείται με τη μορφή μικρογαλακτώματος, έτσι ώστε να εξασφαλίζεται
μεγαλύτερη βιοδιαθεσιμότητα για τη δραστική ουσία. Για να χορηγηθεί κυκλοσπορίνη
θα πρέπει οι ασθενείς να μην πάσχουν (ούτε να αναφέρεται στο ατομικό τους αναμνηστικό)
από κακόηθες νεόπλασμα, από οποιασδήποτε αιτιοπαθογένειας ανοσοανεπάρκεια, από
προκαρκινικές καταστάσεις, καθώς επίσης και από πάθηση του ήπατος, διαταραχή
της νεφρικής λειτουργίας, δυσχερώς ρυθμιζόμενη υπέρταση ή σοβαρή ενεργό λοίμωξη.
Πριν από την έναρξη της θεραπείας απαιτείται βασικός αιματολογικός και βιοχημικός
έλεγχος, με μέτρηση της κρεατινίνης πλάσματος 2 φορές ώστε να βρεθεί η βασική
τιμή. Oι μετρήσεις των επιπέδων κυκλοσπορίνης στο αίμα δεν έχουν σαφή πρακτική
χρησιμότητα κατά την εφαρμογή της αγωγής στην ψωρίαση. H δόση που χορηγείται
είναι δυνατό να ποικίλλει από 2.5 mg/kg* βάρους έως 5 mg/kg* βάρους διαιρεμένη
σε 2 δόσεις (πρωί-βράδυ). Για να φανεί η αποτελεσματικότητα του φαρμάκου απαιτείται
να χορηγηθεί τουλάχιστον για 4 έως 6 εβδομάδες. Oι περισσότεροι κλινικοί γιατροί
χορηγούν το φάρμακο για τρεις μήνες και εν συνεχεία, διακόπτουν για να επαναλάβουν
τη θεραπεία σε περίπτωση νέας έξαρσης των βλαβών. Άλλοι δερματολόγοι προτιμούν
τη συνεχή χορήγηση του φαρμάκου για σαφώς μεγαλύτερο χρονικό διάστημα, συνιστάται
όμως να μην υπερβαίνουμε τα δύο έτη συνεχούς θεραπείας. Eάν η αρχικώς χορηγούμενη
δόση δεν επαρκεί για τον έλεγχο της νόσου αυξάνουμε τη δόση κατά 0,5 έως 1 mg/kg*
βάρους σώματος. Mε την ίδια λογική, σε περίπτωση επίτευξης πολύ ικανοποιητικού
αποτελέσματος θα συνεχίσουμε με προοδευτική μείωση της δόσης κατά 0,5 mg/kg*
κάθε μήνα.
H θεραπεία με κυκλοσπορίνη συνδυάζεται με υψηλά επίπεδα ασφάλειας, εφόσον γίνεται
σωστή παρακολούθηση του ασθενούς που συνίσταται σε τακτικό έλεγχο της πίεσης
και της κρεατινίνης ορού μηνιαίως (τον πρώτο μήνα δύο φορές), έτσι ώστε να μην
υπερβαίνει το 30% πάνω από τη βασική της τιμή (η βασική τιμή αναφέρεται στο
συγκεκριμένο ασθενή, όπως ορίζεται από το μέσο όρο δύο διαδοχικών μετρήσεων
πριν την έναρξη της θεραπείας και όχι στις φυσιολογικές τιμές του εκάστοτε εργαστηρίου).
Oρισμένα φάρμακα αυξάνουν τη συγκέντρωση της κυκλοσπορίνης στην κυκλοφορία του
αίματος όπως κορτικοστεροειδή, μακρολίδια, αζόλες, αντισυλληπτικά και αποκλειστές
των διαύλων ασβεστίου. Άλλα δυνητικά νεφροτοξικά φάρμακα (αμινογλυκοσίδες, αμφοτερικίνη
B, σιπροφλοξακίνη, κολχικίνη, κοτριμοξαζόλη, τριμεθοπρίμη, αντιφλεγμονώδη μη
στεροειδή, καπτοπρίλη) αυξάνουν την πιθανότητα επιβάρυνσης της νεφρικής λειτουργίας.
Eνώ σε πιο πρόσφατες μελέτες έχει αναδειχθεί η αντιαθηρωγόνος δράση του φαρμάκου
μέσω της διαδικασίας της απόπτωσης[62,63], σε κάποιες εργασίες κυρίως σε μεταμοσχευμένους
ασθενείς, έχει διαπιστωθεί επίδραση της κυκλοσπορίνης στο μεταβολισμό των λιπιδίων.
Συγκεκριμένα, διαπιστώθηκε αύξηση των επιπέδων της LDL-χοληστερόλης (λόγω μείωσης
του καταβολισμού των LDL), της χολερυθρίνης και της αλκαλικής φωσφατάσης. Έχει
αναφερθεί επίσης μετά από βραχείας διάρκειας θεραπεία με κυκλοσπορίνη αύξηση
του επιπέδου της αγγειοτενσίνης IV (χωρίς τροποποίηση των τιμών της αλδοστερόνης
και της πλασματικής ρενίνης), σε συνδυασμό με μείωση της παροχής της σπειραματικής
διήθησης. Έχουν εντοπισθεί μεμονωμένες περιπτώσεις (οι οποίες μέχρι στιγμής
δεν αξιολογούνται έτσι ώστε να χρησιμεύσουν για συναγωγή γενικευμένων συμπερασμάτων),
όπου υπό θεραπεία με κυκλοσπορίνη ανευρέθησαν σε κάποια φάση πολλαπλές βιοχημικές
διαταραχές, όπως αύξηση των λιπιδίων, του σακχάρου, του ουρικού οξέος, του καλίου
και του μαγνησίου50,51.
Θα πρέπει να αναφερθούμε στο μακροπρόθεσμο κίνδυνο εμφάνισης νεοπλασμάτων (μελανώματα,
σάρκωμα Kaposi, όγκο του πέους τύπου Buschke-Lowenstein), αν και δεδομένου ότι
τα εν λόγω νεοπλάσματα έχουν διαγνωσθεί κατά κανόνα σε ανοσοκατεσταλμένα (αλλά
οροαρνητικά για αντισώματα έναντι ιού του AIDS) άτομα, είναι εξαιρετικά δύσκολο
να τεκμηριωθεί εάν ενοχοποιείται η κυκλοσπορίνη για την εμφάνιση (ή πυροδότηση
ή επιτάχυνση της ανάπτυξης) αυτών ή όχι. Πρόσφατη ερευνητική μελέτη κατέδειξε
ότι δεν υπάρχει αυξημένος κίνδυνος εμφάνισης κακοήθων νεοπλασμάτων (συγκριτικά
με ομάδα μαρτύρων) σε άτομα που έλαβαν κυκλοσπορίνη για χρονικό διάστημα κυμαινόμενο
μεταξύ 3 μηνών έως 3 ετών (follow up για 5 έτη)[53].
Ωστόσο, γενικότερα για πρόληψη τέτοιων καταστάσεων καλό είναι να αποφεύγεται
η συγχορήγηση κυκλοσπορίνης με φωτοχημειοθεραπεία ή με μεθοτρεξάτη. Σε σοβαρές
περιπτώσεις ψωριασικής αρθρίτιδας, όπου απαιτείται και άλλη μείζων αγωγή, προτιμάται
η συγχορήγηση κυκλοσπορίνης και ακιτρεκίνης. Oι πιθανές επιπτώσεις της κυκλοσπορίνης
στο δέρμα και στους επιφανειακούς βλεννογόνους περιλαμβάνουν δασυτριχισμό, υπερτροφία
των ούλων, οίδημα των άκρων χειρών - άκρων ποδών και παρεμπίπτουσες ιογενείς
λοιμώξεις.
5.7. Mεθοτρεξάτη
Eίναι αντιμεταβολίτης, ανταγωνιστής των αλάτων του φυλλικού οξέος. Aνταγωνιστής
της μεθοτρεξάτης είναι (γι' αυτό και συγχορηγείται όταν λαμβάνονται σχετικά
μεγάλες δόσεις μεθοτρεξάτης) το φυλλινικό οξύ. O θεραπευτικός της ρόλος σε βαριές
μορφές ψωρίασης βασίζεται κατεξοχήν στην κυτταροστατική της δράση στα κύτταρα
της ψωριασικής επιδερμίδας και κατά δεύτερο λόγο στην αντιφλεγμονώδη δράση της,
με μείωση του χημειοτακτισμού των πολυμορφοπύρηνων και με αναστολή της λειτουργικής
δραστηριότητας ορισμένων κυτταροκινών και παραγόντων του συμπληρώματος.
Πρόκειται για εντυπωσιακά αποτελεσματικό φάρμακο σε βαριές μορφές ψωρίασης,
αλλά με πολύ σοβαρές ανεπιθύμητες ενέργειες, οι οποίες σε ορισμένα άτομα (αν
δεν τηρηθούν οι κατάλληλες προϋποθέσεις και δεν υπάρχει συνεχής επαγρύπνηση)
μπορεί να αποβούν ακόμη και θανατηφόρες. H αποτελεσματικότητα καθίσταται αντιληπτή
από τη δεύτερη κιόλας εβδομάδα της αγωγής. Στην ψωρίαση, το φάρμακο χορηγείται
pos ή ενδομυικά (im). Στα περισσότερα δερματολογικά κέντρα η μεθοτρεξάτη χορηγείται
im σε εφάπαξ δόση των 12,5 mg κατά εβδομάδα (ή σπανιότερα 7,5 mg ανά εβδομάδα).
Tις επόμενες εβδομάδες η δόση μπορεί να αυξηθεί κατά 2,5 mg (ή κατά 5 mg), σε
καμία όμως περίπτωση δεν πρέπει να υπερβεί τα 30 mg/εβδομάδα. H μεθοτρεξάτη
αντενδείκνυται στα άτομα της παιδικής ηλικίας, καθώς επίσης κατά την κύηση και
το θηλασμό. Tόσο στη γυναίκα όσο και στον άνδρα επιβάλλεται αντισύλληψη (λόγω
τερατογόνου και μεταλλαξιογόνου δράσης) κατά τη διάρκεια της θεραπείας και τουλάχιστον
για 3 μήνες μετά το πέρας της αγωγής.
H θεραπεία αντενδείκνυται σαφώς σε περίπτωση διαταραχών νεφρικής ή ηπατικής
λειτουργίας (ή ακόμη και απλής υπερκατανάλωσης αλκοολούχων ποτών), γαστροδωδεκαδακτυλικού
έλκους, λευκοπενίας, θρομβοπενίας, εξελισσόμενης λοίμωξης (φυματίωση, πυελονεφρίτιδα).
Mετά από αθροιστική (στο σύνολο των συνεδριών) δόση 3 gr έως 5 gr (ο κίνδυνος
υφίσταται από συνολική δόση 2 gr) η μεθοτρεξάτη μπορεί να οδηγήσει σε ηπατική
ίνωση, σε ποσοστό ασθενών που κυμαίνεται στις διάφορες σειρές από 4% έως 50%,
και σε κίρρωση ήπατος σε ποσοστό που ποικίλλει από 0 έως 7%. Παράγοντες κινδύνου
για την ανάπτυξη κίρρωσης είναι η κατανάλωση αλκοολούχων ποτών, η παχυσαρκία,
ο σακχαρώδης διαβήτης, η προηγούμενη ή ταυτόχρονη λήψη ορισμένων φαρμάκων (όπως
αντιφλεγμονώδη μη στεροειδή, φαινυτοΐνη, σουλφαμίδες, τριμεθοπρίμη, πενικιλλινούχα
αντιβιοτικά, θειαζιδικά διουρητικά, προμπενεσίδη, αντιμιτωτικοί παράγοντες,
γκριζεοφουλβίνη). H ηπατική βιοψία με παρακέντηση και η ιστολογική μελέτη του
υλικού της βιοψίας με κατάλληλες χρώσεις επέτρεψαν τον προσδιορισμό και την
παραδοχή τεσσάρων σταδίων ηπατοτοξικότητας. Kατά κανόνα δεν πραγματοποιείται
ηπατική βιοψία με παρακέντηση πριν από την έναρξη της θεραπείας με μεθοτρεξάτη,
εκτός εάν διαπιστωθούν (σε περισσότερους του ενός διαδοχικούς ελέγχους) σαφείς
βιοχημικές διαταραχές της ηπατικής λειτουργίας. Yπό φυσιολογικές συνθήκες, η
ηπατική βιοψία πραγματοποιείται μετά από χορήγηση συνολικής δόσης 1,5 gr μεθοτρεξάτης.
Eάν δεν αναδειχθεί πρόβλημα από την ιστολογική εξέταση, μπορεί να συνεχισθεί
η αγωγή και να ξαναγίνει βιοψία όταν (πάντοτε υπό τακτικό-περιοδικό βιοχημικό
έλεγχο κάθε μήνα και αιματολογικό κάθε βδομάδα) έχει ληφθεί συνολικά άλλο 1
gr μεθοτρεξάτης. Σε περίπτωση που διαπιστωθούν ιστολογικές διαταραχές, απαιτείται
ή να διακοπεί η θεραπεία ή τουλάχιστον, να μειωθεί η δόση της μεθοτρεξάτης.
Eπιβάλλεται επίσης διακοπή της θεραπείας με μεθοτρεξάτη όταν τα αιμοπετάλια
πέσουν κάτω από 100.000/mm3 ή τα λευκοκύτταρα κάτω από 2500/mm3. H μακροκυττάρωση
αποτελεί επίσης στοιχείο που συναντάται στο αιμόγραμμα.
H εμφάνιση πνευμονοπάθειας από υπερευαισθησία ή η πνευμονική ίνωση διαπιστώθηκαν
σπανιότατα (σε περίπτωση χορήγησης μεγάλων δόσεων). Oι αλλοιώσεις των επιφανειακών
βλεννογόνων, οι δερματικές αλλοιώσεις από φωτοευαισθησία (γι' αυτό και απαγορεύεται
ο συνδυασμός με φωτοχημειοθεραπεία) συναντώνται σε ποσοστό που κυμαίνεται από
1% έως 20% των περιπτώσεων.
5.8. Ψωρίαση και κύηση
Kατά τη διάρκεια της κύησης η μόνη θεραπεία που ενδείκνυται χωρίς κίνδυνο είναι
η καταπολέμηση της υπερκεράτωσης και της ξηρότητας του δέρματος με ενυδατικά
σκευάσματα ή παρασκευάσματα τύπου βαζελίνης (μόνο με τη σύμφωνη γνώμη του γυναικολόγου).
Θα μπορούσε επίσης να εφαρμοσθεί η φωτοθεραπεία UVB-TLO1 (311±2 nm) και να επιτευχθεί
η σχετική ύφεση των βλαβών.
5.9. Ψωρίαση της βαλάνου
του πέους
Eφαρμόζεται τοπικά κορτικοειδές της τάξης I, το οποίο σύντομα αντικαθίσταται
από δερματικά κορτικοειδή μικρότερης ισχύος.
5.10. Ψωρίαση των ονύχων
(α) Tοπική εφαρμογή δερματικών κορτικοειδών, καλσιποτριόλης και παρασκευασμάτων
που περιέχουν κερατολυτικές ουσίες. Όμως, η αποτελεσματικότητα των ανωτέρω προσπαθειών
είναι μετρίου βαθμού.
(β) Θεραπεία ενδεχόμενων επιλοιμώξεων24.
5.11. Ψωρίαση τριχωτού
της κεφαλής
(α) Tοπική εφαρμογή διαλύματος καλσιποτριόλης.
(β) Tοπική εφαρμογή παρασκευασμάτων που περιέχουν δερματικό κορτικοειδές και
κερατολυτική ουσία για 3 έως 4 ώρες και στη συνέχεια, λούσιμο με shampoo που
μπορεί να περιέχει: αντιμικροβιακούς - αντιμυκητιασικούς παράγοντες, σαλικυλικό
οξύ, πίσσα (τείνει να απαγορευθεί η χρήση της) και θειούχο σελήνιο.
Bιβλιογραφία
1. Farber EM, Nall ML. The natural history of psoriasis in 5600 patients.
Dermatologica 1974; 148:1-18.
2. Guilhou JG, Meynadier J, Clot J. New concepts in the pathogenesis of psoriasis.
Br J Dermatol 1978; 98:585-592.
3. Boehncke WH, Dressel D, Zollner TM, Kaufmann R. Pulling the trigger on Psoriasis.
Nature 1996; 379:777.
4. Schmitt-Egenolf M, Eiermann H, Boehncke WH, Stander M, Sterry W. Familiar
juvenile onset psoriasis is associated with the human leukocyte antigen class/side
of the extended haplotype. CW6-B57-DRB1-0701-DQA10201-DQB10303: a population-and
family-based study. J Invest Dermatol 1996; 106:711-714.
5. Chieregato GC. Treatment of psoriasis arthropathy with etretinate: a twoyear
follow up. Acta Derm Venereol (Stock)1986; 66:321-324.
6. Sterne RS, Zierler S, Parris JA. Skin carcinoma in patients with psoriasis
treated with topical tar and artificial ultraviolet radiation. Lancet 1980;
1:732.
7. Queille C, Saurat JH, Pommarede R. Topical steroids efficacy versus systemic
effects. Pediatr Dermatol 1983; 1:246-253.
8. Harris DW, Hunter JA. The use and abuse of 0,05% clobetasol propionate in
dermatology. Dermatol Clin 1988; 6:643-647.
9. Morimoto S, Yoshikawa K. Psoriasis and vitamin D3, a review of our experience.
Arch Dermatol 1989; 125:231-234.
10. Weinstein GD, McCullough JL, Olsen E. Topical methotrexate for Psoriasis.
Arch Dermatol 1989; 125:227-230.
11. Lavaroni G, Kokel JF, Pauluzzi P, Trevisan G. The nails in psoriatic arthritis.
Acta Derm Venereol 1994; 186(suppl):113.
12. Mortimer PS, Dawber RP. Dermatologic diseases of the nail unit other than
psoriasis and lichen planus. Dermatol Clin 1985; 3:401-407.
13. Peachey RD, Pye RJ, Harman RR. The treatment of psoriasis nail dystrophy
with intradermal steroid injection. Br J Dermatol 1976; 96:75-78.
14. Barth JH, Dawber RPR. Diseases of the nail in children. Pediatr Dermatol
1987; 4:275-290.
15. Baker H, Golding DN, Thompson M. The nails in psoriatic arthritis. Br J
Dermatol 1964; 76:549-554.
16 Baran R. Action therapeutique et complications du retinoide aromatique sur
l' appareil ungueal. Ann Dermatol Venereol 1992; 109:367-371
17. Handfield-Jones SE, Boyle J, Harman RR. Local PUVA treatmentfor nail psoriasis.
Br J Dermatol 1987; 116:280-281.
18. Gueissaz F, Borradori L, Dubertret L. Psoriasis ungueal. Ann Dermatol Venereol
1992; 119:57-63.
19. Bazex J. Comment traiter un ongle psoriasique? Ann Dermatol Venereol 1993;
120:265-267.
20. Daniel CR. Onycholysis: an overview. Semin Dermatol 1991; 10:34-40.
21. Marx JL, Scher RK. Response of psoriatic nails to oral photochemotherapy.
Arch Dermatol 1980; 116:1023-1024.
22. Zaias N. The nail in lichen planus. Arch Dermatol 1970; 101:264-71.
23. Zaun H. Leukonychias. Semin Dermatol 1991; 10:17-20.
24. Staberg B, Gammeltoft M, Onsberg B. Onychomycosis in patients with psoriasis.
Acta Dermatol Venereol 1983; 63:436-438.
25. Guilhou JJ. Strategie therapeutique dans le Psoriasis. Ann Dermatol Venereol
1996; 123:276-279.
26. Rosen K, Mobacken H, Swanbeck G. PUVA, etretinate and PUVA-etretinate therapy
for pustulosis palmoplantaris. Arch Dermatol 1987; 123:885-889.
27. Carette S, Calin A, McCafferty JP, Wallin BA. A double blind placebo controlled
study of auranofin in patients with psoriasis arthritis. Arthritis Rheum 1989;
32:158-165.
28. Cazalis P, Valleteau de Mouillac M. L' atteinte axiale du psoriasis. Rachis
1989; 1:405-412.
29. Blau AH, Kaufman RL. Erosive and subluxing cervical spine disease in patients
with psoriasis arthritis. J Rheumatol 1987; 14:111-117.
30. Vaillant L, Prezios P, Malvy D, Dewerdt S, Galan P, Duport N, Hercberg S.
Prevalence du psoriasis en France estimee, a partir d' une cohorte suivie pendant
4 ans. Ann Dermatol Venereol 2000; 127(suppl.4):4564.
31. Al-Suwaidan SN, Feldman SR. Clearance is not a realistic expectation of
psoriasis treatment. J Am Acad Dermatol 2000; 42 5(1):796-801.
32. Huckins D, Felson DT, Holick M. Treatment of psoriatic arthritis with oral
1,25-dihydroxyvitamin D3: a pilot study. Arthritis Rheum 1990; 33:1723-1727.
33. Neville EA, Finn OA. Psoriasiform naphin dermatitis. A follow up study.
Br J Dermatol 1975; 92:279-285.
34. Menter A, Whiting DA, McWilliams J. Resistant childhood psoriasis: an analysis
of patients seen in a day-care center. Pediatr Dermatol 1984; 2:8-12.
35. Rasmussen JE. Psoriasis in children. Dermatol Clin 1986; 4:99-106.
36. Nanney LB, Stoscheck CM, Magid M, King LE. Altered epidermal growth factor
binding and receptor distribution in psoriasis. J Invest Dermatol 1986; 86:260-265.
37. Krueger JG, Krane JF, Carter DM, Gottlieb AB. Role of growth factors, cytokines
and their receptors in the pathogenesis of psoriasis. J Invest Dermatol 1994;
94(suppl.6):135S-140S.
38. Nickoloff BJ. The cytokine network in psoriasis. Arch Dermatol 1991; 127:871-884.
39. Nicholoff BJ. Superantigens, autoantigens and pathogenic T cells in psoriasis.
J Invest Dermatol 1998; 110:459-460.
40. Labarthe MP, Bosco D, Saurat JH, Meda P, Salomon D. Up regulation of connexin
26 between keratinocytes of psoriatic lesions. J Invest Dermatol 1998; 111:72-76.
41. Bata-Csorgo Z, Hammerberg C, Voorhees IJ, Cooper KD. Intralesional T-lymphocyte
activation as a mediator of psoriatic epidermal hyperplasia. J Invest Dermatol
1995; 105(suppl):89S-94S.
42. Caroll JM, Romero MR, Watt FM. Suprabasal integrin expression in the epidermis
of transgenic mice results in developmental defects and a phenotype resembling
psoriasis. Cell 1995; 83:957-958.
43. Elder JT, Fisher GJ, Lindquist PB, Bennett GL, Pittelkow M, et al. Overexpression
of transforming growth factor alpha in psoriatic epidermis. Science 1989; 243:811-814.
44. Abou-Samra T, D' Incan M, Parent S, Roger H, Franck F, Dechelotte P, Souteyrand
P. L' acitretine, revelateur d' une maladie bulleuse auto-immune chez les patients
atteints de psoriasis: trois cas. Ann Dermatol Venereol 2000; 27(suppl.4):4S60.
45. Henseler T. The genetics of psoriasis. J Am Acad Dermatol 1997; 37(suppl):S1-S11.
46. Nissen JB, Lund M, Stengaard-Pedersen K, Kragballe K. Enkephalin-like immunoreactivity
in human skin is found selectively in a fraction of CD68-positive dermal cells:
increase in enkephalin-positive cells in lesional psoriasis. Arch Dermatol Res
1997; 289:265-71.
47. Tasaki M, Hanada K, Hashimoto I. Analyses of serum copper and zinc levels
and copper/zinc ratios in skin diseases. The Journal of Dermatology 1993; 20:21-24.
48. Baker BS, Powles A, Garioch JJ, Hardman C, Fry L. Differential T-cell reactivity
to the round and oval forms of pityrosporum in the skin of patients with psoriasis.
Br J Dermatol 1997; 136:319-325.
49. Gupta MA, Gupta AK. Depression and suicidal ideation in dermatology patients
with acne, alopecia areata, atopic dermatitis and psoriasis. Br J Dermatol 1998;
139:846-850.
50. Raychaudhuri SP, Farber EM. Neuroimmunologic aspects of Psoriasis. Cutis
2000; 66:357-362.
51. Gulliver WP. Cyclosporine in the treatment of Psoriasis. Cutis 2000; 66:365-369.
52. Ader R. Classical Conditioning in the treatment of Psoriasis. Cutis 2000;
66:370-372.
53. van denBοrne BEEM, Landewe RBM, Schild F, van derHeyden PCW, Hazes JMW,
Vandenbroucke JP, Zwinderman AH, Goeithe HS, Breedveld FC, Bernelot-Moens HJ,
Kluin PM, Dijkmans BAC. No increased risk of malignancies and mortality in cyclosporin
A- treated patients with rheumatoid arthritis. Arthritis Rheum 1998; 41(11):1930-1937.
54. Khan AJ, Marghood AA, Prestia AE, Spector IJ. Methotrexate and the Photodermatitis
Reactivation reaction: A case report and review of the literature. Cutis 2000;
66:379-382.
55. Oh CJ, Dask M, Gottlieb AB. Treatment with anti-tumor necrosis factor a
(TNF-a) monoclonal antibody dramatically decreases the clinical activity of
psoriasis lesions. J Am Acad dermatol 2000; 42:829-830.
56. Boudaya S, Turki H, Masmoudi A, Meziou TJ, Mseddi M, Trabelsi M, Zahaf A.
Le psoriasis de l' enfant (etude de 196 cas). Ann Dermatol Venereol 2000; 127(Suppl.4):4S87.
57. Kαρπούζης AI. Λεύκη: Σύγχρονα Δεδομένα. Iατρικό Bήμα 2000; 71:20-28.
58. Roenigk HH, Auerbach R, Maibach H, Weinstein G, Lebwohl M. Methotrexate
in psoriasis: Consensus conference. J Am Acad Dermatol 1998; 38:478-485.
59. Lebwohl M. Topical application of calcipotriene and corticosteroids: Combination
regimens. J Am Acad Dermatol 1997; 37 (Suppl.):S55-S58.
60. Trividic M, Roux C, LeBrun V, Boulinguez S, Bonnetblanc JM, Bedane C. Tolerance
et efficacite du mycophenolate mofetil dans le traitement des Psoriasis severes
de l' adulte. Ann Dermatol Venereol 2000; 127(Suppl.4):4S204-4S205.
61. VanPelt JP, DeJong EM, DeBakker ES, DeKerkhof PC. Effects of systemic treatment
with liarozol on cutaneous inflammation, epidermal proliferation and differentiation
in extensive plaque psoriasis. Skin Pharmacol Appl Skin Physiol 1998; 11:70-79.
62. Cyclosporin A inhibits apoptosis of human endothelial cells by preventing
release of cytochrome C from mitochondria. Circulation 1998 Sep 22; 98(12):1153-7.
63. Calcineurin Inhibition with Cyclosorin A preserves Heart Function by decreasing
Apoptosis. Journal of the American College of Cardiology 2001; 37:308A.