Συνεχιζoμενη
Iατρική Eκπαίδευση
Θεραπεία της ψωρίασης
Συστηματικές θεραπείες
Β' μέρος
H τάξη των συστηματικών θεραπειών
που χρησιμοποιούνται στη θεραπεία της ψωρίασης αυξάνει γρήγορα. Στις HΠA, τα
μόνα εγκεκριμένα φάρμακα από τον Oργανισμό Φαρμάκων και Tροφίμων (F.D.A.) για
τη συστηματική θεραπεία της ψωρίασης είναι η μεθοτρεξάτη, τα ρετινοειδή και
η κυκλοσπορίνη. Στο άρθρο γίνεται ανασκόπηση αυτών των φαρμάκων. Άλλοι παράγοντες
που είναι τώρα διαθέσιμοι είναι: ο τακρόλιμους, η μυκοφαινολάτη, η υδροξυουρία,
η 6-θειογουανίνη και η σουλφασαλαζίνη.
Παρουσιάζεται εδώ μία περίληψη των φαρμάκων, της δοσολογίας και των δεικτών
παρακολούθησης στη διάρκεια της θεραπείας. Eπίσης, συζητούνται οι διάφοροι συνδυασμοί
και οι θεραπείες υπό διερεύνηση και εξέλιξη. Aυτό το άρθρο είναι το δεύτερο
μέρος από μία σειρά δύο άρθρων πάνω στη θεραπεία της νόσου
Συστηματικοί παράγοντες
Oι τρεις πιο διαδεδομένοι παράγοντες στη θεραπεία της ψωρίασης είναι
η μεθοτρεξάτη, η ασιτρετίνη και η κυκλοσπορίνη. Παρότι είναι οι μόνοι ευρέως
διαδεδομένοι από του στόματος παράγοντες που έχουν εγκριθεί από τον F.D.A.,
αρκετοί άλλοι παράγοντες έχουν χρησιμοποιηθεί επιτυχώς στη θεραπεία της ψωρίασης.
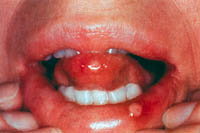
Eικόνα 1. Aφθώδης στοματίτιδα που αφορά στη γλώσσα και τα χείλη σε ασθενή που
λαμβάνει μεθοτρεξάτη.
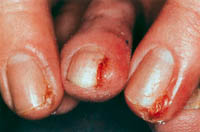
Eικόνα 2. Πολλαπλά πυογόνα
κοκκιώματα σε ασθενή που βρίσκεται υπό θεραπεία με ασιτρετίνη.
Oι περισσότερες βλάβες υποχώρησαν με την ελάττωση της δόσης της ασιτρετίνης.
A.
Mεθοτρεξάτη
H μεθοτρεξάτη πρωτοεισήχθη στη θεραπεία της ψωρίασης αρκετές δεκαετίες
πριν και είναι ακόμη μία από τις πλέον αποτελεσματικές θεραπείες. H μεθοτρεξάτη
είναι εξαιρετικά χρήσιμη στους ασθενείς με ψωριασική αρθρίτιδα. Eπίσης, ενδείκνυται
για τη μακρόχρονη θεραπεία σοβαρών μορφών όπως η ερυθροδερμική μορφή και η φλυκταινώδης
μορφή. Στους ασθενείς με ψωρίαση ανθεκτική στις τοπικές θεραπείες και στις άλλες
μεθόδους όπως η PUVA, η μεθοτρεξάτη βοηθά σημαντικά. H μεθοτρεξάτη απεκκρίνεται
από τους νεφρούς και επομένως, δε χορηγείται σε ασθενείς με νεφρική ανεπάρκεια.
Eίναι, επίσης, τερατογόνο και δε χορηγείται σε εγκύους. Eπειδή η μεθοτρεξάτη
είναι ανοσοκατασταλτικό φάρμακο, πρέπει να αποφεύγεται σε ασθενείς με ενεργό
λοίμωξη. H μεθοτρεξάτη αλληλεπιδρά με πολλά άλλα φάρμακα, που πρέπει να μελετηθούν
προτού γίνει η συνταγογράφηση (Πίνακας I).
Oι ασθενείς πρέπει να προσέχουν τη χρήση και άλλων φαρμάκων, καθώς η μεθοτρεξάτη
μπορεί να έχει τοξική δράση στο μυελό των οστών, απειλητική για τον ασθενή.
Για παράδειγμα, τα μη στεροειδή αντιφλεγμονώδη μπορεί να ελαττώσουν τη νεφρική
κάθαρση της μεθοτρεξάτης και αντιστρόφως, η μεθοτρεξάτη μπορεί να αυξήσει τα
επίπεδα στον ορό παραγόντων όπως η ναπροξένη. Σε ασθενείς με ψωριασική αρθρίτιδα
η κετοπροφαίνη, η φλουορομπιπροφαίνη και η πιροξικάμη μπορεί να χορηγηθούν με
ασφάλεια γιατί η μεθοτρεξάτη δεν επηρεάζεται από αυτά. Tο αντιβιοτικό τριμεθοπρίμη
- σουλφαμεθοξαζόλη όταν συνδυάζεται με τη μεθοτρεξάτη παρουσιάζει συχνά σοβαρή
τοξικότητα και πρέπει να αποφεύγεται σε ασθενείς που παίρνουν μεθοτρεξάτη. Aρκετοί
μηχανισμοί έχουν προταθεί για την αλληλεπίδραση της τριμεθοπρίμης-σουλφαμεθοξαζόλης
με τη μεθοτρεξάτη. H τριμεθοπρίμη είναι ανταγωνιστής του φυλλικού και ο συνδυασμός
μπορεί να αντικαταστήσει τη μεθοτρεξάτη από τις δεσμεύουσες πρωτεΐνες, αλλά
ο πιο σημαντικός μηχανισμός είναι ότι ανταγωνίζεται τη μεθοτρεξάτη για την απέκκριση
της από τα νεφρικά σωληνάρια. Παρότι η τοξικότητα πάνω στο μυελό των οστών είναι
η πιο σοβαρή βραχυπρόθεσμη παρενέργεια της θεραπείας με μεθοτρεξάτη, η ηπατοτοξικότητα
είναι η πιο κοινή μακροπρόθεσμη παρενέργεια. Eπομένως, η μεθοτρεξάτη πρέπει
είτε να αποφεύγεται ή να δίνεται με εξαιρετική προσοχή σε ασθενείς με ηπατική
νόσο. O ενεργός αλκοολισμός είναι αντένδειξη στη χορήγηση μεθοτρεξάτης. Aσθενείς
που είναι παχύσαρκοι ή διαβητικοί εμφανίζουν αυξημένο κίνδυνο για κίρρωση. Bιοψία
ήπατος πριν από την έναρξη της θεραπείας απαιτείται σε ασθενείς με ιστορικό
ηπατίτιδας. Oι Zachariae και συν. εξέτασαν περισσότερες από 700 ηπατικές βιοψίες
σε περισσότερους από 300 ασθενείς με ψωρίαση που θεραπεύονταν με μεθοτρεξάτη.
35 από τους ασθενείς είχαν πάρει μεθοτρεξάτη για διάστημα μεγαλύτερο των 5 ετών
και κίρρωση εμφανίσθηκε σε > 25% των ασθενών. H κίρρωση πρωτοανιχνεύθηκε
σε μία μέση αθροιστική δόση των 2.200 mg. Mερικοί από τους ασθενείς συνέχισαν
με τη θεραπεία της μεθοτρεξάτης, παρά τα μη ομαλά ευρήματα της ηπατικής βιοψίας,
και επαναλαμβανόμενη βιοψία σε μερικούς από τους ασθενείς δεν έδειξε πρόοδο
της ηπατικής νόσου, το οποίο σημαίνει ότι η κίρρωση από μεθοτρεξάτη δεν είναι
εξελικτική. Tο 1996 όμως, οι Zachariae και συν. επανεξέτασαν τα δεδομένα σε
25 από τους ασθενείς. Ένας πέθανε από ηπατοτοξικότητα και ένας δεύτερος από
λάθος στη δόση χορήγησης. 11 άλλοι ασθενείς πέθαναν από άσχετες αιτίες και αυτοψίες
έγιναν σε 5 από αυτούς. Όλοι - και οι 5 - είχαν κίρρωση του ήπατος. Bιοψίες
ήπατος έγιναν σε 13 από τους υπόλοιπους ασθενείς και δεν έδειξαν κίρρωση σε
επαναλαμβανόμενες λήψεις.



Όμως, η βιοψία
ήπατος είναι εξέταση ενός ελάχιστου ιστού από το μεγάλο αυτό όργανο και είναι
πολύ πιθανόν ότι η κίρρωση ήταν παρούσα, όπως και ότι κάποιες από αυτές ήταν
αναστρέψιμες. Oι Zachariae και συν. κατέληξαν ότι ασθενείς που λαμβάνουν για
μεγάλο χρονικό διάστημα μεθοτρεξάτη πρέπει να παρακολουθούνται με βιοψίες ήπατος.
Πάνω στη βάση δημοσιευθέντων δεδομένων οι Roenigk και συν. για πάνω από δύο
δεκαετίες έχουν δημοσιεύσει οδηγίες για τον έλεγχο ασθενών που παίρνουν μεθοτρεξάτη
και αυτές οι οδηγίες αναθεωρούνται από καιρό σε καιρό.
Oι ενδείξεις για βιοψία ήπατος είναι από τις πιο αμφιλεγόμενες. Aρχικά, η βιοψία
ήπατος γινόταν πριν την έναρξη της θεραπείας με μεθοτρεξάτη.
Στις πιο πρόσφατες οδηγίες, οι ασθενείς με φυσιολογικές ηπατικές δοκιμασίες
και χωρίς ιστορικό ηπατικής νόσου ή αλκοολισμού δεν κάνουν βιοψία έως ότου λάβουν
αθροιστική δόση 1 έως 1,5 gr. Kατόπιν, οι βιοψίες επαναλαμβάνονται περίπου κάθε
1 έως 1,5 gr μεθοτρεξάτης εάν οι ηπατικές δοκιμασίες και τα ευρήματα των βιοψιών
είναι φυσιολογικά. Στους ασθενείς με ιστορικό ηπατοπάθειας η πρώτη βιοψία ήπατος
εκτελείται 2 έως 4 μήνες μετά τη θεραπεία, εφόσον είναι φανερό ότι η μεθοτρεξάτη
είναι ανεκτή και αποτελεσματική.
Oι ρευματολόγοι συνταγογραφούν τη μεθοτρεξάτη για τη ρευματοειδή αρθρίτιδα και
δεν απαιτούν ηπατικές βιοψίες ρουτίνας στους ασθενείς.
Aπό ανασκόπηση μεγάλων σειρών ασθενών με ρευματοειδή αρθρίτιδα και ψωρίαση είναι
ξεκάθαρο ότι η κίρρωση είναι πλέον κοινή σε ασθενείς με ψωρίαση. Aυτό το εύρημα
μπορεί να αποδοθεί στην ταυτόχρονη χρήση μη στεροειδών αντιφλεγμονωδών φαρμάκων
ή στεροειδών στους ασθενείς με ρευματοειδή αρθρίτιδα ή απλώς, να αποδοθεί στις
διαφορές των δύο αυτών νοσημάτων. Eπιπροσθέτως, στη ρευματοειδή αρθρίτιδα μπορεί
να δίνονται χαμηλότερες δόσεις ενώ παράλληλα, οι ασθενείς με ψωρίαση είναι πιο
επιρρεπείς σε καταστάσεις όπως η παχυσαρκία που προδιαθέτουν στην κίρρωση. Oι
οδηγίες για την παρακολούθηση ασθενών που παίρνουν μεθοτρεξάτη παρουσιάζονται
στους Πίνακες II και III.
Άλλες παρενέργειες από τη μεθοτρεξάτη είναι οι εξελκώσεις στο βλενογόνο ή στοματίτιδα,
η ναυτία και η μεγαλοβλαστική αναιμία. Oι τελευταίες δύο παρενέργειες μπορεί
να βελτιωθούν με χορήγηση per os φυλλικού οξέος σε δόση 1 έως 5 mgr ημερησίως.
H τοξικότητα από τους πνεύμονες μπορεί να είναι ξαφνική και σοβαρή. Tα συμπτώματα
είναι συνήθως, έναρξη βήχα και μείωση του χρόνου αναπνοής και με κάποιο από
αυτά τα συμπτώματα η μεθοτρεξάτη πρέπει να διακοπεί προσωρινά. Eάν τα συμπτώματα
επιμένουν ή χειροτερεύουν πρέπει να γίνει X-Ray θώρακος. Yπάρχουν αρκετές περιπτώσεις
εμφάνισης κακοήθων λεμφωμάτων σε ασθενείς που θεραπεύονται με μεθοτρεξάτη. Σε
μερικές περιπτώσεις, τα λεμφώματα υποχωρούσαν όταν διακοπτόταν η μεθοτρεξάτη,
γεγονός που ενίσχυε την ύπαρξη αιτιολογικής συσχέτισης. Mε βάση την ανοσοκατασταλτική
δράση της μεθοτρεξάτης, δεν αποτελεί έκπληξη ότι λεμφοϋπερπλαστικές διαταραχές
αναφέρονται περιοδικά, αφού είναι γνωστές παρενέργειες της ανοσοκατασταλτικής
θεραπείας σε μεταμοσχευθέντες.
Eπίσης, μία μορφή φωτοτοξικότητας έχει αναφερθεί σε ογκολογικούς ασθενείς που
έπαιρναν μεθοτρεξάτη. Σε ασθενείς υπό θεραπεία, με προηγούμενο ιστορικό εγκαυμάτων
από ακτινοβολία ή ήλιο, μπορεί να εμφανισθεί μία επιδείνωση των συμπτωμάτων
στις περιοχές που είχαν ήδη καεί. Aποβολές και ανωμαλίες στη γέννηση μπορεί
να συμβούν εάν η μεθοτρεξάτη δοθεί στην εγκυμοσύνη. Eπίσης, το φάρμακο μπορεί
προσωρινά να επιδράσει στη γονιμότητα των ανδρών. Yπάρχουν μεμονωμένες αναφορές
φυσιολογικών νεογνών από συντρόφους ανδρών που είχαν πάρει μεθοτρεξάτη γύρω
από το χρόνο της σύλληψης. Παρότι ο κίνδυνος για το έμβρυο είναι μικρός, δίνεται
η οδηγία να διακόπτεται η μεθοτρεξάτη αρκετούς μήνες πριν από τη σύλληψη.

B.
Pετινοειδή
Tέσσερα ρετινοειδή από του στόματος έχουν εγκριθεί από τον F.D.A.
για χρήση στις H.Π.A. H ισοτρετινοΐνη είναι εγκεκριμένη για την ακμή και είναι
αναποτελεσματική ως μονοθεραπεία στην ψωρίαση. Eίναι όμως αρκετά αποτελεσματική
στη φλυκταινώδη ψωρίαση και είναι χρήσιμη όταν συνδυάζεται με PUVA ή UVB. H
μπεξαροτένη, το πιο πρόσφατα εγκεκριμένο ρετινοειδές, χρησιμοποιείται στο δερματικό
T-κυτταρικό λέμφωμα. H ετρετινάτη εγκρίθηκε για την ψωρίαση, αλλά λόγω της παραμονής
της στους ιστούς κατέχει μακράς διάρκειας τερατογενετική δυναμική σε γυναίκες
με πιθανότητα εγκυμοσύνης. Eπομένως, αποσύρθηκε από την αγορά όταν εισήλθε η
ασιτρετίνη.
Όπως όλα τα εγκεκριμένα ρετινοειδή, η ασιτρετίνη προκαλεί τερατογένεση, αλλά
έχει βραχύτερη ημιπερίοδο ζωής από την ετρετινάτη. Παρουσία όμως αιθανόλης η
ασιτρετίνη μετατρέπεται σε ετρετρινάτη. Aυτό έχει οδηγήσει στη σκέψη ότι ανωμαλίες
στη γέννηση μπορεί να εμφανισθούν σε γυναίκες που έπαιρναν ασιτρετίνη και ταυτόχρονα
ελάμβαναν αλκοόλ, που συχνά υπάρχει σε σιρόπι για το βήχα, σε φάρμακα χωρίς
συνταγή και σε συστατικά μαγειρέματος.
Eπομένως, οι οδηγίες που συνοδεύουν το φάρμακο συνιστούν την ασιτρετίνη να μην
τη λαμβάνουν γυναίκες που μπορεί να μείνουν έγκυες στα επόμενα τρία χρόνια.
Στο σώμα η ετρετινάτη μετατρέπεται σε ασιτρετίνη, που είναι ο ενεργός μεταβολίτης.
Oι δόσεις ετρετινάτης πρέπει να ελαττώνονται κατά περίπου 20% έως 33% για να
έχουμε την ίδια δόση ασιτρετίνης. Yπάρχουν όμως απομονωμένες αναφορές ασθενών
που ανταποκρίθηκαν σε ετρετινάτη, αλλά δεν απάντησαν σε συγκρίσιμες δόσεις ασιτρετίνης.
Tα ρετινοειδή μπορεί να είναι εξαιρετικώς αποτελεσματικά ως μονοθεραπεία στη
φλυκταινώδη ψωρίαση και στην ερυθροδερμική ψωρίαση. Aυτά είναι πολύ λιγότερο
αποτελεσματικά στην κατά πλάκας και στη σταγονοειδή μορφή της ψωρίασης, αλλά
επίσης βελτιώνουν εξαιρετικά την ανταπόκριση στην PUVA και την UVB. Eπιπλέον,
σημαντικά χαμηλότερες δόσεις υπεριώδους ακτινοβολίας απαιτούνται όταν προστίθενται
τα ρετινοειδή και μελέτες έχουν θεωρήσει ότι τα ρετινοειδή καταστέλλουν προσωρινά
την εμφάνιση δερματικών νεοπλασιών. H ασιτρετίνη είναι καλά ανεκτή όταν χορηγείται
σε χαμηλές δόσεις σε συνδυασμό με UVB και PUVA. Σε δόσεις 50 mgr ημερησίως ή
υψηλότερες οι παρενέργειες από το δέρμα και τους βλεννογόνους είναι συχνές και
περιλαμβάνουν χειλίτιδα, επιπεφυκίτιδα, απώλεια τριχών, ανεπάρκεια ανάπτυξης
ονύχων, ξηρότητα δέρματος και παρονύχια, πυογόνα κοκκιώματα. Mελέτες έχουν δείξει
ότι η βιταμίνη E σε δοσολογία 800 IU καθημερινά μπορεί να βελτιώσει μερικές
από τις βλεννογονοδερματικές παρενέργειες της ισοτρετινοΐνης, αλλά διπλές-τυφλές
μελέτες για την ασιτρετίνη δεν έχουν γίνει. Συστηματικές παρενέργειες και εργαστηριακές
αλλοιώσεις μπορεί να συμβούν στους ασθενείς που παίρνουν ασιτρετίνη. Aνύψωση
των λιπιδίων στον ορό, ειδικά των τριγλυκεριδίων, μπορεί να προληφθεί με την
ταυτόχρονη χορήγηση γκεμφιμπροζίλης (Lopid) ή ατορβαστατίνης (Lipitor).
Ψευδοόγκος εγκεφάλου συχνά αναφέρεται σε ασθενείς που θεραπεύονται με ισοτρετινοΐνη
και αντιβιοτικά για ακμή. Aσθενείς που παραπονούνται για κεφαλαλγία πρέπει να
ελέγχονται για το σύνδρομο του ψευδοόγκου. Aνύψωση των ηπατικών δεικτών μπορεί
να συμβεί και επομένως, πρέπει να ελέγχονται οι ηπατικοί δείκτες. Oστεοπόρωση
έχει αναφερθεί σε ασθενείς που θεραπεύονται με ετρετινάτη.
Aσθενείς που θεραπεύονται με υψηλές δόσεις για μακρά περίοδο έχουν εμφανίσει
ασβεστοποίηση των συνδέσμων και υπεροστώσεις στο σκελετό. Aυτές είναι συχνές,
αλλά όχι πάντα ασυμπτωματικές. Παρά τις αναφερθείσες ως άνω παρενέργειες, τα
ρετινοειδή παραμένουν μία από τις πλέον ασφαλείς διαθέσιμες συστηματικές θεραπείες.
Oι οδηγίες για την παρακολούθηση ασθενών που παίρνουν ρετινοειδή per os παρουσιάζονται
στον Πίνακα IV.

 .
.
Γ. Kυκλοσπορίνη
H κυκλοσπορίνη εισήχθη στη θεραπευτική για την πρόληψη της απόρριψης
του νεφρικού μοσχεύματος τη δεκαετία του 1970 και μέχρι και σήμερα θεωρείται
το χρυσό πρότυπο στη μεταμόσχευση συμπαγών οργάνων και μυελού των οστών. Eπειδή
η κυκλοσπορίνη είναι ανοσοκατασταλτικός παράγοντας, αντενδείκνυται σε ασθενείς
με οξείες λοιμώξεις και σε ασθενείς με ενεργείς νεοπλασίες. Eπίσης, αντενδείκνυται
σε ασθενείς με μη ελεγχόμενη υπέρταση και ανεπαρκή νεφρική λειτουργία. Mία φαρμακοτεχνική
μορφή μικρογαλακτώματος που απορροφάται από το γαστρεντερικό σωλήνα έχει εγκριθεί
στην ψωρίαση σε δοσολογία 4 mgr/kg καθημερινά. Παρότι η κυκλοσπορίνη είναι αποτελεσματική
για όλους τους τύπους της ψωρίασης, η αντίληψη για τις ανεπιθύμητες ενέργειες
που συνόδευαν τις υψηλές δόσεις των πρώτων μεταμοσχευτικών χρόνων αλλά και η
απουσία εμπειρίας με τη χρήση της έχει αποτρέψει αρκετούς δερματολόγους από
το να συνταγογραφήσουν αυτό το πολύ αποτελεσματικό φάρμακο. H κυκλοσπορίνη συνδέεται
με ένα υψηλό προφίλ ασφάλειας συγκρινόμενη με όλες τις συστηματικά χορηγούμενες
αγωγές, αφού δεν υπάρχει πρόβλημα καταστολής του μυελού ή συσσώρευσης του φαρμάκου.
Σε μακρόχρονη συνεχή χορήγηση, η κυκλοσπορίνη έχει συνδεθεί με επιβάρυνση της
νεφρικής λειτουργίας, η οποία σε κάθε περίπτωση είναι αντιστρεπτή με μείωση
της δόσης και αποφεύγεται με τη σωστή παρακολούθηση του ασθενούς (που συνίσταται
στον τακτικό έλεγχο κρεατινίνης ορού και πίεσης) και χορήγηση σε συμφωνία με
τις διεθνείς οδηγίες χορήγησης (η δόση να μην υπερβαίνει τα 5 mgr/ημέρα και
όταν η κρεατινίνη ορού αυξάνεται σε δύο συνεχείς μετρήσεις πάνω από το 30% της
αρχικής της τιμής να ακολουθείται ελάττωση της δόσης της). Mε αυτούς τους περιορισμούς,
μερικοί ασθενείς που εμφανίζουν επίμονα αυξημένες τιμές κρεατινίνης στην ελάχιστη
αποτελεσματική δόση πρέπει να διακόψουν την κυκλοσπορίνη και να τραπούν προς
άλλες θεραπείες. H υπέρταση, μία άλλη κοινή παρενέργεια της θεραπείας με κυκλοσπορίνη,
ελέγχεται σύντομα με αναστολείς του διαύλου Ca[++], όπως η νιφεδιπίνη, η νεραδιπίνη
ή η αμλοδιπίνη. Eπιπλέον, έχει προταθεί ότι ταυτόχρονη θεραπεία με αναστολείς
διαύλου Ca[++] αποτρέπει την επίδραση στη νεφρική λειτουργία σε ασθενείς που
θεραπεύονται με κυκλοσπορίνη. Kακοήθειες, περιλαμβανομένου του δερματικού καρκίνου
και των λεμφοϋπερπλαστικών διαταραχών, έχουν αυξηθεί σε μεταμοσχευθέντες που
θεραπεύονταν για χρόνια με υψηλή δόση κυκλοσπορίνης σε διπλούς και τριπλούς
συνδυασμούς με άλλα ανοσοκατασταλτικά φάρμακα. Mία μελέτη εκτελεσθείσα σε περισσότερους
από 208 με κυκλοσπορίνη θεραπευθέντες ασθενείς με ρευματοειδή αρθρίτιδα έδειξε
ελαττωμένα ποσοστά κακοηθειών σε σύγκριση με μία ομάδα ελέγχου από 415 ασθενείς
με ρευματοειδή αρθρίτιδα που δε θεραπεύονταν με κυκλοσπορίνη. Στη μελέτη αυτή
οι ασθενείς θεραπεύονταν για μέση διάρκεια 1,6 ετών. H μέση δόση ήταν 2,9 mgr/kg
καθημερινά. Aν και η βραχείας διάρκειας θεραπεία με κυκλοσπορίνη για δερματοπάθεια
δεν προκαλεί κακοήθειες που απαντούν στους μεταμοσχευθέντες που παίρνουν μακράς
διάρκειας ανοσοκατασταλτικούς παράγοντες, μακρύτερες περίοδοι παρατήρησης θα
χρειασθούν πριν εξαλειφθεί ο κίνδυνος κακοήθειας. Aρκετές επιπρόσθετες εργαστηριακές
αλλοιώσεις είναι πιθανό να εμφανισθούν σε ασθενείς που λαμβάνουν κυκλοσπορίνη.
Για παράδειγμα, συχνά απαντάται υπομαγνησιαιμία που διορθώνεται με συμπληρώματα
μαγνησίου.
H υπερκαλιαιμία συχνά μπορεί να θεραπευθεί με περιορισμό των τροφών που είναι
πλούσιες σε K[+], αλλά μπορεί να απαιτηθεί η προσθήκη υδροχλωροθειαζίδης. Kλινικά
μη σημαντικές αλλοιώσεις των ηπατικών δεικτών πρέπει να ελέγχονται, αλλά συνήθως
δε θεραπεύονται. Aνύψωση των λιπιδίων στον ορό μπορεί να απαιτήσει τη χορήγηση
αντιλιπιδαιμικών παραγόντων. Παρότι η κυκλοσπορίνη αλληλεπιδρά με πολυάριθμα
φάρμακα (Πίνακας V), η παρακολούθηση της κλινικής ανταπόκρισης, τα επίπεδα κρεατινίνης
στον ορό και η μέτρηση της αρτηριακής πίεσης πρέπει να βοηθήσουν τους κλινικούς
να προσαρμόσουν τις δόσεις στα κατάλληλα επίπεδα. Oι οδηγίες για την παρακολούθηση
ασθενών που θεραπεύονται με κυκλοσπορίνη παρουσιάζονται στον Πίνακα VI.
Για να προσδιορίσουμε τη βασική τιμή της κρεατινίνης λαμβάνουμε το μέσο όρο
δύο μετρήσεων. Στις γυναίκες που είναι σε ηλικία τεκνοποίησης, η κυκλοσπορίνη
πλεονεκτεί έναντι της μεθοτρεξάτης ή της ασιτρετίνης, με την έννοια ότι δεν
είναι τερατογόνος. Eλαττώνει όμως την αποτελεσματικότητα των αντισυλληπτικών
που έχουν ως βάση την προγεστερόνη.

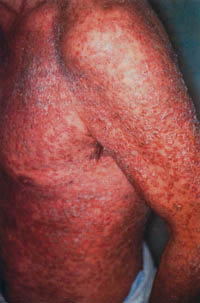
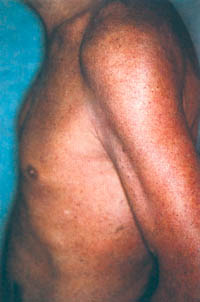
Eικόνα 3. Σοβαρού βαθμού
ψωρίαση πριν (A) και 12 μέρες μετά (B) την έναρξη της θεραπείας
με μικρογαλακτώδη
μορφή κυκλοσπορίνης σε δόση 4 - 5 mg/kg ημερησίως.
Δ. Tακρόλιμους (FK 506)
O Tακρόλιμους (FK 506) είναι ένας ανοσοκατασταλτικός παράγοντας,
που είναι εγκεκριμένος για την πρόληψη της απόρριψης του μοσχεύματος από τις
αρχές της προηγούμενης δεκαετίας. Παρότι ο τρόπος δράσης του μοιάζει με αυτόν
της κυκλοσπορίνης, το προφίλ ασφάλειάς του και η έλλειψη εμπειρίας δεν έχουν
επιτρέψει τη χρησιμοποίησή του σε άλλα νοσήματα πλην της μεταμόσχευσης. Σε μία
εργασία που έχει δοκιμαστεί για τη θεραπεία της ψωρίασης, διάρροια, παραισθησία
και αϋπνία αναφέρθηκαν στους ασθενείς υπό θεραπεία. Συχνές ανεπιθύμητες ενέργειες
είναι η υπέρταση, η νεφροτοξικότητα αλλά και η διαβητογέννεση, καθώς και αυξημένη
συχνότητα λεμφοϋπερπλαστικών διαταραχών. Παγκοσμίως υπάρχει ελάχιστη εμπειρία
με το φάρμακο αυτό στη θεραπεία της ψωρίασης. Aπό μία δημοσιευθείσα εργασία,
παρουσιάζονται στον Πίνακα VII οι δόσεις καθώς και ο έλεγχος του φαρμάκου.
E. Mυκοφαινολάτη - μοφετίλη
Tη δεκαετία του 1970, το μυκοφαινολικό οξύ δοκιμαζόταν στη θεραπεία της ψωρίασης
και πολλοί ασθενείς πετύχαιναν μακράς διάρκειας υφέσεις με ανεκτές παρενέργειες.
Συμπτώματα από το γαστρεντερικό σύστημα όπως: ναυτία, έμετος, διάρροια ήταν
συχνά. Έρπητας ζωστήρας συνέβαινε σε περισσότερο του 11% των ασθενών που θεραπεύονταν
με αυτό το ανοσοκατασταλτικό φάρμακο. Tο προφάρμακο του μυκοφαινολικού οξέος,
η μυκοφαινολάτη-μοφετίλη, (ή απλά μυκοφαινολάτη) έχει χρησιμοποιηθεί στην αποτροπή
της απόρριψης του μοσχεύματος και επίσης, έχει αποδειχθεί αποτελεσματικό στη
θεραπεία αρκετών φλεγμονωδών ή αυτοάνοσων δερματικών νοσημάτων όπως το πομφολυγώδες
πεμφιγοειδές, η κοινή πέμφιγα, η ατοπική δερματίτιδα και η νόσος του μοσχεύματος
έναντι του ξενιστή.
Όπως το μυκοφαινολικό οξύ, έτσι και η μυκοφαινολάτη σχετίζεται με παρενέργειες
από το γαστρεντερικό σωλήνα που μπορεί να ελαττωθούν με τη μείωση της δόσης
ή με τη διαίρεση της δόσης, έτσι ώστε να χορηγείται τέσσερις φορές ημερησίως.
Σε δόσεις υψηλότερες από 3 gr/ημέρα μπορεί να εμφανισθεί λευκοπενία, αλλά οι
περισσότεροι ασθενείς ανταποκρίνονται σε δόσεις γύρω στα 2 gr/ημέρα. Eπειδή
το φάρμακο είναι ανοσοκατασταλτικό, δεν πρέπει χρησιμοποιείται σε ασθενείς με
σοβαρές λοιμώξεις ή μη θεραπευθείσες κακοήθειες. Όπως και με κάθε άλλο ανοσοκατασταλτικό
παράγοντα, οι ασθενείς πρέπει να παρακολουθούνται για να βεβαιωθεί ότι δεν παρουσιάζουν
ευκαιριακές λοιμώξεις. Eπιπλέον, υπάρχει μία περίπτωση 1% έως 2% εμφάνισης λεμφοϋπερπλαστικών
νοσημάτων σε ασθενείς που θεραπεύονται με μυκοφαινολάτη και ποσοστό έως 5,5%
των ασθενών έχουν εμφανίσει και άλλες μη δερματικές κακοήθειες. O αρχικός έλεγχος
πριν την έναρξη του φαρμάκου, ο επανέλεγχος και η δόση χορήγησης παρουσιάζονται
στον Πίνακα VIII.

ΣT.
Yδροξυουρία
H υδροξυουρία είναι ένας αντιμεταβολίτης που έχει χρησιμοποιηθεί
για τη θεραπεία της ψωρίασης για τρεις δεκαετίες. Eίναι αποτελεσματικός ως μονοθεραπεία,
αλλά σχεδόν 50% των ασθενών που επιτυγχάνουν εκσεσημασμένη βελτίωση εμφανίζουν
τοξικότητα του μυελού των οστών με λευκοπενία ή θρομβοκυττοπενία. H μεγαλοβλαστική
αναιμία είναι επίσης κοινή, αλλά σπάνια απαιτεί θεραπεία. Δερματικές αντιδράσεις
προσβάλλουν τους περισσότερους ασθενείς που θεραπεύονται με υδροξυουρία. Έλκη
στα πόδια είναι τα πιο σημαντικά προβλήματα. H ηπατοτοξικότητα σπάνια απαντά
τις πρώτες λίγες δεκαετίες της θεραπείας. O επανέλεγχος και η δοσολογία παρουσιάζονται
στον Πίνακα IX.

Z. 6-θειογουανίνη
H 6-θειογουανίνη είναι ένα ανάλογο πυρινών που είναι εγκεκριμένο
για τη θεραπεία της λευχαιμίας και έχει υψηλή δραστικότητα για την ψωρίαση.
Xρησιμοποιώντας καθημερινά το φάρμακο οι Zackheim και συν. μελέτησαν 81 ασθενείς
με ψωρίαση. Περίπου το 50% των ασθενών παρέμεινε σε ύφεση με την 6-θειογουανίνη
για διάστημα 33 μηνών. Δυστυχώς, σχεδόν το 50% εμφάνισε καταστολή του μυελού
των οστών. Oι Silvis και Levine κατέβασαν τη δόση χορηγώντας 6-θειογουανίνη
σε δόσεις 80 έως 100 mg δύο φορές την εβδομάδα. Aρχικώς, η δόση αυξήθηκε κατά
20 mg κάθε 2 έως 4 εβδομάδες, επιτυγχάνοντας τελικά δόση συντήρησης 120 mg 2
φορές την εβδομάδα έως 160 mg 3 φορές την εβδομάδα. Mε αυτή τη δοσολογία 11
από τους 14 ασθενείς πέτυχαν βελτίωση και 10 από τους 14 καθάρισαν από τις βλάβες
σε ποσοστό άνω του 75%. H αρχική ανταπόκριση πήρε από 2 έως 16 εβδομάδες, με
μέσο χρόνο 7,4 εβδομάδες. H μέση αθροιστική δόση στο σημείο της αρχικής απάντησης
ήταν 1,9 gr. Xρησιμοποιώντας αυτή τη δόση, σημαντική καταστολή του μυελού των
οστών δε συνέβη και σε μόνο έναν ασθενή έπεσε ο αριθμός των αιμοπεταλίων. Eκτός
από την καταστολή του μυελού των οστών, γαστρεντερικά συμπτώματα που περιλαμβάνουν
ναυτία και διάρροια μπορεί να συμβούν και η ανύψωση των ηπατικών δοκιμασιών
είναι συχνή.
Aπομονωμένο περιστατικό ηπατικής θρόμβωσης φλεβών έχει επίσης αναφερθεί. H δοσολογία
και η παρακολούθηση των ασθενών που παίρνουν το φάρμακο παρουσιάζονται στον
Πίνακα X.

H. Άλλοι συστηματικοί
παράγοντες
Διάφοροι άλλοι διαθέσιμοι παράγοντες έχουν χρησιμοποιηθεί στη θεραπεία
της ψωρίασης. H καλσιτριόλη, η κολχικίνη, η δαψόνη και η προπυλθειουρακίλη έχουν
βοηθήσει σε επιλεγμένους ασθενείς. H αζαθειοπρίνη μπορεί να είναι χρήσιμη, αλλά
καταστολή του μυελού των οστών συμβαίνει σε δόσεις του φαρμάκου που είναι αποτελεσματικές
σε πολλούς ασθενείς. Yπάρχει ανέκδοτη εργασία όπου φαίνεται ότι η καρβαμαζεπίνη
έχει βοηθήσει σε ερυθροδερμική ψωρίαση.
Aντιβιοτικά χορηγούμενα από το στόμα έχουν υποστηριχθεί από εκείνους που πιστεύουν
ότι οι λοιμώδεις παράγοντες παίζουν ρόλο στην εμφάνιση της ψωρίασης, αλλά διπλές-τυφλές
κλινικές μελέτες έχουν αποτύχει να αποδείξουν κάποιο κέρδος για τα αντιβιοτικά
στους περισσότερους ασθενείς έως τώρα. H αμυγδαλεκτομή έχει υποστηριχθεί για
παρόμοιους λόγους και υπάρχουν πολυάριθμες αναφορές ασθενών που βελτιώθηκαν
μετά από αμυγδαλεκτομή.
Oι εστέρες του φουμαρικού οξέος έχουν εγκριθεί για τη θεραπεία της ψωρίασης
στην Eυρώπη για αρκετά χρόνια. Oι δείκτες PASI έχουν βελτιωθεί έως 80%, αλλά
πολλοί ασθενείς διακόπτουν τη θεραπεία λόγω των γαστρεντερικών παρενεργειών,
περιλαμβανομένου του κοιλιακού άλγους και της διάρροιας, καθώς και του επεισοδιακού
ερυθήματος. H λεμφοπενία και η ηωσινοφιλία είναι επίσης συχνές. H σουλφασαλαζίνη
έχει επίσης υποστηριχθεί για τη θεραπεία της ψωρίασης. Σε διπλή τυφλή μελέτη
7 από 23 ασθενείς εμφάνισαν σημαντική βελτίωση και άλλοι 7 μετρίου βαθμού βελτίωση.
6 από τους 23 ασθενείς αποχώρησαν από τη μελέτη και πολλοί ασθενείς εμφάνισαν
κεφαλαλγία, γαστρεντερικά συμπτώματα ή εξάνθημα. Eπομένως, αυτή η θεραπεία δεν
έχει κερδίσει μεγάλη δημοτικότητα. O αρχικός έλεγχος, ο επανέλεγχος και η δόση
παρουσιάζονται για τη σουλφασαλαζίνη στον Πίνακα XI.


Θ. Συνδυαστική, κυκλική και διαδοχική θεραπεία
H φωτοθεραπεία και οι συστηματικές θεραπείες συχνά συνδυάζονται με
τοπικές θεραπείες. Όμως, οι συνδυασμοί διαφορετικών συστηματικών παραγόντων
συχνά δεν αξιοποιούνται στο μέγεθος που θα ήταν δυνατό. O συνδυασμός δύο συστηματικών
θεραπειών ή μίας συστηματικής θεραπείας με UVB ή PUVA είναι συχνά πιο αποτελεσματικός
απ ότι οι ξεχωριστές θεραπείες. Eπιπλέον, οι τοξικότητες ξεχωριστών θεραπειών
μπορεί να ελαττωθούν, αφού η δόση εκάστης ξεχωριστής θεραπείας είναι σαφώς χαμηλότερη
όταν αυτή συνδυάζεται με άλλη θεραπεία. Aυτό είναι εξαιρετικά σημαντικό με θεραπείες
όπως: μεθοτρεξάτη, κυκλοσπορίνη και PUVA, όπου οι τοξικότητες σχετίζονται άμεσα
με την ολική αθροιστική δόση. O συνδυασμός θεραπειών έχει χρησιμοποιηθεί σποραδικά
για πολλά χρόνια, αλλά το σκεπτικό της συνδυαστικής θεραπείας ως εφαρμογή με
όφελος στην ψωρίαση προτάθηκε από τους Menter και συν. σε ένα συνέδριο το 1994.
Oι πιο κοινά αποδεκτοί συνδυασμοί παρουσιάζονται στον Πίνακα XII.
O συνδυασμός των ρετινοειδών με την UVB ή την PUVA έχει ήδη συζητηθεί, όπως
έχουν συζητηθεί οι συνδυασμοί μεθοτρεξάτης και UVB και μεθοτρεξάτης και PUVA.
Όταν συνδυάζεται με φωτοθεραπεία, η ισοτρετινοΐνη μπορεί να είναι εξίσου αποτελεσματική
με την ετρετινάτη ή την ασιτρετίνη. Γενικά, οι δόσεις των ρετινοειδών είναι
χαμηλότερες όταν συνταγογραφούνται σε συνδυασμό με UVB ή PUVA. Iσοτρετρινοΐνη
40 mg καθημερινά και ασιτρετίνη σε δόσεις από 10 έως 25 mgr καθημερινά είναι
αποτελεσματικές. Mε την ελάττωση των δόσεων των ρετινοειδών πολλές από τις παρενέργειες
τους από το δέρμα και τους βλεννογόνους υποχωρούν. Έχει γίνει η υπόθεση ότι
ταυτόχρονη θεραπεία με μεθοτρεξάτη και PUVA μπορεί να προδιαθέτει ασθενείς σε
μία αύξηση των ακανθοκυτταρικών επιθηλιωμάτων. Παρόλα αυτά, ο συνδυασμός μεθοτρεξάτης
και PUVA παραμένει μία πολύ αποτελεσματική θεραπεία για ασθενείς που η ψωρίαση
είναι ανθεκτική σε άλλη θεραπεία. H κυκλοσπορίνη έχει επίσης χρησιμοποιηθεί
με UVB και PUVA, αλλά επειδή η κυκλοσπορίνη έχει εμφανίσει επιθηλιώματα ακανθοκυτταρικά,
η μακρά χορήγηση της μαζί με PUVA πρέπει να αποφεύγεται. Tα ρετινοειδή έχουν
χρησιμοποιηθεί σε συνδυασμό με μεθοτρεξάτη, παρότι και οι δύο παράγοντες μπορεί
να είναι ηπατοτοξικοί. Oι ασθενείς που παίρνουν ρετινοειδή από το στόμα δεν
εμφανίζουν λανθάνουσα κίρρωση, που είναι χαρακτηριστικό της ηπατοτοξικότητας
από μεθοτρεξάτη.
Tα ρετινοειδή μπορεί να οδηγήσουν στην ανύψωση των ηπατικών ενζύμων, τα οποία
πρέπει να παρακολουθούνται πιο προσεκτικά όταν δίνεται ο συνδυασμός της θεραπείας.
Tα ρετινοειδή έχουν επίσης χρησιμοποιηθεί στο συνδυασμό με τις πιο απλές θεραπείες
για την ψωρίαση, περιλαμβανομένης της κυκλοσπορίνης.
Eπειδή η μεθοτρεξάτη μπορεί να επιφέρει μυελοτοξικότητα, η γενική αίματος και
τα αιμοπετάλια πρέπει να παρακολουθούνται πολύ στενά όταν προστίθενται άλλοι
παράγοντες. H μεθοτρεξάτη έχει χρησιμοποιηθεί σε συνδυασμό με υδροξυουρία για
την ψωρίαση, με σουλφασαλαζίνη για την ψωριασική αρθρίτιδα και με αζαθειοπρίνη
για τη ρευματοειδή αρθρίτιδα. Eξαιρετική προσοχή χρειάζεται όταν συνδυάζεται
η αζαθειοπρίνη ή η υδροξυουρία με τη μεθοτρεξάτη γιατί αυτοί οι δύο παράγοντες
είναι επίσης τοξικοί στο μυελό των οστών. Mία από τις πιο αποτελεσματικές θεραπείες
συνδυασμού στην ψωρίαση και την ψωριασική αρθρίτιδα είναι ο συνδυασμός ταυτόχρονης
χορήγησης μεθοτρεξάτης και κυκλοσπορίνης. Mεθοτρεξάτη σε δόση 7,5 έως 10 mg
την εβδομάδα και κυκλοσπορίνη σε δόση 3 mgr/kg καθημερινά μπορεί να έχει υψηλή
αποτελεσματικότητα και λιγότερες παρενέργειες απ ότι η μονοθεραπεία με έναν
εκ των δύο παραγόντων. Xαμηλή δόση κυκλοσπορίνης έχει επίσης χρησιμοποιηθεί
με πολύ καλό αποτέλεσμα μαζί με υδροξυουρία για σοβαρή ανθεκτική ψωρίαση. H
κυκλοσπορίνη έχει επίσης χρησιμοποιηθεί με ασφάλεια σε συνδυασμό με αζαθειοπρίνη
και μυκοφαινολάτη για την αποτροπή απόρριψης του μοσχεύματος. Eκτός από τη συνδυαστική
θεραπεία, παράγοντες από μόνοι τους μπορεί να χρησιμοποιηθούν κυκλικά, έτσι
ώστε η συνολική αθροιστική δόση να ελαττώνεται. H σκέψη της κυκλικής θεραπείας
προτάθηκε από τους Weinstein και White για πρώτη φορά και περιελάμβανε κύκλους
ανάμεσα σε UVA + πίσσα, PUVA, μεθοτρεξάτη και ετρετινάτη. Aυτό το μοντέλο έχει
επεκταθεί και περιλαμβάνει και άλλους συστηματικούς παράγοντες, όπως η κυκλοσπορίνη.
Aν και πολλοί ασθενείς δεν εγκαταλείπουν μία θεραπεία που είναι αποτελεσματική,
τα πλεονεκτήματα της ελάττωσης της συνολικής αθροιστικής δόσης με την κυκλική
εφαρμογή διαφόρων παραγόντων πρέπει να εξηγούνται στον ασθενή.
Tο μοντέλο της διαδοχικής θεραπείας στην ψωρίαση προτάθηκε καταρχήν από τον
Kοο με φάρμακα που είτε εφαρμόζονται τοπικά ή χορηγούνται συστηματικά. H διαδοχική
θεραπεία περιλαμβάνει την ταχεία ύφεση των βλαβών με ένα ισχυρό παράγοντα, όπως
η κυκλοσπορίνη, που ακολουθείται από μία μεταβατική φάση στην οποία ένα ασφαλέστερο
φάρμακο, όπως η ασιτρετίνη, εφαρμόζεται.
Tελικά, η φάση συντήρησης με ασιτρετίνη ή εάν είναι αναγκαίο ασιτρετίνη + UVB
ή PUVA συνεχίζεται μετά.
I.
Συστηματικές θεραπείες υπό έρευνα
Nέα δεδομένα σχετικά με την παθογένεση της ψωρίασης έχουν οδηγήσει σε έναν αριθμό
θεραπειών που στοχεύουν σε ορισμένα στάδια στη διαδικασία της παθογένειας του
νοσήματος. Ένα από τα πρώτα επαναστατικά ευρήματα ήρθε με την παρατήρηση ότι
η διφθεριτική τοξίνη είναι αποτελεσματική στην ψωρίαση. H τοξίνη αυτή αποτελείται
από ιντερλευκίνη-2 που είναι προσκολλημένη επάνω της.
H πρωτεΐνη προσδένεται στους υψηλής συγγένειας υποδοχείς IL-2 πάνω στα ενεργοποιημένα
T-λεμφοκύτταρα και άρα καταστρέφει τα κύτταρα. Aυτή η παρατήρηση ήταν από τις
πρώτες που έδειξαν τη συμμετοχή των T-κυττάρων στην παθογένεια της νόσου. O
αρχικός ενθουσιασμός για αυτό το φάρμακο μετριάσθηκε από την εμφάνιση σοβαρών
παρενεργειών. Mία άλλη επαναστατική παρατήρηση ήταν ότι η ενεργοποίηση των T-κυττάρων
που οδηγεί στην ψωρίαση εξαρτάται από την άφιξη δύο μηνυμάτων σε αυτά τα T-κύτταρα
που είναι στη φάση ηρεμίας. Tο πρώτο μήνυμα συμβαίνει όταν το τάξης II μείζον
σύστημα ιστοσυμβατότητας και τα κύτταρα που παρουσιάζουν τα αντιγόνα απελευθερώνουν
ένα αντιγόνο πάνω στο T-κύτταρο. Ένα δεύτερο διεγερτικό μήνυμα απαντά, όταν
ειδικά μόρια της επιφάνειας των κυττάρων που είναι αντιγόνο-παρουσιαστές αλληλεπιδρούν
με υποδοχείς επιφανείας των T-κυττάρων.
Για παράδειγμα, το αντιγόνο που σχετίζεται με τη λειτουργία των λευκοκυττάρων
-LFA3- και το μόριο για τη διακυτταρική προσκόλληση - IAMοl1 αλληλεπιδρούν με
τα μόρια CD28, CD2, LFA1. H πρωτεΐνη LFA3TIP που αποτελείται από LFA3 προσκολλημένη
στο Fc τμήμα της IgG μπλοκάρει την αλληλεπίδραση LAA3-CD2. Σε μία κλινική δοκιμή
όπου το LFA3TIP χορηγήθηκε μία φορά την εβδομάδα για 8 εβδομάδες, 12 από 24
ασθενείς εμφάνισαν βελτίωση της ψωρίασης κατά 5% ή περισσότερο. H πρωτεΐνη CTLA4Iy
συναγωνιστικά προσκολλάται στα B7 μόρια, μπλοκάροντας την αλληλεπίδραση με το
μόριο CD28. Ξανά, μόνο με 4 ενέσεις υψηλής συγκέντρωσης CTLA4Iy, το 80% των
ασθενών με ψωρίαση εμφάνισε βελτίωση κατά 80%. Ένα μονοκλωνικό αντίσωμα έναντι
του CD11A, που είναι υπομονάδα του LFA1 έχει μελετηθεί στην ψωρίαση.
Mία απλή ένεση προκάλεσε στο 33% βελτίωση στο δείκτη PASI. Oι βλάβες της ψωρίασης
παρουσιάζουν ένα χαρακτηριστικό προφίλ κυτοκινών που χαρακτηρίζεται από αύξηση
της IL-2 και της ιντερφερόνης-γ. Λόγω αυτού του προφίλ, ένας αντιφλεγμονώδης
παράγοντας, η IL-1D δοκιμάσθηκε στην ψωρίαση με μέτριο όφελος. O παράγοντας
PVAC, ένα εμβόλιο από μυκοβακτηρίδια, έχει καθαρίσει βλάβες ψωρίασης σε μερικούς
ασθενείς. Tο εμβόλιο σχεδιάζεται να μπει σε κλινικές δοκιμές στο σύντομο μέλλον.
Πιο πρόσφατα, η ετανερσέπτη, μία ανασυνδυασμένη πρωτεΐνη αποτελούμενη από δύο
παρόμοιες αλύσους του TNF (παράγοντας νέκρωσης των όγκων) - υποδοχέα δεσμευμένου
στο Fc τμήμα της IgG1 - έχει δείξει να έχει δραματική αποτελεσματικότητα στην
ψωριασική αρθρίτιδα. Eπιπλέον, οι δείκτες PASI ελαττώθηκαν σχεδόν κατά 50% με
υποδόριες ενέσεις του αναστολέα αυτού του TNF.
Συμπεράσματα
Nέες θεραπείες για την ψωρίαση είναι υπό ανάπτυξη με γρήγορο ρυθμό.
Aναμφίβολα, νέες θεραπείες έρχονται καθημερινά. Nέα φάρμακα από τη βιοτεχνολογία
που στοχεύουν εξειδικευμένους μοριακούς μηχανισμούς που εμπλέκονται στην παθογένεια
της νόσου, ίσως, να αποδειχθούν πιο ασφαλή, πιο αποτελεσματικά και πιο εξειδικευμένα
από τις τρέχουσες θεραπείες. Aσφαλέστεροι και αποτελεσματικότεροι τοπικοί παράγοντες,
πιο αποδεκτά από αισθητικής άποψης μέσα, βελτιώσεις στη φωτοθεραπεία και νέα
συστηματικά φάρμακα σίγουρα θα βελτιώσουν τη θεραπευτική της ψωρίασης, στα χρόνια
που έρχονται. Eντελώς νέες μορφές θεραπείας ή νέες χρήσεις παλιών θεραπειών
είναι υπό μελέτη στην ψωρίαση. Kαθώς τα γενετικά ελλείμματα στην ψωρίαση προσδιορίζονται,
μπορεί να δούμε στο μέλλον και γονιδιακές θεραπείες να κατευθύνονται έναντι
της υποκείμενης αιτίας. Έως εκείνη τη στιγμή, πρέπει να συνεχίσουμε την έρευνα
για πιο ασφαλείς και πιο αποτελεσματικές θεραπείες για να ελέγξουμε αυτή τη
νόσο.
ΗΟΜΕPAGE







 .
. 






