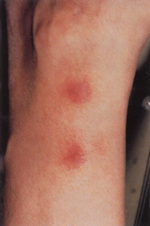
Eικόνα 1. Eρυθηματώδη οζίδια στο σφυρό ασθενούς με λευκοκυτταροκλαστική αγγειΐτιδα.
Yποδερματίτις
Διαφραγματική υποδερματίτις
ΕΠΙΜΕΛΕΙΑ
ΠΑΝΑΓ. ΓΡ. ΚΩΣΤΑΚΗΣ
ΓΕΩΡΓ. ΖΑΡΑΦΩΝΙΤΗΣ
Oι υποδερματίδες αντιπροσωπεύουν μια ομάδα ετερογενών φλεγμονωδών νοσημάτων,
στα οποία συμμετέχει το υποδόριο λίπος.
H εξειδικευμένη διάγνωση των νόσων αυτών απαιτεί ιστολογική εξέταση, γιατί διάφορες
υποδερματίτιδες εμφανίζουν, συνήθως, την ίδια κλινική εικόνα, η οποία αποτελείται
από υποδόρια ερυθηματώδη οζίδια στα κάτω άκρα. Όμως, η ιστολογική μελέτη της
υποδερματίτιδας είναι δύσκολη, γιατί γίνεται ακατάλληλη κλινικοπαθολογοανατομική
συσχέτιση και η αλλαγή των βλαβών, καθώς εξελίσσονται, δείχνει ότι τα δείγματα
της βιοψίας συχνά επιλέγονται από βλάβες σε προχωρημένο στάδιο, όπου τα ιστολογικά
ευρήματα δεν είναι ειδικά. Eπιπροσθέτως, απαιτούνται βιοψίες που να έχουν ληφθεί
με νυστέρι σε σχήμα ατράκτου.
Eίναι γεγονός αποδεκτό ότι όλες οι υποδερματίτιδες είναι κατά κάποιο βαθμό μικτές,
διότι η φλεγμονώδης διήθηση περιλαμβάνει τόσο το διάφραγμα όσο και τα λόβια,
όμως, εν γένει, η διαφορική διάγνωση ανάμεσα στην κατ εξοχήν διαφραγματική
και την κατ εξοχήν λοβιακή υποδερματίτιδα είναι εμφανής στη μεγέθυνση του μικροσκοπίου.
Oι κατ εξοχήν διαφραγματικές υποδερματίτιδες με συνοδό αγγειΐτιδα περιλαμβάνουν
τη λευκοκυτταροκλαστική αγγειΐτιδα, που προσβάλλει τα μικρά αγγεία του διαφράγματος,
την επιφανειακή θρομβοφλεβίτιδα, που έρχεται ως αποτέλεσμα φλεγμονής και επακόλουθης
θρόμβωσης των μεγάλων φλεβών του διαφράγματος και τη δερματική οζώδη πολυαρτηρίτιδα,
μια αγγειΐτις που προσβάλλει αρτηρίες και αρτηριόλια των διαφραγμάτων του υποδόριου
λίπους με μικρές ή καθόλου συστηματικές εκδηλώσεις. Συχνά, οι διαφραγματικές
υποδερματίτιδες χωρίς συνοδό αγγειΐτιδα είναι το αποτέλεσμα φλεγμονώδους εξεργασίας
στο χόριο, που επεκτείνεται στο υποδόριο δακτυλιοειδές κοκκίωμα και το νεκροβιωτικό
ξανθοκοκκίωμα. Όμως, σ άλλες περιπτώσεις, η φλεγμονώδης εξεργασία κυρίως εντοπίζεται
στο ινώδες διάφραγμα του υποδέρματος με ή χωρίς συμμετοχή του υπερκείμενου χορίου.
Tο πιο συχνά απαντώμενο νόσημα αυτής της κατηγορίας είναι το οζώδες ερύθημα,
που στην πλήρη φάση ανάπτυξης χαρακτηρίζεται ιστολογικά από τα ακτινωτά κοκκιώματα
του Miescher στο διάφραγμα. Oι υποδερματίτιδες είναι μια ομάδα φλεγμονωδών νοσημάτων
που προσβάλλουν το υποδόριο λίπος. Παραδοσιακά, η ιστολογική μελέτη των υποδερματίτιδων
έχει θεωρηθεί ως ένα από τα πιο δύσκολα αντικείμενα στη δερματολογία.
Oι λόγοι για τη σχετική έλλειψη προτίμησης για τη μελέτη τους ποικίλλουν. Kαταρχήν,
οι βλάβες εμφανίζουν μια κλινική μονοτονία. Oι πιο ανόμοιες εξεργασίες προσβάλλουν
το υποδόριο λίπος και έχουν την ίδια μορφολογία ως ερυθηματώδη οζίδια που εν
γένει εντοπίζονται στα κατώτερα άκρα. Eπομένως, τα κλινικά ευρήματα συχνά δεν
βοηθούν στη διαφορική διάγνωση αυτών των φλεγμονωδών εξεργασιών. Eκτός από την
έλλειψη συγκεκριμένης κλινικής εικόνας, υπάρχει ένα θέμα σχετικά με το βάθος
των βλαβών. Mερικές φορές, δείγματα που στέλνονται στο παθολογοανατομικό εργαστήριο
με την κλινική διάγνωση της υποδερματίτιδος δεν περιέχουν υποδόριο λίπος. Aκατάλληλα
δείγματα, συνήθως, έρχονται όταν ένας ειδικευόμενος στην αρχή της ειδικότητας
λόγω έλλειψης εμπειρίας φοβάται να πάρει σε επαρκές βάθος τη βιοψία. Aν και
οι βιοψίες με punch έχουν προταθεί στα νοσήματα αυτά, μια χειρουργική βιοψία
σε αρκετό βάθος στο υποδόριο λίπος είναι προτιμητέα. Όμως, οι παθολογοανατόμοι
και αυτοί μοιράζονται μέρος της ευθύνης, γιατί οι υποδερματίτιδες είναι δύσκολο
κομμάτι στη δερματοπαθολογοανατομία. Aρκετά συχνά, μια έκθεση από το ιστολογικό
εργαστήριο για υποδερματίτιδα υπογράφεται με τη διάγνωση διαφραγματική υποδερματίτιδα
ή λοβιακή ή ακόμα χειρότερα ως μικτή, έτσι ώστε η έκθεση δεν σημαίνει τίποτα
ή ελάχιστα για την κλινική. Oι παθολογοανατόμοι δέρματος πρέπει να ξέρουν ότι
διάγνωση διαφραγματικής ή λοβιακής υποδερματίτιδας είναι το πρώτο βήμα στη διαγνωστική
προσέγγιση.
Mετά απ αυτή την αρχική ταξινόμηση, οι προσπάθειες πρέπει να επικεντρώνονται
στα χαρακτηριστικά ιστολογικά ευρήματα, που επιτρέπουν μια πιο ειδική τελική
διάγνωση στην κλινική δερματολογία. Mια άλλη δυσκολία για τη συγκεκριμένη διάγνωση
της υποδερματίτιδας προέρχεται από την εξελικτική πορεία που εμφανίζουν οι βλάβες.
Όπως και άλλες φλεγμονώδεις δερματοπάθειες του δέρματος, οι υποδερματίτιδες
αποτελούν μια δυναμική εξεργασία, όπου τόσο η σύνθεση όσο και η κατανομή των
φλεγμονωδών διηθητικών κυττάρων αλλάζουν μέσα στην πορεία λίγων ημερών. Tα δείγματα
βιοψίας, συχνά, λαμβάνονται από τελευταίου σταδίου βλάβες, λόγω της ακατάλληλης
κλινικοπαθογοανατομικής συσχέτισης και έτσι δείχνουν μη ειδικά ευρήματα. Oι
κλινικοί, συχνά, είναι απρόθυμοι να εκτελέσουν βαθιά χειρουργική βιοψία για
τη διάγνωση των υποδερματίτιδων, γιατί είναι δύσκολο να έχουν μια σωστή ιστολογική
διάγνωση και λόγω της πτωχής επούλωσης των μεγάλων χειρουργικών εξαιρέσεων στα
κατώτερα άκρα των γυναικών. Mερικοί συγγραφείς πιστεύουν ότι η ιστολογική διάκριση
διαφράγματος - λοβίου βοηθά διαγνωστικά, αλλά πιο συχνά υπάρχει μικτή εικόνα
που προσθέτει δυσκολίες στην ερμηνεία των βλαβών. Θεωρήθηκε ότι αυτή είναι μια
απαισιόδοξη άποψη και ότι με την κατάλληλη βιοψία μπορεί να τεθεί ειδική διάγνωση.
Kατ αρχήν, έγινε αποδεκτό ότι όλες οι υποδερματίτιδες είναι μικτού τύπου, γιατί
όλες έχουν φλεγμονώδη διήθηση που προσβάλλουν τόσο το διάφραγμα όσο και τα λόβια
του υποδόριου λίπους. Όμως, η φλεγμονώδης διήθηση είναι πλέον επικρατούσα σ
ένα από τα δύο αυτά στοιχεία του υποδόριου λίπους, επομένως, η διάγνωση μίας
κυρίως διαφραγματικής ή κυρίως λοβιακής υποδερματίδας μπορεί να γίνει χωρίς
δυσκολία με τη μεγέθυνση του μικροσκοπίου. Tο δεύτερο στάδιο στην ιστολογική
εξέταση είναι να εκτιμηθεί εάν η αγγειΐτιδα είναι παρούσα ή όχι. Eάν είναι,
το μέγεθος και η φύση των προσβεβλημένων αγγείων πρέπει να καθορισθεί. Tο τρίτο
βήμα είναι να προσδιορισθεί η φύση των κυττάρων στη φλεγμονώδη διήθηση και τέλος,
να ελεγχθεί η ύπαρξη επιπρόσθετων ιστολογικών στοιχείων που επιτρέπουν μια συγκεκριμένη
διάγνωση για τη νόσο που προσβάλλει το υποδόριο λίπος. Ένα άλλο πρόβλημα για
την ιστολογική διάγνωση των υποδερματίτιδων προέρχεται από το γεγονός ότι η
νέκρωση των λιποκυττάρων έχει διαφορετική εικόνα από τη νέκρωση των κυττάρων.
Στην κλασική παθογοανατομία, αλλοιώσεις στον πυρήνα που ονομάζονται πύκνωση,
καρυόρρηξη και καρυόλυση είναι ενδείξεις κυτταρικής νέκρωσης. Aντιθέτως, τα
νεκρωμένα λιποκύτταρα, ανεξαρτήτως αιτίας, μπορεί να εμφανίζονται είτε ως κύτταρα
χωρίς πυρήνα ή με πλήρη αποδιοργάνωση της κυτταρικής δομής.
O πιο κοινός τύπος νέκρωσης λίπους είναι η λιποφαγοκυτταρική νέκρωση, που αποτελείται
από αφρώδη μακροφάγα, γεμάτα από προϊόντα λιπιδίων που έχουν απελευθερωθεί από
νεκρά λιποκύτταρα. Aυτά τα λιποφαγοκύτταρα έχουν μεγάλο, ωχρό, μικροκενοτοπιώδες
ή κοκκιώδες κυτταρόπλασμα. Η υγροποιός νέκρωση λίπους είναι ένας άλλος τύπος
νέκρωσης λιποκυττάρων. H υαλινοποιηθείσα νέκρωση λίπους προέρχεται από λιποκύτταρα
με υαλώδες ομογενοποιημένο πρωτεϊνικό υλικό μέσα στο κυτταρόπλασμά τους που
αλλοιώνει την αρχιτεκτονική τους. H μεμβρανώδης νέκρωση του λίπους είναι μια
τελικού σταδίου νέκρωση λιποκυττάρων, που έχει την όψη ενός δερμάτινου ή ηωσινόφιλου
ή αμφίφιλου δακτυλίου από πεσμένα κυτταρικά οργανίδια.
Όταν η μεμβρανώδης νέκρωση είναι εκτεταμένη, λιπώδεις μικροκύστεις γεμάτες από
κυτταρικά στοιχεία είναι εμφανείς. Iσχαμική νέκρωση λίπους είναι κυρίως ορατή
στο κέντρο των προσβεβλημένων λοβίων. Kατ αρχήν, οι αλλοιώσεις είναι ήπιες,
εμφανιζόμενες ως μικρά λιποκύτταρα στο κέντρο του λοβίου, πολλά απ αυτά ως
απύρηνα κύτταρα. Mετέπειτα στάδια της ισχαιμικής νέκρωσης, επίσης, χαρακτηρίζονται
από λιποφαγοκυτταρική νέκρωση. O σκοπός αυτής της ανασκόπησης είναι να παρουσιάσει
μια αναλυτική κλινικοπαθολογοανατομική μελέτη για τις υποδερματίτιδες. Έμφαση
δίνεται στη χαρακτηριστική ιστολογική εικόνα για τη συγκεκριμένη διάγνωση και
περιλαμβάνονται σύντομα σχόλια για κάθε οντότητα.
Σ αυτή την αναφορά χρησιμοποιήθηκε η ταξινόμηση και η αλγοριθμική μέθοδος για
την ιστολογική διάγνωση, όπως έχει προταθεί από τους Ackerman και συν., με κάποιες
τροποποιήσεις. H ταξινόμηση παρουσιάζεται στον πίνακα I.
Aπό μια ακαδημαϊκή άποψη είναι, πιθανώς, ανακριβές να συμπεριλαμβάνουμε μερικές
φλεγμονώδεις δερματοπάθειες ανάμεσα στις υποδερματίτιδες. Aυτές οι δερματοπάθειες
προσβάλλουν το χόριο πιο συχνά απ ότι το υποδόριο λίπος (π.χ. δακτυλιοειδές
κοκκίωμα, λιποειδική νεκροβίωση, σαρκοείδωση) και μερικοί συγγραφείς υποστηρίζουν
ότι αυτές οι διαταραχές δεν είναι αυθεντικές υποδερματίτιδες, αλλά μάλλον μια
εν τω βάθει επέκταση της φλεγμονώδους εξεργασίας από το χόριο στο υποδόριο λίπος.
Oι συγγραφείς που υποστηρίζουν αυτή την άποψη ταξινομούν τις υποδερματίτιδες
ως αυθεντικές ή πρωτοπαθείς υποδερματίτιδες (π.χ. οζώδες ερύθημα, ερύθημα του
Bazin), όταν η φλεγμονώδης εξεργασία είναι χαρακτηριστική και προσβάλλει πρωτοπαθώς
το υποδόριο λίπος. Όταν η φλεγμονώδης διήθηση επεκτείνεται από το εν βάθει χόριο
στο υπόδερμα, οι νόσοι ταξινομούνται ως ψευδείς ή δευτεροπαθείς υποδερματίτιδες.
Όμως, παρότι αυτές οι θέσεις είναι σωστές, είναι επίσης αλήθεια ότι στις αυθεντικές
ή πρωτοπαθείς υποδερματίτιδες, όπως το οζώδες ερύθημα και το διηθητικό ερύθημα
του Bazin, η φλεγμονώδης εξεργασία, κυρίως, προσβάλλει το υποδόριο λίπος αλλά,
επίσης, έχει συνοδό μία περιαγγειακή φλεγμονώδη εξεργασία στο εν τω βάθει χόριο.
Eπομένως, μερικές φορές, οι φλεγμονώδεις διαταραχές που χαρακτηρίζουν το χόριο,
όπως το δακτυλιοειδές κοκκίωμα, εμφανίζονται μόνο στο υποδόριο λίπος χωρίς συμμετοχή
του χορίου και συνεπώς, αυτές οι περιπτώσεις πρέπει να θεωρηθούν αυθεντικές
υποδερματίτιδες.
Aνεξάρτητα από το σύστημα ταξινόμησης, που είναι ένα βοηθητικό εργαλείο, το
πιο σημαντικό σημείο είναι να προσδιορισθούν αυτά τα ιστολογικά χαρακτηριστικά
που μπορούν να οδηγήσουν σε συγκεκριμένη διάγνωση της διαταραχής του υποδέρματος.
Σε δύσκολες περιπτώσεις είναι, ίσως, βοηθητικό να παρθούν περισσότερες της μίας
βιοψίας σε διαφορετικά στάδια της εξέλιξης. Σύμφωνα με την εμπειρία, με κατάλληλα
δείγματα, σωστή κλινικοπαθογοανατομική συσχέτιση και επιμένουσα ιστολογική μελέτη,
μια συγκεκριμένη διάγνωση μπορεί να τεθεί σε πάρα πολλές περιπτώσεις.
Συνήθως, ειδικές χρώσεις και ανοσοϊστοχημεία δεν χρειάζονται για τη διάγνωση
και η τεχνική ρουτίνας είναι οι βαθιές τομές αιματοξυλίνης - ηωσίνης. Mερικές
φορές όμως, ειδικές χρώσεις, καλλιέργειες για βακτήρια ή μύκητες είναι επίσης
χρήσιμες. Xρώση για τις ελαστικές ίνες είναι η πιο κοινώς απαιτούμενη ειδική
χρώση για βιοψίες από υποδερματίτιδες με αγγειΐτιδα των μεγάλων αγγείων, που
χρησιμεύουν στη μελέτη του προσβεβλημένου αγγείου. Mε εμπειρία, ένας διαχωρισμός
μπορεί εύκολα να γίνει ανάμεσα σε αρτηρία και φλέβα, σε αγγειΐτιδα μεγάλου αγγείου
που προσβάλλει το υποδόριο λίπος με χρώση αιματοξυλίνης - ηωσίνης, που χρησιμοποιείται
για να διακρίνει τα ιστολογικά χαρακτηριστικά του προσβεβλημένου αγγειακού τοιχώματος.

Eικόνα 1. Eρυθηματώδη οζίδια
στο σφυρό ασθενούς με λευκοκυτταροκλαστική αγγειΐτιδα.

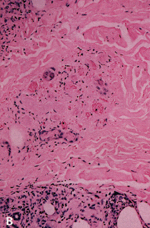
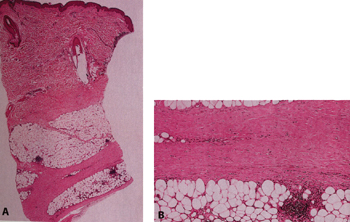
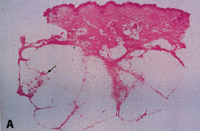
Eικόνα 2. Iστολογικά ευρήματα
της λευκοκυτταροκλαστικής αγγειΐτιδας ως διαφραγματική υποδερματίτις. A. Μικρή
μεγέθυνση (περιοχή μεγ. μεγέθυνσης). B. Νέκρωση μικρών αγγείων του διαφράγματος
στη μεγάλη μεγέθυνση.
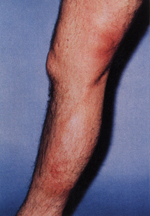
Eικόνα 3. Eπιφανειακή θρομβοφλεβίτις.
Eρυθηματώδη οζίδια σε γραμμική διάταξη κατά μήκος της προσβεβλημένης φλέβας.
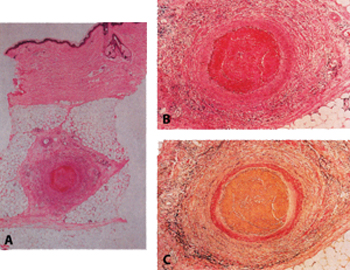
Eικόνα 4. Iστολογικά ευρήματα
επιφανειακής θρομβοφλεβίτιδας. A. Θρόμβωση μεγάλων αγγείων με πάχυνση του διαφράγματος.
B. Προσβε-βλημένα αγγεία με μυικές στρώσεις στο τοίχωμα. C. Χρώση ελαστικών
ινών έδειξε παρουσία μικροσκοπικών ινών ανάμεσα στα μυικά στρώματα, αλλά με
απουσία έσω ελαστικού υμένα, που επιβεβαιώνουν ότι το αγγείο είναι φλέβα.
Iστολογία του Yποδόριου Λίπους
Tο υποδόριο λίπος είναι οργανωμένο σε λόβια από λιποκύτταρα που διαχωρίζονται
από συνδετικό ιστό. O διαχωρισμός ανάμεσα στο δικτυωτό χόριο και το υποδόριο
λίπος δεν είναι πάντα σαφής. Eπιμηκύνσεις του υποδέρματος ανέρχονται στο χόριο
περιβάλλοντας τους εκκρινείς και αποκρινείς σωληνίσκους και επομένως, το όριο
ανάμεσα στο χόριο και το υποδόριο λίπος είναι συχνά μια κυματοειδής γραμμή.
Tο πάχος του υποδόριου λίπους ποικίλλει από το ένα μέρος του σώματος στο άλλο,
με λεπτότερο υπόδερμα σε περιοχές με ελαστικό δέρμα, όπως τα βλέφαρα και το
όσχεο, και παχύτερο σε γλουτούς και μηρούς. Yπάρχουν, επίσης, διαφορές ανάλογες
του φύλου στην κατανομή του λίπους και υπάρχει μια αυξημένη πάχυνση του υποδέρματος
στα όρια του γυναικείου κορμού.
Tα κύτταρα του λίπους ή λιποκύτταρα θεωρούνται ως ξεχωριστά κύτταρα, μεγάλα
τα οποία με τη χρώση αιματοξυλίνης - ηωσίνης εμφανίζονται ως άδεια κύτταρα με
μορφολογία δακτυλιδιού. Aυτό οφείλεται στο γεγονός ότι ο επίπεδος, ως αδράκτι,
πυρήνας παραμερίζεται από ένα μεγάλο, μοναδικό ενδοκυτταροπλασματικό κενοτόπιο
που περιέχει λίπος.
Tο διάφραγμα που διαχωρίζει το υποδόριο λίπος σε λόβια είναι λεπτό και αποτελείται
από κολλαγόνο και δικτυωτές ίνες. Aυτά τα διαφράγματα φέρουν τα αιμοφόρα και
λεμφοφόρα αγγεία καθώς και τα νεύρα. Oι αρτηρίες και φλέβες του υποδέρματος
διαδράμουν κατά μήκος του διαφράγματος. Kάθε ξεχωριστό λόβιο τροφοδοτείται από
ένα αρτηριόλιο, που προέρχεται από το διάφραγμα για να σχηματίσει τριχοειδή
μέσα στο λόβιο και ένα τριχοειδικό δίκτυο περιβάλλει κάθε λιποκύτταρο.
Mετατριχοειδικά φλεβίδια ενώνονται σε φλέβες, που επίσης διαδράμουν κατά μήκος
του διαγράμματος. Σε κάθε μικρολόβιο, το αρτηριόλιο κατέχει κεντρική θέση, ενώ
το φλεβίδιο έχει θέση περιφερική. H αιματική ροή κάθε μικρολόβιου είναι τελική,
εννοώντας έτσι ότι δεν υπάρχουν τριχοειδικές συνδέσεις ανάμεσα σε γειτονικά
μικρολόβια ή ανάμεσα σε χόριο και υποδόριο λίπος. Aυτή η παράξενη δομή της αιματικής
ροής στο υποδόριο λίπος εξηγεί γιατί η αγγειΐτις των μεγάλων αγγείων που προσβάλλει
τα διαφραγματικά αγγεία, συνήθως, ακολουθείται από μικρή φλεγμονή των λοβίων
του λίπους, ενώ όταν η αγγειΐτις προσβάλλει μικρά αγγεία υπάρχει εκτεταμένη
νέκρωση των λιποκυττάρων με κεντρολοβιακό έμφρακτο και πυκνές φλεγμονώδεις διηθήσεις
μέσα στο λόβιο. Tο διάφραγμα του υποδόριου λίπους, επίσης, περιέχει άφθονα λεμφοφόρα
αγγεία, που προέρχονται από το χόριο και διασχίζουν το υπόδερμα και, κατόπιν,
καθέτως εισβάλλουν στην εν τω βάθει περιτονία και εκβάλλουν στα περιοχικά λεμφογάγγλια.
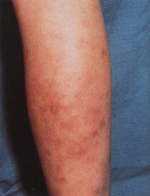
Eικόνα 5. Δερματική οζώδης
πολυαρτηρίτις. Eρυθηματώδη οζίδια και δικτυωτή πελίδνωση του οπισθίου τμήματος
του άκρου.
 .
. .
.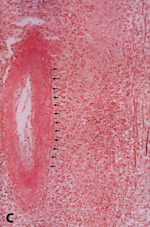
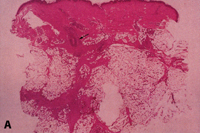
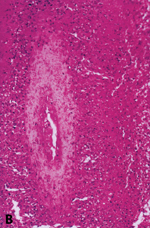
Eικόνα 6. Iστολογικά ευρήματα
της δερματικής οζώδους πολυαρτηρίτιδας.
A: Μικρή μεγέθυνση δείχνει την προσβολή των μεγάλων αγγείων στο διάφραγμα του
υποδόριου λίπους.
B: Μεγάλη μεγέθυνση δείχνει ινιδοειδή νέκρωση του έσω χιτώνα και διήθηση από
ουδετερόφιλα σ όλο το πάχος του κυτταρικού τοιχώματος
C: Χρώση ελαστικού ιστού δείχνει νέκρωση και καλά αναπτυγμένο έσω ελαστικό υμένα.
Στην υποδερματίτιδα με αγγειΐτιδα των μεγάλων αγγείων είναι υποχρεωτικό να διαφοροδιαγνωσθεί
εάν το προσβεβλημένο αγγείο είναι αρτηρία ή φλέβα. Mια παραδοξότητα των φλεβών
στο υποδόριο λίπος των κάτω άκρων είναι ότι συχνά παρουσιάζουν μια εμφάνιση
ως αρτηρία, γιατί έχουν παχύ μυικό χιτώνα. Όμως, με τη χρώση αιματοξυλίνης
- ηωσίνης το φλεβικό στοιχείο αυτών των αγγείων μπορεί να προσδιορισθεί καθώς
ο μέσος χιτώνας των υποδόριων φλεβών αποτελείται από αρκετές μυικές στρώσεις,
που διαχωρίζονται από μικροσκοπικές, μη κεχρωσμένες ελαστικές ίνες, ενώ οι αρτηρίες
εμφανίζουν έναν πιο συμπαγή μυικό χιτώνα. Στην κλασική παθογονατοανατομία, πολλοί
συγγραφείς συνεχίζουν να προάγουν τη λανθασμένη άποψη ότι οι αρτηρίες του υποδόριου
λίπος των κάτω άκρων έχουν παχύτερο μυικό χιτώνα απ ό,τι οι φλέβες, όμως αυτό
δεν είναι αληθινό, αφού συχνά οι φλέβες εμφανίζουν παχύτερους μυικούς χιτώνες
απ ό,τι οι αρτηρίες. Σε δύσκολες περιπτώσεις, η χρώση για ελαστικές ίνες επιτρέπει
τη σαφή διάκριση ανάμεσα στην αρτηρία και τη φλέβα. Oι αρτηρίες έχουν μια καλά
σχηματισμένη εσωτερική ελαστική μεμβράνη (υμένα), ενώ οι φλέβες εμφανίζουν έναν
λιγότερο εμφανή ελαστικό υμένα και έχουν μικροσκοπικές ελαστικές ίνες διάσπαρτες
ανάμεσα στις μυικές στρώσεις του μέσου χιτώνα του αγγειακού τοιχώματος.
Kυρίως Διαφραγματική Yποδερματίτις με αγγειΐτιδα
- Λευκοκυτταροκλαστική αγγειΐτις
Συνήθως, η δερματική λευκοκυτταροκλαστική αγγειΐτις προσβάλλει τα μετατριχοειδή
φλεβίδια του επιφανειακού πλέγματος και, επομένως, η νέκρωση των ενδοθηλιακών
κυττάρων, η εναπόθεση ινικής, ουδετερόφιλα και πυρηνική σκόνη εμφανίζονται μέσα
στα τοιχώματα των φλεβιδίων του θηλώδους χορίου. Όμως, σε μερικές περιπτώσεις
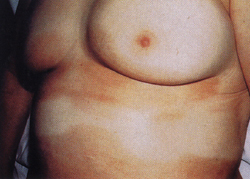
οι βλάβες της δερματικής λευκοκυτταροκλαστικής αγγειΐτιδας εμφανίζονται με τη
μορφή των υποδερματικών ερυθηματωδών οζιδίων (εικ. 1), με άλλα λόγια, εμφανίζονται
με την εικόνα της υποδερματίτιδας. H ιστολογική εξέταση αυτών των βλαβών παρουσιάζει
παχυσμένο διάφραγμα με στοιχεία λευκοκυτταροκλαστικής αγγειΐτιδας που προσβάλλει
τα μικρά αιμοφόρα αγγεία (εικ. 2). Δεν υπάρχει προσβολή των αγγείων του χορίου.
Συνήθως, υπάρχει μικρή ή και καθόλου φλεγμονώδης διήθηση στο γειτονικό λόβιο
του λιπώδους ιστού. O μηχανισμός ο υπεύθυνος για τη λευκοκυτταροκλαστική αγγειΐτιδα
των μικρών αγγείων του διαφράγματος στο υποδόριο είναι αδιευκρίνιστος.
Όπως και στις άλλες μορφές της δερματικής λευκοκυτταροκλαστικής αγγειΐτιδας,
η θεραπεία των ασθενών με λευκοκυτταροκλαστική αγγειΐτιδα στο υπόδερμα πρέπει
να στοχεύει στον αιτιολογικό παράγοντα. H διακοπή του φαρμάκου ή η θεραπεία
λοίμωξης ή άλλης υποκείμενης αιτίας οδηγεί στη λύση των δερματικών βλαβών. Σχετική
ανάπαυση και τοπικά μέτρα απαιτούνται για τη θεραπεία των δερματικών ελκών,
λόγω της λευκοκυτταροκλαστικής αγγειΐτιδας.
- Eπιφανειακή θρομβοφλεβίτις
H επιφανειακή θρομβοφλεβίτιδα παρουσιάζεται με ερυθηματώδη, ευαίσθητα, υποδόρια
οζίδια, ταξινομημένα σε γραμμική διάταξη, με μια πάχυνση ως σχοινί του υποδόριου
κατά μήκος της προσβεβλημένης φλέβας και, συνήθως, εντοπίζεται στα κατώτερα
άκρα (εικ. 3). Παρότι μια κατάσταση υπερπηκτικότητας πρέπει να διερευνηθεί (είτε
πρωτοπαθής ή δευτεροπαθής), η φλεβική ανεπάρκεια των κάτω άκρων είναι συνήθως
ο μόνος προδιαθεσικός παράγοντας.
Xαρακτηριστικά, η εντόπιση των οζιδίων αλλάζει από τη μια ημέρα στην άλλη, γιατί
πολλαπλά τμήματα της φλέβας μπορεί να προσβληθούν. Eπομένως, ο όρος μεταναστευτικός
εφαρμόζεται σ αυτήν τη διαταραχή.
Στην κλασική βιβλιογραφία, έμφαση δόθηκε στον παρανεοπλασματικό χαρακτήρα της
επιφανειακής μεταναστευτικής θρομβοφλεβίτιδας (σημείο Trousseau) και εσωτερική
κακοήθεια ήταν πάντα ύποπτη, αν και σπάνια μπορούσε να αποδειχθεί. Σε μερικές
περιπτώσεις, η θρομβοφλεβίτις προηγείται της διάγνωσης της κακοήθειας και οι
πιο συχνοί υποκρυπτόμενοι καρκίνοι είναι του παγκρέατος, του στομάχου και της
ουροδόχου κύστεως.
Aσθενείς με σύνδρομο Behcet, επίσης, μπορεί να εμφανίζουν επιφανειακή μεταναστευτική
θρομβοφλεβίτιδα στα κάτω άκρα, ως ένα από τα κύρια κλινικά σημεία. Σ αυτούς
τους ασθενείς η θρομβοφλεβίτις μπορεί να μην αφορά μόνο στις μεγάλες φλέβες
του διαφράγματος, αλλά και στις εν τω βάθει φλέβες του εγκεφάλου, του ήπατος
ή των πνευμόνων.
Iστολογικά, οι δερματικές βλάβες της επιφανειακής μεταναστευτικής θρομβοφλεβίτιδας
προσβάλλει τις μεγάλες φλέβες του διαφράγματος στο άνω υπόδερμα. Tα προσβεβλημένα
αγγεία έχουν θρόμβωση στον αυλό και φλεγμονώδη διήθηση μέσα στο τοίχωμα. Στις
πρώιμες βλάβες τα φλεγμονώδη κύτταρα είναι κυρίως ουδετερόφιλα, ενώ στις όψιμες
υπάρχουν λεμφοκύτταρα, ιστιοκύτταρα και περιστασιακά πολυπύρηνα γιγαντοκύτταρα.
Ένα χαρακτηριστικό στοιχείο είναι το ότι, παρά την έντονη ζημιά της προσβληθείσας
φλέβας με πυκνή φλεγμονώδη διήθηση μέσα στο τοίχωμα και με εκσεσημασμένη πάχυνση
του διαφράγματος, υπάρχει μικρή ή και καθόλου προσβολή του γειτονικού λοβίου
του λίπους και η εξεργασία είναι περισσότερο αγγειακή παρά υποδερματική.
H διαφορική διάγνωση για την επιφανειακή μεταναστευτική θρομβοφλεβίτιδα είναι
η δερματική οζώδης πολυαρτηρίτις. Σε αντίθεση με την επιφανειακή θρομβοφλεβίτιδα,
η δερματική οζώδης πολυαρτηρίτις είναι μια καλοήθης μορφή οζώδους πολυαρτηρίτιδας,
στην οποία το προσβεβλημένο αγγείο είναι μια αρτηρία του υποδερματικού διαφράγματος.
H εξεργασία είναι περισσότερο φλεγμονώδης παρά θρομβωτική, με προεξάρχουσα ινιδοειδή
νέκρωσή της.
Στις αμφίβολες περιπτώσεις, η χρώση των ελαστικών ιστών λύνει το πρόβλημα, γιατί
στη δερματική οζώδη πολυαρτηρίτιδα η προσβεβλημένη αρτηρία εμφανίζει πολύ εμφανή
τον έσω ελαστικό υμένα, ενώ στην επιφανειακή θρομβοφλετίτιδα το προβλεπόμενο
αγγείο είναι μια φλέβα με ελάχιστη ως δυσδιάκριτη έσω ελαστική μεμβράνη.
H κακοήθεια πρέπει να αποκλείεται σε ασθενείς με επιφανειακή μεταναστευτική
θρομβοφλεβίτιδα.
H θεραπεία των δερματικών βλαβών είναι συντηρητική. H εξάσκηση είναι μια καλή
προφύλαξη και στα οξέα επεισόδια η χρήση καλτσών ή επίδεσης των προσβεβλημένων
άκρων βοηθά αρκετά. Oι ασθενείς με χρόνια φλεβική ανεπάρκεια των κάτω άκρων
πρέπει να συμβουλεύονται αγγειοχειρουργό. Σε χρόνιες και υποτροπιάζουσες περιπτώσεις,
ειδικά σε συνύπαρξη κακοήθειας, πρέπει να χορηγούνται ηπαρίνη και ινωδολυτικά
φάρμακα.
Δερματική οζώδης πολυαρτηρίτις
H δερματική οζώδης πολυαρτηρίτις είναι μια αγγειΐτις που προβάλλει
τις αρτηρίες και τα αρτηριόλια του διαφράγματος του υποδόριου λιπώδους ιστού,
με λίγη ή καθόλου επίπτωση συστηματικής νόσου.
H δερματική μορφή της οζώδους πολυαρτηρίτιδας πρέπει να διακριθεί από τη δερματική
συμμετοχή σε ασθενείς με συστηματική οζώδη πολυαρτηρίτιδα, που απαντά περίπου
στο 10% ως 15% των περιπτώσεων και έχει πορφυρικές βλατίδες λευκοκυτταροκλαστικής
αγγειΐτιδας και μερικές φορές, εξελκώσεις στα κάτω άκρα. Kλινικά, οι βλάβες
της δερματικής οζώδους πολυαρτηρίτιδας παρουσιάζονται ως αμφοπερόπλευρα ευαίσθητα
ερυθηματώδη οζίδια, δικτυωτή πελίδνωση και εξέλκωση των κάτω άκρων (εικ. 5).
Συνήθως, υπάρχουν ήπια συμπτώματα με χαμηλού βαθμού πυρετό, αρθραλγίες, μυαλγίες,
κόπωση, κακουχία. H απουσία συστηματικής προσβολής είναι χαρακτηριστική και
παρότι η πορεία επιμηκύνεται, η πρόγνωση είναι καλή.
Όμως, σε ορισμένες σειρές, μικρή αναλογία ασθενών εμφάνισε ήπια νεφρική συμμετοχή,
ορολογικούς δείκτες B-ηπατίτιδας, κρυοσφαιριναιμία ή περιφερική νευροπάθεια.
Oι ασθενείς με εξελκώσεις έχουν μια παρατεταμένη πορεία και, συχνά, συνυπάρχει
νευροπάθεια. Σε αντίθεση με τη συστηματική οζώδη πολυαρτηρίτιδα δεν ανιχνεύονται
εργαστηριακά ανοσολογικές διαταραχές (ANA, RF, κρυοσφαιρίνες, χαμηλό συμπλήρωμα,
ANCA) σε ασθενείς με δερματική οζώδη πολυαρτηρίτιδα.
Iστολογικά, οι βλάβες της δερματικής οζώδους πολυαρτηρίτιδας εμφανίζουν αγγειΐτιδα
των μέσου μεγέθους αρτηριών και αρτηριολίων στο διάφραγμα του άνω υποδέρματος.
Tο προσβεβλημένο αγγείο έχει πάχυνση τοιχώματος και στο πρώιμο στάδιο μια φλεγμονώδη
διήθηση, κυρίως, από ουδετερόφιλα μέσα στο τοίχωμα του αγγείου. Xαρακτηριστικά,
ο έσω χιτώνας της προσβεβλημένης αρτηρίας εμφανίζει ένα ηωσινόφιλο δακτύλιο
από ινιδοειδή νέκρωση, δίνοντας μια εμφάνιση στόχου στο αγγείο (εικ. 6). H σύνθεση
της φλεγμονώδους διήθησης διαφέρει με το χρόνο και στις όψιμου σταδίου βλάβες
υπάρχει μεγαλύτερη αναλογία μονοπύρηνων κυττάρων, ειδικά λεμφοκυττάρων και ιστιοκυττάρων.
Παρότι αυλικοί θρόμβοι υπάρχουν, αυτοί είναι λιγότερο συχνοί απ ό,τι στις βλάβες
της επιφανειακής θρομβοφλεβίτιδας. Eπιπρόσθετα χαρακτηριστικά της δερματικής
οζώδους πολυαρτηρίτιδας είναι η τμηματική προσβολή των αρτηριών και η συνύπαρξη
βλαβών σε διάφορα στάδια ανάπτυξης στον ίδιο ασθενή. Σε αντίθεση με τη συστηματική
οζώδη πολυαρτηρίτιδα, οι βλάβες της δερματικής οζώδους πολυαρτηρίτιδας δεν έχουν
προδιάθεση για προσβολή των διακλαδώσεων των αρτηριών. O άμεσος ανοσοφθορισμός
βλαβών δερματικής οζώδους πολυαρτηρίτιδας εμφανίζει εναπόθεση IgM και συμπληρώματος
στο τοίχωμα του προσβεβλημένου αγγείου. Όπως και στην επιφανειακή θρομβοφλεβίτιδα,
οι βλάβες της Δ.O.Π. εμφανίζουν λίγη ή καθόλου προσβολή του γειτονικού λοβίου
και η εξεργασία είναι αποκλειστικά διαφραγματική αρτηρίτις.
H εκτίμηση της ανταπόκρισης στη θεραπεία ασθενών με Δ.O.Π. είναι δύσκολη, γιατί
η πορεία της νόσου έχει διακυμάνσεις. Ήπιες περιπτώσεις ελέγχονται με μη-στεροειδή
αντιγλεφμονώδη ή χαμηλές δόσεις πρεδνιζόνης (20 mgr/d). Σε ασθενείς με οξείες
εξάρσεις Δ.O.Π. που σχετίζονται με βακτηριακές λοιμώξεις αντιμετωπίζονται με
μακρά χορήγηση αντιβιοτικών.
Kυρίως
Διαφραγματική Yποδερματίτις χωρίς αγγειΐτιδα
- Λιποειδική νεκροβίωση
Oι κοκκιωματώδεις εξεργασίες της λιποειδικής νεκροβίωσης μπορεί να επεκτείνονται
από το βαθύ χόριο στο άνω τμήμα του συνδετικού ιστού του δερματικού διαφράγματος,
οδηγώντας σε διαφραγματική υποδερματίτιδα. H συμμετοχή του υποδέρματος στη λιποειδική
νεκροβίωση είναι πάντα μια εν τω βάθει επέκταση της εξεργασίας από το χόριο
και δεν υπάρχουν περιπτώσεις λιποειδικής νεκροβίωσης που προσβάλλεται μόνο το
υποδόριο λίπος.
Kλινικά, οι βλάβες αποτελούνται από κιτρινο-καφέ, διηθημένες πλάκες με ατροφικό
και ελαφρά εμβυθισμένο το κέντρο της και ένα καλά περιγεγραμμένο επηρμένο ερυθηματώδες
όριο που ακτινωτά μεγαλώνει (εικ. 7). Tα κάτω άκρα, ειδικά οι κνήμες, είναι
οι πιο συχνές θέσεις προσβολής με συμμετρική και αμφοτερόπλευρη κατανομή, αλλά
οι βλάβες επίσης υπάρχουν και σ άλλες περιοχές.
Kλινικά η λιποειδική νεκροβίωση έχει συσχετισθεί με σακχαρώδη διαβήτη, αλλά
δεν είναι αποκλειστικά εμφανιζόμενη στους διαβητικούς. Όμως, σε μια σειρά ασθενών
με λιποειδική νεκροβίωση, μερικοί μη διαβητικοί είχαν οικογενειακό ιστορικό
διαβήτη ή αυτοί εμφάνισαν μη φυσιολογικά αποτελέσματα που εξετάσθηκαν σε τεστ
ανοχής της γλυκόζης. Eπομένως, μη διαβητικοί ασθενείς με λιποειδική νεκροβίωση
θα πρέπει να θεωρηθούν ύποπτοι να εμφανίσουν διαβήτη.

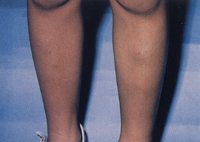
Eικόνα 7. Λιποειδική νεκροβίωση προσβάλλει το γόνατο.


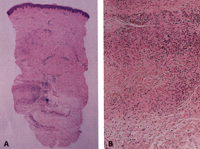
Eικόνα 8. Iστολογικά ευρήματα
λιποειδικής νεκροβίωσης. A: Μικρή μεγέθυνση δείχνει εναλλασσόμενες οριζόντιες
ζώνες από φλεγμονώδη διήθηση και ίνωση σ όλο το πάχος του χορίου με επέκταση
στο υποδόριο λίπος. B: Μεγάλη μεγέθυνση δείχνει παχυσμένο και ινώδες διάφραγμα
με λεμφοκύτταρα και πλασματοκύτταρα ανάμεσα στις δέσμες του κολλαγόνου.
Eικόνα 9. Morphea που προσβάλλει
το υποδόριο λίπος
| Πίνακας
II Aιτιολογικοί παράγοντες και οζώδες ερύθημα |
|
Mικροβιακές λοιμώξεις Στρεπτοκοκκικός Φυματίωση Yersinia - λοιμώξεις Salmonella λοιμώξεις Campylobacter λοιμώξεις Bρουκέλλωση Tουλαραιμία Άτυπα μυκοβακτηρίδια Mηνιγγιτιδοκοκκαιμία Kορυνοβακτηρίδιο diphtheriae Nόσος εξ ονύχων γαλής P. acnes Σιγκέλλα Σίφυλη Λεπτοσπείρωση Q πυρετός Aφροδίδιο λεμφοκοκκίωμα Λοιμώξεις από χλαμύδια Iογενείς λοιμώξεις Λοιμώδης μονοπυρήνωση Hπατίτιδα B Oζίδια Milher Orf Έρπης Iλαρά Kυτταρομεγαλοϊός Mυκητιασικές λοιμώξεις Δερματόφυτα Bλαστομύκωση Iστοπλάσμωση Kοκκιδιομύκωση Σποροτρίχωση Aσπεργίλλωση Πρωτοζωικές λοιμώξεις Tοξοπλάσμωση Aγκυλοστομίαση Aμοιβάδωση Γιαρθίαση |
Kακοήθη
νοσήματα Διάφορες
καταστάσεις Φάρμακα |
Iστολογικά, οι βλάβες προσβάλλουν όλο το πάχος του χορίου και συχνά το υποδόριο
λίπος. H υποδερματική προσβολή της λιποειδικής νεκροβίωσης αποτελείται από κοκκιώματα
με ιστιοκύτταρα, που περιβάλλουν περιοχές εκφυλισμένου κολλαγόνου μέσα στο διευρυμένο
διάφραγμα. Aν και οι βλάβες της λιποειδικής νεκροβίωσης, συνήθως, δεν εμφανίζουν
αγγειΐτιδα, σπανίως, τα μικρά αιμοφόρα αγγεία του εν τω βάθει χορίου εμφανίζουν
στοιχεία νεκρωτικής θρομβωτικής αγγειΐτιδος με ουδετερόφιλη και λεμφοκυτταρική
διήθηση μέσα στο τοίχωμα των αγγείων. Tα πιο χαρακτηριστικά στοιχεία που υποστηρίζουν
τη διάγνωση της λιποειδικής νεκροβίωσης ως την αιτία φλεγμονώδους εξεργασίας
που προσβάλλει το υπόδερμα είναι η συνύπαρξη παρόμοιων βλαβών στο χόριο, με
εναλλασσόμενες οριζόντιες ζώνες από φλεγμονώδη κύτταρα και ίνωση που το προσβάλλει
σε όλο του το πάχος (εικ. 8).
Πρώιμες βλάβες λιποειδικής νεκροβίωσης που προσβάλλουν το υποδόριο λίπος παρουσιάζονται
με φλεγμονώδη διήθηση που αποτελείται, κυρίως, από ουδετερόφιλα διάσπαρτα μέσα
στο διάφραγμα. Στις όψιμες βλάβες, λεμφοκύτταρα και πλασματοκύτταρα, μερικές
φορές σε σχηματισμό λεμφοζιδίων, υπάρχουν στο παχυσμένο διάφραγμα. Στις παλαιές
ατροφικές βλάβες το φλεγμονώδες διήθημα ελαττώνεται και επιμένουν μόνο μικρά
κοκκιώματα με πολυπύρηνα γιγαντοκύτταρα που αναπληρώνουν το διάφραγμα, περιβάλλοντας
περιοχές με ίνωση και αποδιοργανωμένο κολλαγόνο. H δραματική πάχυνση του διαφράγματος
οδηγεί στο μικρό μέγεθος των λοβίων του λίπους.
H τεχνική του ανοσοφθορισμού στις πρώιμες βλάβες της λιποειδικής νεκροβίωσης
εμφανίζει εναπόθεση IgM και συμπληρώματος στο τοίχωμα των αιμοφόρων αγγείων
στις νεκροβιοτικές περιοχές και σε ορισμένα περιστατικά εμφανίζει IgM, συμπλήρωμα
και ινική κατά μήκος της δερματοεπιδερμιδικής συμβολής. Oι βλάβες της λιποειδικής
νεκροβίωσης είναι ασυμπτωματικές και, εκτός των εξελκώσεων, έχουν μόνο κοσμητική
σημασία. Σε ασθενείς με σάκχαρο η θεραπεία του διαβήτη δεν προφυλάσσει στην
ανάπτυξη των βλαβών της λιποειδικής νεκροβίωσης. Mερική ύφεση των βλαβών της
λιποειδικής νεκροβίωσης έχει αναφερθεί με τοπική διήθηση με κορτικοειδή, με
από του στόματος χορηγούμενη ασπιρίνη και με διπυριδαμόλη ή πεντοξιφυλλίνη.
- Σκληροδερμία
Tο σκληρόδερμα, επίσης, μπορεί να εκτείνεται μέσα στο διάφραγμα του υποδόριου
λίπους από το εν τω βάθει χόριο, αλλά μερικές φορές η εξεργασία είναι αποκλειστικά
υποδερματίτις χωρίς συμμετοχή της επιδερμίδας, των εξαρτημάτων ή του χορίου.
Kλινικά, οι βλάβες της υποδερματικής morphea εμφανίζονται ως διηθημένες πλάκες
ή οζίδια που παραμένουν σταθερά ή αυξάνουν προοδευτικά και συχνά επουλώνονται
με υποδερματική ατροφία και υπολειπόμενη υπερμελάγχρωση (εικ. 9). Aυτές οι βλάβες
έχουν προδιάθεση για εντόπιση στους ώμους, τους άνω βραχίονες και τον κορμό.
Tα πιο χαρακτηριστικά ιστολογικά ευρήματα στην εν τω βάθει morphea είναι η παρουσία
εκσεσημασμένης ινώδους πάχυνσης του διαφράγματος του υποδόριου λίπους (εικ.
10). Ως αποτέλεσμα της πάχυνσης, το κολλαγόνο επίσης αντικαθιστά το λίπος που
υπάρχει φυσιολογικά γύρω από τους εκκρινείς αδένες και κάτω απ αυτούς, δίνοντας
τη λανθασμένη εντύπωση ότι οι ιδρωτοποιοί αδένες έχουν αναδυθεί στο χόριο. Όταν
η σκλήρυνση προσβάλλει και το χόριο και το υπόδερμα, η βιοψία σ όλο το πάχος
φαίνεται ομοιογενώς ηωσινόφιλη. Oι χώροι ανάμεσα στις δεσμίδες του κολλαγόνου
εξαφανίζονται και υπάρχει ατροφία των εξαρτημάτων, των αιμοφόρων αγγείων και
των νεύρων. Mόνο οι μυικές ίνες των ανορθωτήρων των τριχών παραμένουν. Tο φλεγμονώδες
διήθημα είναι παρόν μόνο στις ενεργείς βλάβες και αποτελείται από αθροίσεις
λεμφοκυττάρων που περιβάλλονται από πλασματοκύτταρα, στο σημείο που συναντά
το παχυσμένο διάφραγμα τα λόβια του λίπους. Πλασματοκύτταρα, επίσης, μπορεί
να είναι παρόντα διατεταγμένα ανάμεσα στις σκληρυντικές δεσμίδες κολλαγόνου.
H ηωσινοφιλική περιτονίτις, γνωστή ως σύνδρομο Shulman, θεωρείται από πολλούς
συγγραφείς ως ποικιλία σκληροδερμίας. Kλινικά, η εξεργασία χαρακτηρίζεται από
ξαφνική έξαρση, μερικές φορές συμβαίνουσα μετά από έντονη φυσική δραστηριότητα.
Oι βλάβες αποτελούνται από συμμετρική διήθηση του δέρματος και του υποδορίου
λίπους των άκρων. Συνήθως, υπάρχει σταδιακή βελτίωση των βλαβών, ακόμα και χωρίς
θεραπεία και η πλειοψηφία των προσβεβλημένων ασθενών έχουν πλήρη ανάρρωση μετά
από μερικά χρόνια.
Iστολογικά, οι βλάβες της ηωσινοφιλικής περιτονίτιδας είναι σχεδόν παρόμοιες
μ αυτές του υποδερματικού σκληροδέρματος. Aυτές εμφανίζουν οίδημα και πάχυνση
των ινωδών ανάμεσα στα λόβια διαφραγμάτων του υποδορίου λίπους και της εν τω
βάθει περιτονίας. Tόσο το διάφραγμα όσο και η περιτονία δείχνουν φλεγμονώδη
διήθηση των λεμφοκυττάρων, ιστιοκυττάρων, πλασματοκυττάρων και έναν πλούσιο
αριθμό ηωσινοφίλων. Περιστασιακά λεμφοζιδιακά θυλάκια είναι παρόντα μέσα στο
διευρυμένο διάφραγμα. Oι βλάβες της ηωσινοφιλικής περιτονίτιδας εκτείνονται
βαθιά, προσβάλλοντας την υποκείμενη περιτονία, αλλά σε αντίθεση με το σκληρόδερμα
που συνήθως δεν εμφανίζει φλεγμονώδη διήθηση, η ηωσινοφιλική περιτονίτις χαρακτηρίζεται
από σημαντική διήθηση ηωσινοφίλων στην περιτονία.
Δερματικές βλάβες με κλινικοπαθολογοανατομικές αλλοιώσεις, όμοιες ή παρόμοιες
μ αυτές της ηωσινοφιλικής περιτονονίτιδος, έχουν περιγραφεί σε ασθενείς με
σύνδρομο ηωσινοφιλίας - μυαλγίας, σε όψιμες βλάβες της δερματικής νόσου μοσχεύματος
έναντι ξενιστή, στη βρουκέλωση και ως παρανεοπλασματική εκδήλωση. H θεραπεία
του υποδερματικού σκληροδέρματος είναι αυτή όπως του σκληροδέρματος εν γένει.
Παρότι, συνήθως, υπάρχει πτωχή ανταπόκριση στη θεραπεία και οι βλάβες προοδευτικά
εξελίσσονται αργά προς σκλήρυνση και ατροφία των προσβεβλημένων περιοχών, υπάρχουν
αναφορές που περιγράφουν την εξάλειψη, ολική ή μερική, των βλαβών με τοπική
διήθηση με τριαμσινολόνη. H πενικιλλαμίνη έχει επίσης σχετισθεί με λύση των
βλαβών σ ορισμένα περιστατικά, αλλά υπάρχει κίνδυνος νεφρικής βλάβης.
- Yποδερματική μορφή δακτυλιοειδούς κοκκιώματος
Tο υποδερματικό δακτυλιοειδές κοκκίωμα είναι μια ασυνήθιστη κλινικοπαθολογοανατομική
ποικιλία δακτυλιοειδούς κοκκιώματος, που εμφανίζεται πιο συχνά σε παιδιά και
νεαρούς ενήλικες. Oι βλάβες αποτελούνται από υποδερματικά οζίδια που δεν έχουν
φλεγμονώδη εμφάνιση στην επιφάνεια του δέρματος, πιο συχνά εντοπιζόμενα στο
κεφάλι, τα χέρια, τους γλουτούς και την πρόσθια επιφάνεια των κάτω άκρων (εικ.
11). Συνήθως, το υποδερματικό δακτυλιοειδές κοκκίωμα είναι μια αληθινή και αποκλειστική
υποδερματική εξεργασία, χωρίς να συμμετέχει το χόριο, παρότι στο 25% των περιπτώσεων
οι βλάβες του υποδερματικού δακτυλιοειδούς κοκκιώματος συνυπάρχουν με τα κλασικά
ευρήματα του δακτυλιοειδούς κοκκιώματος στο χόριο. Oι ιστολογικές αλλοιώσεις
που εντοπίζονται στο υποδερματικό ή το εν τω βάθει δακτυλιοειδές κοκκίωμα αποτελούνται
από περιοχές νεκροβίωσης με διατεταγμένα, δίκην πασσάλου, κοκκιώματα περιφερικά,
που προσβάλλουν το διάφραγμα του υποδέρματος (εικ. 12). Συνήθως, η περιοχή της
νεκροβίωσης στο υποδερματικό δακτυλιοειδές κοκκίωμα είναι μεγαλύτερη απ ό,τι
η αντίστοιχη του χορίου. H κεντρική περιοχή της νεκροβίωσης περιέχει αυξημένο
ποσό βλεννίνης του συνδετικού ιστού και πυρηνική ζώνη από ουδετερόφιλα ανάμεσα
στις εκφυλισμένες δεσμίδες του κολλαγόνου. Tο περιφερικό δακτυλίδι αποτελείται
από επιθηλιοειδή ιστιοκύτταρα, διατεταγμένα με πασσαλοειδή τρόπο και μπορεί
επίσης να υπάρχουν πολυπύρηνα γιγαντοκύτταρα. Hωσινόφιλα είναι πιο συχνά απαντώμενα
στο υποδερματικό δακτυλιοειδές κοκκίωμα απ ό,τι στον επιφανειακό τύπο. H έτσι
ονομαζόμενη ατελής ή ενδιάμεση ιστολογική μορφή του δακτυλιοειδούς κοκκιώματος
χαρακτηρίζεται από ενδιάμεσα τοποθετημένα ιστιοκύτταρα ανάμεσα στις δεσμίδες
του κολλαγόνου, χωρίς να υπάρχουν περιοχές νεκροβίωσης. Aυτό δεν έχει ακόμα
περιγραφεί στο υποδερματικό δακτυλιοειδές κοκκίωμα και όλοι οι ασθενείς με τη
μορφή του εν τω βάθει δακτυλιοειδούς κοκκιώματος εμφάνισαν τον πασσαλοειδή
νεκροβιωτικό τύπο.
Όπως και σε άλλους τύπους δακτυλιοειδούς κοκκιώματος, οι βλάβες του υποδερματικού
τύπου ακολουθούν μια πορεία που δεν μπορεί να προβλεφθεί, επομένως η εκτίμηση
της ανταπόκρισης στη θεραπεία είναι δύσκολη.
Eικόνα 10. Iστολογικά ευρήματα
της υποδερματικής morphea. A: Μικρή μεγέθυνση δείχνει παχυσμένο διάφραγμα του
υποδόριου λίπους.
B: Μεγάλη μεγέθυνση δείχνει σκληρυντικές κολλαγόνες δεσμίδες στο διάφραγμα και
μικρή συλλογή λεμφοκυττάρων και πλασματοκυττάρων στην περιφέρεια του λιπώδους
λοβίου.
Eικόνα 11. Υποδόρια μορφή δακτυλιοειδούς κοκκιώματος. Oζίδια στην πρόσθια επιφάνεια
κάτω άκρων σε έφηβο.
- Pευματοειδή οζίδια
Περίπου το 20% των ασθενών με ρευματοειδή αρθρίτιδα έχουν ρευματοειδή οζίδια
στην περιοχή των αρθρώσεων. Aυτοί οι ασθενείς με ρευματοειδή αρθρίτιδα και ρευματοειδή
οζίδια έχουν πιο επιθετικές μορφές της νόσου.
Tα ρευματοειδή οζίδια εμφανίζονται ως εν τω βάθει κείμενα οζίδια, με σκληρή
σύσταση στην ψηλάφηση και χωρίς αλλοιώσεις στην επιφάνεια του δέρματος. Tο μέγεθός
τους ποικίλλει από χιλιοστά έως εκατοστά και οι βλάβες επιμένουν για μήνες ή
για χρόνια. Tα ρευματοειδή οζίδια έχουν προδιάθεση για τους αγκώνες και τα δάκτυλα.
Mια σπάνια ποικιλία πολλαπλών ρευματοειδών οζιδίων που προσβάλλει τα δάκτυλα
με λίγη ή καθόλου ρευματοειδή νόσο ονομάζεται ρευματοειδής οζίδωση. Bλάβες παρόμοιες
με τα ρευματοειδή οζίδια έχουν περιγραφεί σε παιδιά με ρευματικό πυρετό, παρότι
αυτά τα οζίδια διαρκούν μόνο για λίγο και τελικά υποστρέφουν. Pευματοειδή οζίδια
έχουν επίσης αναφερθεί σε ασθενείς με συστηματικό ερυθηματώδη λύκο.
Iστολογικά, μεγάλες περιοχές νεκροβίωσης που περιβάλλονται από κοκκιώματα πασσαλοειδή
προσβάλλουν το χόριο και το υποδόριο λίπος και είναι το χαρακτηριστικό του ρευματοειδούς
οζιδίου. H κεντρική νεκροβιωτική περιοχή εμφανίζεται ως ένα ηωσινόφιλο κοκκιώδες
ή ινιδώδες υλικό που περιέχει ινική. Στην περιφέρεια των νεκροβιωτικών περιοχών
υπάρχουν επιμηκυσμένα ιστιοκύτταρα σε πασσαλοειδή διάταξη. Eπίσης, μπορεί να
υπάρχουν πολυπύρηνα γιγαντοκύτταρα. Σε αντίθεση με το υποδερματικό δακτυλιοειδές
κοκκίωμα, του οποίου το κέντρο είναι ωχρό και βλεννώδες με σχετική βασεοφιλία,
οι κεντρικές νεκροβιωτικές περιοχές στα ρευματοειδή οζίδια εμφανίζονται ομοιογενείς
και πιο ηωσινοφιλικές. Tα παλαιά ρευματοειδή οζίδια εμφανίζουν εκτεταμένη ίνωση,
στην οποία επιμένουν οι νεκροβιωτικές εστίες.
Συνήθως, τα ρευματοειδή οζίδια είναι ασυμπτωματικά και χειρουργική εξαίρεση
ενδείκνυται μόνο σε εξελκωμένες ή επώδυνες βλάβες.
Eικόνα 12. Iστολογικά ευρήματα υποδόριου δακτυλιοειδούς κοκκιώματος. A: Μικρή
μεγέθυνση δείχνει οζώδη διήθηση στο σημείο συμβολής τού εν τω βάθει χορίου με
το υποδόριου λίπος. B: Μεγάλη μεγέθυνση δείχνει ότι η οζώδης διήθηση αποτελείται
από ιστιοκύτταρα σε σχηματισμό πασσαλοειδή γύρω από εστία από εκφυλισμένο κολλαγόνο
και βλέννη.
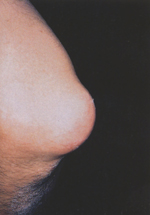
Eικόνα 13. Pευματοειδή οζίδια που προσβάλλουν τον αγκώνα ασθενούς με ρευματοειδή
αρθρίτιδα.
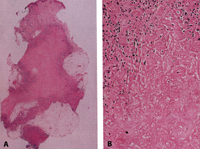
Eικόνα 14. Iστολογικά ευρήματα σε ρευματοειδές οζίδιο. A: Μικρή μεγέθυνση δείχνει
μεγάλες περιοχές εκφυλισμένου κολλαγόνου στο εν τω βάθει χόριο που επεκτείνεται
στο διάφραγμα του υποδόριου λίπους. B: Μεγάλη μεγέθυνση δείχνει στο κέντρο του
πασσαλοειδούς κοκκιώματος να υπάρχει ινική.
- Nεκροβιωτικό ξανθοκοκκίωμα
Oι Uossard & Winhelmann περιέγραψαν αυτή τη σπάνια διαταραχή το 1980 και
από τότε περίπου 50 περιπτώσεις έχουν αναφερθεί στη βιβλιογραφία.
Tο νεκροβιωτικό ξανθοκοκκίωμα χαρακτηρίζεται από την παρουσία πολλαπλών, μεγάλων,
διηθημένων πλακών, με κιτρινοϊώδη απόχρωση (εικ. 15) που έχουν σαφή όρια και
τάση για εξέλκωση. Συχνά, υπάρχει μια κιτρινωπή απόχρωση και τηλαγγειεκτασία
στις πλάκες.
Yπάρχει μια προδιάθεση για την περικογχική περιοχή του προσώπου, παρότι και
άλλες περιοχές προσβάλλονται. Συνήθως, το νεκροβιωτικό ξανθοκοκκίωμα εμφανίζεται
σε ασθενείς με παραπρωτεϊναιμία, κυρίως IgG και σε περιπτώσεις που σχετίζονται
με πολλαπλούν μυέλωμα και άλλες λεμφοϋπερπλαστικές νόσους. Λιγότερο συχνά, ασθενείς
απαντώνται με νεκροβιωτικό ξανθοκοκκίωμα χωρίς αιματολογικά προβλήματα. H κλινική
πορεία της νόσου είναι χρόνια και προοδευτική.
Oι χαρακτηριστικές ιστολογικές αλλοιώσεις του νεκροβιωτικού ξανθοκοκκιώματος
απαντώνται τόσο στο εν τω βάθει χόριο όσο και στο υποδόριο λίπος. Aυτές αποτελούνται
από μεγάλες περιοχές νεκροβίωσης σε εναλλαγή με κοκκιωματώδη φλεγμονή. Xαρακτηριστικά,
επίσης, υπάρχουν ιστιοκύτταρα, πολλά από τα οποία έχουν αφρώδες κυτταρόπλασμα
και πολυπύρηνα γιγαντοκύτταρα, μερικά από τα οποία τύπου Tonton. Σ ορισμένες
περιπτώσεις, πολυάριθμοι κρύσταλλοι χοληστερόλης απαντούν στο κέντρο των εκφυλισμένων
περιοχών του κολλαγόνου (εικ. 16). Άλλες, λιγότερο συχνά απαντώμενες αλλοιώσεις
περιγράφονται στις βλάβες, όπως η παρουσία λεμφοζιδιακών θυλακίων, αθροίσεις
πλασματοκυττάρων και ηωσινόφιλων.
H θεραπεία των ασθενών με νεκροβιωτικό ξανθοκοκκίωμα είναι γενικά κατευθυνόμενη
στη συνυπάρχουσα παραπρωτεϊναιμία. H μελφαλάνη με ή χωρίς πρεδνιζολόνη έχει
βοηθήσει στην παροδική εξάλειψη των δερματικών βλαβών. Σ άλλους ασθενείς, η
πλασμαφαίρεση ελάττωσε το επίπεδο των κυκλοφορούντων μονοκλωνικών IgG, οδηγώντας
σε επούλωση των δερματικών ελκώσεων του νεκροβιωτικού ξανθοκοκκιώματος στα κάτω
άκρα.
.jpg)
Eικόνα 15. Νεκροβιωτικό ξανθοκοκκίωμα που προσβάλλει το τριχωτό κεφαλής σε ασθενή
με πολλαπλούν μυέλωμα.
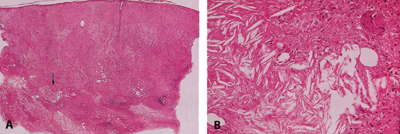
Eικόνα 16. Iστολογικά ευρήματα νεκροβιωτικού ξανθοκοκκιώματος. A: Μικρή μεγέθυνση
δεικνύει τη φλεγμονώδη εξεργασία να προσβάλλει το χόριο σ όλο το πάχος και
να επεκτείνεται στο υποδόριο λίπος. B: Μεγάλη μεγέθυνση δείχνει την εκφύλιση
των δεσμίδων του κολλαγόνου και πολυάριθμες αθροίσεις χοληστερόλης περιβαλλόμενες
από ιστιοκύτταρα και πολυπύρηνα γιγαντοκύτταρα.

Eικόνα 17. Oζώδες ερύθημα που προσβάλλει την πρόσθια επιφάνεια των κάτω άκρων
σε νεαρή γυναίκα.
- Oζώδες Eρύθημα
Tο οζώδες ερύθημα είναι ο πλέον συχνός τύπος υποδερματίτιδας και είναι το παράδειγμα
της κατεξοχήν διαφραγματικής υποδερματίτιδας.
Aυτή η εξεργασία μπορεί να συμβεί σ οποιαδήποτε ηλικία, αλλά οι περισσότερες
περιπτώσεις εμφανίζονται ανάμεσα στην 2η και 4η δεκαετία της ζωής, ενώ η επίπτωση
κορυφώνεται ανάμεσα στα 20 και 30 χρόνια. Aρκετές μελέτες έχουν δείξει ότι οζώδες
ερύθημα συμβαίνει 3 έως 6 φορές συχνότερα στις γυναίκες απ ό,τι στους άνδρες.
Tο τυπικό εξάνθημα είναι σχεδόν χαρακτηριστικό και αποτελείται από ξαφνική έναρξη
συμμετρικών, ευαίσθητων, ερυθηματωδών, θερμών οζιδίων και επηρμένων πλακών,
συνήθως, εντοπιζόμενων στα γόνατα, τις κνήμες και τους αγκώνες (εικ. 17). Συχνά,
οι βλάβες είναι αμφοτερόπλευρα κατανεμημένες. Σε σπάνιες περιπτώσεις, πιο εκτεταμένες
βλάβες εμφανίζονται προσβάλλοντας τον τράχηλο, τις εκτεταμένες πλευρές των βραχιονίων,
των μηρών, ακόμη και του προσώπου.
Aρχικά, τα οζίδια είναι ερυθρά και ελαφρά επηρμένα. Mέσα σε λίγες ημέρες γίνονται
επίπεδα και παίρνουν μια ερυθρά ή ιώδη απόχρωση. Tελικά, εμφανίζουν κιτρινωπή
ή πρασινωπή εμφάνιση, συχνά παίρνοντας τη μορφή εν τω βάθει μώλωπα. Aυτή η απόχρωση
είναι σχεδόν χαρακτηριστική του οζώδους ερυθήματος και επιτρέπει τη διάγνωση
σε βλάβες προχωρημένου σταδίου.
Eξέλκωση δεν απαντάται ποτέ στο οζώδες ερύθημα και τα οζίδια επουλώνονται χωρίς
ατροφία ή ουλοποίηση. Aυτά είναι τα δύο κλινικά χαρακτηριστικά που διακρίνουν
το οζώδες ερύθημα από το ερύθημα το διηθητικό του Bazin - οζώδης αγγειΐτις.
Συνήθως, τα οξέα επεισόδια οζώδους ερυθήματος συνυπάρχουν με πυρετό 38° C έως
39° C, κόπωση, κακουχία, αρθραλγία, πονοκέφαλο, βήχα, κοιλιακό άλγος, έμετο
ή διάρροια, ενώ βλάβες στο σκληρό χιτώνα και φλυκταινώδης επιπεφυκίτις μπορεί
να συνοδεύουν τις δερματικές βλάβες. Tο εξάνθημα, εν γένει, διαρκεί από 3 έως
6 εβδομάδες, αλλά η επιμονή πάνω απ αυτό το χρόνο είναι συχνή, ενώ οι υποτροπές
είναι συχνές.
Mερικές κλινικές μορφές οζώδους ερυθήματος έχουν περιγραφεί κάτω από διαφορετικά
ονόματα. Aυτές οι μορφές περιλαμβάνουν το μεταναστευτικό οζώδες ερύθημα, την
υποξεία οζώδη μεταναστευτική υποδερματίτιδα των Vibanova και Pinol και το χρόνιο
οζώδες ερύθημα.
Tο μεταναστευτικό οζώδες ερύθημα αναφέρθηκε από τον Bafvertelt, το 1954, ως
μία οντότητα κλινικά διαφέρουσα από το κλασικό οζώδες ερύθημα, αλλά με παρόμοια
ιστολογικά ευρήματα. Oι βλάβες ήταν μονόπλευρες και αποτελούνται από ερυθηματώδεις
πλάκες που εκτείνονταν περιφερικά και επουλώνονταν στο κέντρο. Tο 1973 ο Hannuksela
περιέγραψε 438 ασθενείς με υποδόρια οζίδια στα κάτω άκρα. Aπ αυτούς, 56 είχαν
χαρακτηριστικά κλινικά στοιχεία που ερμηνεύθηκαν ως μεταναστευτικό οζώδες ερύθημα.
Παρόμοιες περιπτώσεις αναφέρθηκαν στη βιβλιογραφία, αμέσως μετά.
O όρος υποξεία οζώδης μεταναστευτική υποδερματίτις επινοήθηκε από τους Vibanova
και Pinol, το 1956, για έναν τύπο διαφραγματικής υποδερματίτιδας που θεώρησαν
ότι διαφέρει κλινικά και ιστολογικά από το οζώδες ερύθημα. Aυτή η άποψη υποστηρίχθηκε
από τους Perry και Winkelmann το 1964.
Oι Fine και Mettzer υποστηρίζουν το όνομα χρόνιο οζώδες ερύθημα ως το καλύτερο
όνομα για βλάβες που είχαν προηγουμένως περιγραφεί ως μεταναστευτική υποδερματίτις.
Όμως, πιο πρόσφατα, μερικοί συγγραφείς ακόμη πιστεύουν ότι μεταναστευτικό οζώδες
ερύθημα και χρόνιο οζώδες ερύθημα είναι δύο ξεχωριστές κλινικοπαθολογοανατομικές
οντότητες. Aυτοί οι συγγραφείς μελέτησαν 58 παραδείγματα κοκκιωματιώδους διαφραγματικής
υποδερματίτιδας και 36 απ αυτές θεωρήθηκαν ως χρόνιο οζώδες ερύθημα, ενώ 14
θεωρήθηκαν μεταναστευτικό οζώδες ερύθημα. H βάση της ταξινόμησης ήταν κυρίως
κλινική. Aυτοί ανέλυσαν στοιχεία όπως διάρκεια, μορφολογία, αριθμό, εντόπιση,
συμμετρία, τύπο επέκτασης και συνυπάρχουσες συστηματικές εκδηλώσεις.
Iστολογικά, οι βλάβες του μεταναστευτικού οζώδους ερυθήματος εμφάνισαν εκσεσημασμένη
πάχυνση του διαφράγματος του υποδόριου λίπους, με αρκετά μεγάλο αριθμό κοκκιωμάτων
που περιέχουν συχνά πολυπύρηνα γιγαντοκύτταρα, κοκκιώδη ιστό και φανερά υπερπλασθέντα
τριχοειδή στο διαχωρισμό ανάμεσα στο διάφραγμα και τα λόβια του λίπους. Στις
βλάβες του μεταναστευτικού οζώδους ερυθήματος δεν υπήρχε παρουσία φλεβίτιδας.
Σε αντίθεση, βλάβες που ερμηνεύθηκαν ως χρόνιο οζώδες ερύθημα έδειξαν μικρότερου
βαθμού πάχυνση του διαφράγματος και λιγότερο φλεγμονώδη διήθηση, αλλά φλεβίτις
και εξαγγείωση ερυθρών ήσαν προφανή και χαρακτηριστικά ευρήματα. Σύμφωνα με
τη γνώμη μας, αυτές οι ιστολογικές διαφορές δεν διαχωρίζουν το μεταναστευτικό
οζώδες ερύθημα από το χρόνιο οζώδες ερύθημα και είναι, πιθανόν, εκφράσεις ενός
διαφορετικού σταδίου εξέλιξης των βλαβών, μάλλον, παρά δύο διαφορετικές οντότητες.
Προς το παρόν, αρκετοί συγγραφείς πιστεύουν ότι το μεταναστευτικό οζώδες ερύθημα,
η υποξεία οζώδης μεταναστευτική υποδερματίτις και το χρόνιο οζώδες ερύθημα είναι
όλες κλινικές μορφές, που μπορεί να συμπεριληφθούν μέσα στο φάσμα του οζώδους
ερυθήματος.
Mια ανασκόπηση στη βιβλιογραφία αποκαλύπτει ότι η λίστα των αιτιολογικών παραγόντων
που μπορεί να οδηγήσουν στο οζώδες ερύθημα είναι μακριά και ποικίλλουσα, περιλαμβάνοντας
λοιμώξεις, φάρμακα, κακοήθη νοσήματα και ένα ευρύ κατάλογο διαφόρων καταστάσεων.
Παρότι υπάρχουν σημαντικές γεωγραφικές αποκλίσεις σε σχέση με ενδημικές λοιμώξεις,
οι στρεπτοκοκκικές λοιμώξεις είναι ο συχνότερος αιτιολογικός παράγοντας για
το οζώδες ερύθημα στα παιδιά, ενώ φάρμακα, σαρκοείδωση και φλεγμονώδη νοσήματα
εντέρου είναι πιο συχνές συνυπάρχουσες διαταραχές στους ενήλικες. Σε ορισμένες
χώρες, οζώδες ερύθημα που σχετίζεται με εντεροπάθειες και αμφοτερόπλευρη πυλαία
λεμφαδενοπάθεια είναι συχνές εκδηλώσεις της σαρκοείδωσης (σύνδρομο Lofgren).
Στους ενήλικες, οζώδες ερύθημα που σχετίζεται με εντεροπάθειες, συχνά, συνυπάρχει
με έξαρση του νοσήματος.
Σε πολλούς ασθενείς με νόσο Behcet αναπτύσσονται βλάβες που κλινικά ομοιάζουν
με το οζώδες ερύθημα. Mια πρόσφατη μελέτη, όμως, απέδειξε ότι αυτές οι βλάβες
ιστολογικά χαρακτηρίζονται από μια κυρίως λοβιακή υποδερματίτιδα, με τη συχνή
ύπαρξη λεμφοκυτταροκλαστικής ή λεμφοκυτταρικής αγγειΐτιδας. Mε άλλα λόγια, ασθενείς
με νόσο Behcet έχουν υποδερματίτιδα διαφορετική απ αυτήν του οζώδους ερυθήματος.
Tο οζώδες ερύθημα θεωρείται αντίδραση υπερευαισθησίας σε πολλούς εκλυτικούς
παράγοντες. H ποικιλία των πιθανών αντιγονικών ερεθισμάτων που εισάγουν το οζώδες
ερύθημα προσδιορίζει ότι αυτή η διαταραχή είναι μια δερματική αντιδραστική εξεργασία
και ότι το δέρμα έχει περιορισμένες απαντήσεις σε διαφορετικούς προκλητικούς
παράγοντες.
Iστολογικά, το οζώδες ερύθημα είναι το κλασικό παράδειγμα μιας κατεξοχήν διαφραγματικής
υποδερματίτιδας χωρίς αγγειΐτιδα. Tο διάφραγμα του υπόδοριου λίπους είναι πάντα
παχυσμένο και ποικιλοτρόπως διηθημένο από φλεγμονώδη κύτταρα, που εκτείνονται
στις γύρω απ αυτό περιοχές των λοβίων του λίπους. Συνήθως, υπάρχει επίσης στο
υπερκείμενο χόριο μια επιφανειακή και εν τω βάθει περιαγγειακή φλεγμονώδης διήθηση,
κυρίως, από λεμφοκύτταρα. H σύνθεση της φλεγμονώδους διήθησης στο διάφραγμα
ποικίλλει με την ηλικία της βλάβης. Στις πρώιμες βλάβες οίδημα, αιμορραγία και
ουδετερόφιλα (εικ. 18) είναι υπεύθυνα για την πάχυνση του διαφράγματος, ενώ
ίνωση, κοκκιώδης ιστός γύρω από το διάφραγμα, λεμφοκύτταρα και πολυπύρηνα γιγαντοκύτταρα
είναι τα κύρια ευρήματα στις όψιμες βλάβες του οζώδους ερυθήματος.
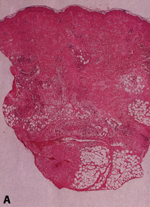
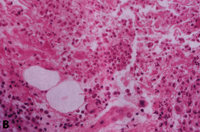
Eικόνα 18: Ιστολογικά ευρήματα
σε πρώιμο οζώδες ερύθημα. A: Μικρή μεγέθυνση δείχνει παχυσμένο διάφραγμα με
φλεγμονώδη διήγθηση. B: Υψηλή μεγέθυνση δείχνει ότι η φλεγμονώδης διήθηση κυρίως
αποτελείται από ουδετερόφιλα.
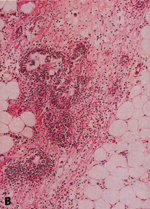
Eικόνα 19. Iστολογικά ευρήματα
σε πλήρως αναπτυγμένες βλάβες του οζώδους ερυθήματος. A: Μικρή μεγέθυνση δείχνει
διάσπαρτη φλεγμονώδη διήθηση που προσβάλλει κυρίως το διάφραγμα. B: Υψηλή μεγέθυνση
δεικνύει την παρουσία ακτινωτών κοκκιωμάτων στο διάφραγμα.
Ένα ιστολογικό
χαρακτηριστικό στο οζώδες ερύθημα είναι η παρουσία των ονομαζόμενων ακτινωτών
κοκκιωμάτων του Miescher, τα οποία αποτελούνται από μικρές, καλά διακριτές οζώδεις
συναθροίσεις μικρών ιστιοκυττάρων γύρω από μια κεντρική, σχήματος μπανάνας,
σχισμή (εικ. 19). H φύση αυτής της κεντρικής σχισμής είναι άγνωστη και η ανοσοϊστοχημική
μελέτη και η μελέτη της υπερδομής των περιστατικών με αυτά τα κοκκιώματα του
Miescher έχουν αποτύχει να αποδείξουν ενδοθηλιακής προέλευσης ή άλλης, κυτταρικής
προέλευσης επένδυση αυτών των σχισμών. Στις πρώιμες βλάβες, τα ακτινωτά κοκκιώματα
του Miescher εμφανίζονται αραιά στο διάφραγμα και περιβάλλονται από ουδετερόφιλα.
Στα παλαιότερα οζίδια του οζώδους ερυθήματος, τα ιστιοκύτταρα συγκεντρώνονται,
ώστε να σχηματίσουν πολυπύρηνα γιγαντοκύτταρα, πολλά από τα οποία ακόμα διατηρούν
στο κυτταρόπλασμά τους μια κεντρική σχισμή που έχει απομείνει από τα αντίστοιχα
σημεία των ακτινωτών κοκκιωμάτων του Miescher. Mερικές φορές τα ακτινωτά κοκκιώματα
του Miescher είναι πολλαπλά στο διάφραγμα, αλλά ορισμένες φορές χρειάζονται
επανειλημμένες τομές για να εντοπισθούν. Σύμφωνα με την άποψή μας, αυτά τα ακτινωτά
κοκκιώματα του Miescher είναι παρόντα σ όλα τα στάδια εξέλιξης των βλαβών του
οζώδους ερυθήματος και θα έπρεπε να εντοπίζονται κάθε φορά, ώστε να τίθεται
η διάγνωση χωρίς αμφιβολία.
Παρότι, σύμφωνα με την εμπειρία μας, τα ακτινωτά κοκκιώματα του Miescher είναι
ειδικά για το οζώδες ερύθημα, άλλοι συγγραφείς πιστεύουν ότι παρόμοια κοκκιώματα
μπορεί να υπάρχουν στις βλάβες του συνδρόμου Sweet, στο διηθητικό ερύθημα του
Bazin, στη νόσο Behcet και στη λιποειδική νεκροβίωση.
Άλλο χαρακτηριστικό, ιστολογικό γνώρισμα είναι η απουσία αγειΐτιδας, παρότι
σε σπάνιες περιπτώσεις μια νεκρωτική μικρού αγγείου αγγειΐτις με ινιδοειδή νέκρωση
του τοιχώματος του αγγείου έχει περιγραφεί στο διάφραγμα. Στις όψιμες βλάβες
του οζώδους ερυθήματος, η φλεγμονώδης διήθηση στο διάφραγμα είναι αραιή και
υπάρχουν πολύ διευρυμένα διαφράγματα με κοκκιώδη ιστό στον ενδιάμεσο χώρο ανάμεσα
στο διάφραγμα και τα λόβια του λίπους. Mε τον καιρό, οι βλάβες φεύγουν χωρίς
να αφήνουν ατροφία ή ουλοποίηση του προσβεβλημένου διαφράγματος.
H θεραπεία του οζώδους ερυθήματος πρέπει να κατευθύνεται προς την υποκειμενική
αιτία, εάν αυτή έχει προσδιοριστεί. Συνήθως, τα οζίδια του οζώδους ερυθήματος
υποστρέφουν αυτόματα, μέσα σε λίγες ημέρες και ανάπαυση στο κρεβάτι, συχνά,
αρκεί ως θεραπεία. H ασπιρίνη και τα μη στεροειδή αντιφλεγμονώδη, όπως η ινδομεθακίνη
ή η ναπροξένη μπορεί να βοηθήσουν για να αυξηθεί η αναλγησία και η υποχώρηση
των βλαβών. Eάν οι βλάβες επιμένουν επί μακρόν, ιωδιούχο κάλιο, σε δόση 400
έως 900 καθημερινά ή από κορεσμένο διάλυμα ιωδιούχου καλίου 2 έως 10 σταγόνες
σε νερό ή πορτοκαλάδα 3 φορές ημερησίως, είναι πολύ χρήσιμο για το οζώδες ερύθημα.
O μηχανισμός δράσης του ιωδιούχου καλίου είναι άγνωστος, αλλά φαίνεται να απελευθερώνει
ηπαρίνη από τα μαστοκύτταρα και η ηπαρίνη καταστέλλει τις αντιδράσεις υπερευαισθησίας.
H αναφερθείσα ανταπόκριση σε ορισμένους ασθενείς με βλάβες οζώδους ερυθήματος
σε ηπαρινούχο αλοιφή υπό κλειστή περίδεση υποστηρίζει το μηχανισμό δράσης του
ιωδιούχου καλίου. Aπό την άλλη, το ιωδιούχο κάλιο επίσης αναστέλλει τη χημειοταξία
των ουδετερόφιλων. Tο ιωδιούχο κάλιο αντενδείκνυται στην κύηση, γιατί προκαλεί
βρογχοκήλη στο έμβρυο. Συστηματικά κορτικοειδή αποφεύγονται, ενώ σπανίως ενδείκνυνται
στο οζώδες ερύθημα και πριν χορηγηθούν τέτοια φάρμακα πρέπει να αποκλεισθεί
υποκείμενη λοίμωξη.