H επανόρθωση
του μαστού
μετά από μαστεκτομή
EYAΓΓEΛOΣ XP.
MΠEΛΛΩNIAΣ
Πλαστικός Χειρoυργός, Nοσοκομείο "Υγεία", Αθήνα
Το γυναικείο
στήθος αποτελεί το κυρίαρχο σύμβολο θηλυκότητας, και η απώλειά του επηρεάζει
δραματικά όχι μόνο την εικόνα που έχει η γυναίκα για το σώμα της,
αλλά και την αυτοπεποίθησή της στις σχέσεις της με τους άνδρες. Οι γυναίκες
που έχουν υποβληθεί σε μαστεκτομή πρέπει να αντιμετωπίσουν όχι μόνο το άγχος
της πρόγνωσης του καρκίνου τους, αλλά και τη συνεχή υπενθύμιση της ασθένειάς
τους μέσα από τον "ακρωτηριασμό" της θηλυκότητάς τους.
Περίληψη
Ο καρκίνος του μαστού αποτελεί το συχνότερο καρκίνο των γυναικών. Η έγκαιρη
διάγνωσή του εξακολουθεί να αποτελεί τον καλύτερο προγνωστικό δείκτη. Στην παρούσα
ανασκόπιση παρουσιάζονται οι σύγχρονες τάσεις για την ολοκληρωμένη αντιμετώπιση
της γυναίκας που έχει διαγνωστεί με καρκίνο του μαστού από ομάδα ειδικών που
απαρτίζουν την «κλινική μαστού».
Περιγράφεται η χρήση των ενθεμάτων σιλικόνης, διατατήρων ιστών και των κρημνών,
ελευθέρων και μη, στην άμμεση (ίδιο χειρουργικό χρόνο με την εκτομή του όγκου)
και απώτερη αποκατάσταση του μαστού.
Λέξεις κλειδιά: Καρκίνος του μαστού, μαστεκτομή, επανόρθωση μαστού.
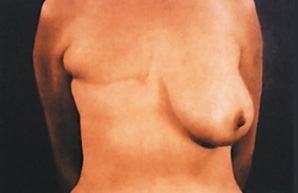
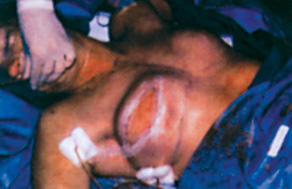
Δεξιά μαστεκτομή
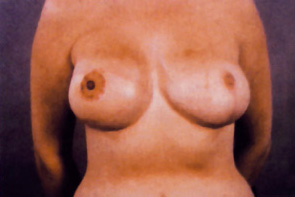
Eισαγωγή
Ο καρκίνος του μαστού είναι ο συχνότερος καρκίνος στις γυναίκες και εμφανίζεται
με συχνότητα 7%. Η έγκαιρη διάγνωση εξακολουθεί να κατέχει πρωταρχικό ρόλο στην
αποτελεσματική αντιμετώπιση και στην ικανοποιητική πρόγνωση της ασθένειας. Η
εκπαίδευση και ενημέρωση της γυναίκας καθώς και η εξοικείωσή της με τα συμπτώματα
του καρκίνου του μαστού αλλά και με τη φυσιολογία του δικού της σώματος μέσα
από την ψηλάφηση, οδηγεί στην έγκαιρη διάγνωση και θεραπεία του καρκίνου που
μπορεί να της σώσει τη ζωή. Η τάση της σύγχρονης ιατρικής σχετικά με την αντιμετώπιση
του καρκίνου του μαστού, είναι η αντιμετώπιση της ασθένειας σε συνδυασμό με
την αντιμετώπιση των αποτελεσμάτων της. Οι «κλινικές μαστού» έχουν σαν στόχο
την ολοκληρωμένη αντιμετώπιση της ασθενούς από ομάδα ειδικευμένων επιστημόνων.
Η ομάδα αυτή που συχνά αποτελείται από Χειρουργό Ογκολόγο, Ογκολόγο Χημειοθεραπευτή,
Πλα-στικό Χειρουργό, Ακτινοθεραπευτή, Παθολογοανατόμο και Ψυχολόγο, μελετά και
σχεδιάζει τη θεραπευτική αντιμετώπιση της ασθενούς.
Συχνά η αποκατάσταση του μαστού γίνεται από τον Πλαστικό Χειρουργό στον ίδιο
χειρουργικό χρόνο με τη μαστεκτομή, έτσι ώστε η γυναίκα να αποφύγει την ψυχική
δοκιμασία της αντιμετώπισης του τραύματός της.
Η απόφαση της άμεσης αποκατάστασης λαμβάνεται από την επιστημονική ομάδα και
την ασθενή, αφού γίνει η απαραίτητη αξιολόγηση των δεδομένων και η πλήρης ενημέρωση
της ασθενούς σχετικά με την πρόγνωση της ασθένειάς της και του αισθητικού αποτελέσματος
της κάθε προτεινόμενης μεθόδου αποκατάστασης. Η χρήση εξωτερικών ενθεμάτων μετά
από μαστεκτομή έχει περιοριστεί διεθνώς και αποτελεί μη αποδεκτή λύση του προβλήματος
της μαστεκτομής. Η επανόρθωση του μαστού πρέπει να ακολουθεί τις χειρουργικές
αρχές και να συμβαδίζει με τις ψυχολογικές και αισθητικές προσδοκίες της ασθενούς,
προσφέροντας συμμετρία των μαστών. Η συμμετρία των μαστών μπορεί να επιβάλλει
την παρέμβαση τόσο στον μαστεκτομηθέντα όσο και στον υγιή μαστό. Ο προσεκτικός
και λεπτομερής προεγχειρητικός σχεδιασμός μπορεί να εξασφαλίσει ένα καλό και
αισθητικά ικανοποιητικό μετεγχειρητικό αποτέλεσμα. Σημαντικό ρόλο σε αυτό έχει
βέβαια και η εξαρχής σωστή τοποθέτηση της τομής της μαστεκτομής, η διατήρηση
του δερματικού περιβλήματος του μαστού, του μείζονος θωρακικού μυός με την απονεύρωσή
του, των θωρακοραχιαίων αγγείων και των κλάδων τους στην περίπτωση που ο σύστοιχος
λεμφαδενικός καθαρισμός το επιτρέπει καθώς επίσης και ο προγραμματισμός της
ακτινοβολίας της περιοχής. Η απόφαση για την άμμεση ή απώτερη αποκατάσταση λαμβάνεται
από την ομάδα που απαρτίζει την «κλινική μαστού» ενώ η μέθοδος που θα ακολουθηθεί,
καθορίζεται τόσο από τις προσδοκίες της ασθενούς, όσο και από τις δυνατότητες
που επιβάλλουν οι συστηματικές και τοπικές συνθήκες της ασθένειας και των ιστών
της ασθενούς, η ποιότητα του θωρακικού τοιχώματος και η ακτινοβολία ή όχι της
περιοχής. Οι βασικές κατηγορίες αποκατάστασης του γυναικείου μαστού είναι δύο.
Η πρώτη κατηγορία αφορά στην εκμετάλλευση των τοπικών ιστών εφόσον είναι επαρκώς
διαθέσιμοι μετά τη μαστεκτομή, και επιτυγχάνεται με τη χρήση ενθεμάτων ή το
συνδυασμό ιστικών διατατήρων και εν συνεχεία ενθεμάτων. Η δεύτερη κατηγορία
αφορά στην ανάπλαση του μαστού με τη χρήση απομακρυσμένων ιστών (κρημνών) εφόσον
η κατάσταση των τοπικών ιστών δεν επιτρέπει τη χρήση τους, λόγω έλλειψης είτε
λόγω ακτινοβολίας της περιοχής.
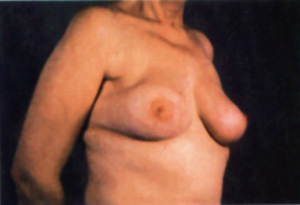
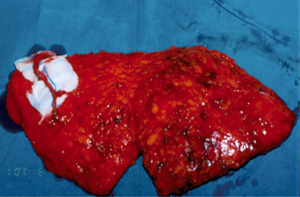
Eικόνα 1. Aποκατάσταση μαστού με τη συνδυασμένη χρήση
πλατέος ραχιαίου μυοδερματικού κρημνού και ενθέματος
σιλικόνης.
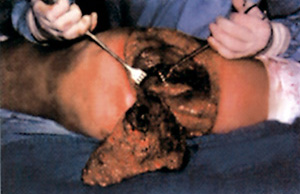
Eικόνα 2. Παρασκευή ελεύθερου μυοδερματικού κρημνού
γλουτιαίου βασιζόμενου στα κάτω γλουτιαία αγγεία.
Αποκατάσταση
με ενθέματα σιλικόνης
Η χρήση ενθέματος ενδείκνυται στην περίπτωση της υποδόριας μαστεκτομής όπου
η επάρκεια ιστών είναι ικανή να καλύψει το ένθεμα. Πρόκειται για απλή επέμβαση
η οποία γίνεται στον ίδιο χειρουργικό χρόνο με τη μαστεκτομή, χωρίς ιδιαίτερες
παρενέργειες ή επιπλοκές για την ασθενή. Το σιλικονούχο ένθεμα τοποθετείται
κάτω από το μείζονα θωρακικό μύ και συνήθως μπορεί να καλύψει όγκο μέχρι 350-400ml.
Συνδυάζεται δε και με επέμβαση στον υγιή μαστό προκειμένου να επιτευχθεί συμμετρία
μαστών και καλύτερο αισθητικό αποτέλεσμα. Στην περίπτωση που απαιτείται η αποκατάσταση
μεγαλύτερου όγκου, τότε μπορεί να γίνει συνδυασμός ενθέματος σιλικόνης και μυικού
ή απεπιθηλιωμένου μυοδερματικού κρημνού όπως αυτού του σύστοιχου πλατύ ραχιαίου.
Η απλότητα και η προβλεψιμότητα του αποτελέσματος αποτελούν τα κυριότερα πλεονεκτήματα
της μεθόδου αυτής. Το ένθεμα τοποθετείται στη θέση του, εν τω βάθει του μείζονος
θωρακικού δια μέσου της τομής της μαστεκτομής χωρίς να υπάρχει ανάγκη για επιπρόσθετες
τομές. Ετσι αποφεύγεται η συγκάλυψη τυχόν τοπικών υποτροπών του όγκου. Η επιλογή
του μεγέθους του ενθέματος γίνεται με βάση τον όγκο του παρασκευάσματος της
μαστεκτομής ή εφόσον αυτός δεν είναι διαθέσιμος με βάση τον όγκο του αντίστοιχου
μαστού. Τα τελευταία χρόνια, η χρήση ενθεμάτων σύγχρονης τεχνολογίας, χαμηλής
διαρροής, τραχείας επιφάνειας και ανατομικού σχήματος έχει βελτιώσει κατά πολύ
το τελικό αισθητικό αποτέλεσμα και έχει μειώσει στο ελάχιστο τη δημιουργία κλινικώς
εμφανούς κάψας. Η ανωτέρω μέθοδος αντενδείκνυται μόνο στην περίπτωση ανεπάρκειας
του υπερκείμενου δέρματος όταν αυτό έχει ακτινοβοληθεί ή όταν έχει γίνει ριζική
μαστεκτομή. Η χρήση των ιστικών διατατήρων (tissue expanders) εφαρμόζεται στις
περιπτώσεις όπου η κάλυψη ενός ενθέματος σιλικόνης δεν είναι επαρκής. Με τη
μέθοδο αυτή εκμεταλλευόμαστε την προοδευτική διάταση των ιστών του θωρακικού
τοιχώματος οι οποίοι σε δεύτερο χρόνο θα μπορέσουν να καλύψουν το ένθεμα σιλικόνης.
Πρόκειται για μέθοδο η οποία διευρύνει τις δυνατότητες αποκατάστασης του μαστού
και μειώνει τις ενδείξεις για τη χρήση των μυοδερματικών κρημνών.
Οι ιστικοί διατατήρες είναι σακκούλες με ελαστoμερές τοίχωμα που μπορούν να
διαταθούν με φυσιολογικό ορρό ο οποίος εισάγεται μέσω βαλβίδος (port). Η βαλβίδα
μπορεί να είναι ενσωματωμένη πάνω στο ένθεμα ή ξεχωριστή και να επικοινωνεί
με αυτό μέσω λεπτού εύκαμπτου σωληναρίου. Οπως και στην περίπτωση του ενθέματος
σιλικόνης που αναφέρθηκε προηγούμενα, έτσι και ο ιστικός διατατήρας εισάγεται
μέσω της τομής της μαστεκτομής σε θήκη που δημιουργείται κάτω από το μείζονα
θωρακικό μύ και εν συνεχεία γεμίζει με φυσιολογικό ορό από τη βαλβίδα του. Εν
συνεχεία, σε εβδομαδιαία βάση και κάτω από άσηπτες συνθήκες στο ιατρείο, γίνεται
η προοδευτική πλήρωση του, ώστε μετά από 6-10 εβδομάδες να φτάσει στον επιθυμητό
όγκο. Συνήθως γίνεται υπερπλήρωση ώστε όταν ο ιστικός διατατήρας αντικατασταθεί
από το μόνιμο ένθεμα 6-12 μήνες αργότερα, οι ιστοί να είναι αρκετά χαλαροί ώστε
να επιτευχθεί η φυσιολογική «πτώση» του μαστού. Για τον ίδιο λόγο, ο όγκος και
το μέγεθος του ενθέματος είναι συνήθως μικρότερος από τον όγκο και το μέγεθος
του διατατήρα στο τέλος της υπερπλήρωσής του. Προκειμένου να αποφευχθεί μια
επιπλέον χειρουργική επέμβαση για την αφαίρεση του διατατήρα και την αντικατάστασή
του από το ένθεμα σιλικόνης, τα τελευταία χρόνια κατασκευάστηκαν οι διατατήρες
διπλού αυλού που εκτός από την τραχεία επιφάνεια μεταξύ του κεντρικού θαλάμου
ο οποίος γεμίζει με φυσιολογικό ορό και του κελύφους, παρεμβάλεται θάλαμος με
gel σιλικόνης. Παρόλα αυτά, επειδή έχουν παρατηρηθεί αστοχίες στις βαλβίδες
ορισμένων, με διαρροή του υγρού, πολλές φορές προτιμάται η αφαίρεση του διατατήρα
και η αντικατάστασή του από σιλικονούχο ένθεμα.
Οι συχνές επισκέψεις στο ιατρείο για την πλήρωση του διατατήρα, η ανάγκη μιας
επιπλέον επέμβασης, και η πιθανότητα νέκρωσης των υπερκείμενων ιστών με έκθεση
του διατατήρα λόγω γρήγορης πλήρωσης, αποτελούν τα κυριότερα μειονεκτήματα της
μεθόδου αυτής.
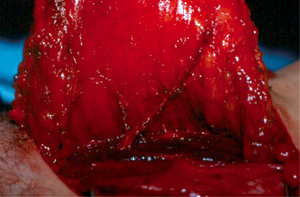
Eικόνα 3. Mεταφορά του κρημνού του μείζονος γλουτιαίου
με μικροχειρουργική αναστόμωση για την αποκατάσταση
του μαστού.
Αποκατάσταση
με αυτόλογο ιστό
Η αποκατάσταση του μαστού με τη χρήση αυτόλογου ιστού αποτελεί εύλογα την πλέον
ορθολογική μέθοδο. Οι κρημνοί οι οποίοι χρησιμοποιούνται μπορεί να είναι μυικοί,
μυοδερματικοί, δερμοϋποδόριοι, έμμισχοι και τέλος ελεύθεροι. Η χρήση των μυοδερματικών
κρημνών έρχεται να συμπληρώσει το φάσμα των τεχνικών που έχει στη διάθεσή της
η Πλαστική Xειρουργική. Η μέθοδος αυτή αφορά κυρίως στις περιπτώσεις τροποποιημένης
ριζικής μαστεκτομής που πρόκειται να ακολουθήσει ή έχει ήδη εφαρμοστεί ακτινοβολία
με συνέπεια τη μη διαθεσιμότητα τοπικών ιστών. Οι συχνότερα χρησιμοποιούμενοι
κρημνοί είναι ο πλατύς ραχιαίος (μυικός ή μυοδερματικός), ο έμμισχος ή ελεύθερος
κρημνός ΤRΑΜ (εγκάρσιος μυοδερματικός κρημνός του ορθού κοιλιακού μυός) και
ο ελεύθερος μυοδερματικός κρημνός του μείζονος γλουτιαίου μυός. Ο πλατύς ραχιαίος
κρημνός επιτρέπει τη μεταφορά μυός και δέρματος, από τη ράχη στην περιοχή της
μαστεκτομής, προσφέρει δε επιπλέον όγκο και κάλυψη για το ένθεμα. Η μεταφορά
του κρημνού αυτού, αποτελεί μια σχετικά εύκολη και γρήγορη επέμβαση με αξιόπιστα
αποτελέσματα και χαμηλά ποσοστά επιπλοκών και αποτυχίας. Ενδείκνυται στην αποκατάσταση
μαστού λεπτόσωμων ασθενών, ασθενών με ουλές στο κοιλιακό τοίχωμα που αποκλείουν
τη χρήση κρημνού ΤRΑΜ καθώς επίσης και σε ασθενείς με λεπτό ανελαστικό και ακτινοβολημένο
δέρμα στην περιοχή της μαστεκτομής. Το μειονέκτημα του κρημνού αυτού είναι κυρίως
η ουλή της δότριας περιοχής και η πιθανότητα συλλογής υγρού (seroma).
Η ουλή της δότριας περιοχής μπορεί να σχεδιαστεί έτσι ώστε να καλυφθεί από το
στηθόδεσμο. Πρόσφατα, η χρήση της ενδοσκοπικής τεχνικής στη λήψη και μεταφορά
κρημνού του πλατύ ραχιαίου μυός έχει βοηθήσει στην αποφυγή όλων των ανωτέρω
μειονεκτημάτων. O κρημνός TRAM είναι ο πλέον δημοφιλής κρημνός για την αποκατάσταση
του μαστού. Χρησι-μοποιείται σαν έμμισχος βασιζόμενος στα άνω επιγάστρια αγγεία
ή σαν ελεύθερος βασιζόμενος στα κάτω επιγάστρια αγγεία. Η παρασκευή του περιλαμβάνει
ένα ελλειπτικό κομμάτι δερμολιπώδους ιστού από το κατώτερο κοιλιακό τοίχωμα,
η επιβίωση του οποίου βασίζεται στα διατιτραίνοντα αγγεία του πρόσθιου κοιλιακού
τοιχώματος. Το κομμάτι αυτό μπορεί να μεταφερθεί στη λήπτρια περιοχή είτε σαν
έμμισχος κρημνός μέσω του συστήματος ορθών κοιλιακών μυών είτε σαν ελεύθερος
κρημνός με τη βοήθεια των κάτω επιγάστριων αγγείων τα οποία αναστομώνονται στα
θωρακοραχιαία ή έσω μαστικά αγγεία. Το μειονέκτημα του έμμισχου TRAM είναι ο
αυξημένος κίνδυνος τμηματικής νέκρωσης (ζώνη IV) καθώς και η διόγκωση στο υποχόνδριο
που προκαλείται από την ανάσπαση του μίσχου. Ο ελεύθερος κρημνός TRAM συνοδεύεται
από αυξημένη πιθανότητα μετεγχειρητικής κοίλης και μπορεί να υποστεί μερική
ή ολική νέκρωση σε ποσοστό 5-10%. Απαιτεί μεγαλύτερο χειρουργικό χρόνο και συνδυασμό
δύο χειρουργικών ομάδων. Έχει το πλεονέκτημα ότι μπορεί να υποστεί διαμόρφωση
κατά τη διάρκεια της επέμβασης περιορίζοντας έτσι την ανάγκη για περαιτέρω επεμβάσεις.
Ο ελεύθερος μυοδερματικός κρημνός του μείζονος γλουτιαίου αποτελεί την τελευταία
σε σειρά προτεραιότητας επιλογή, όταν είναι αδύνατη η εφαρμογή κάποιας από τις
τεχνικές που ήδη αναφέρθηκαν ή που η εφαρμογή τους απέτυχε. Η αυξημένη επίπτωση
μετεγχειρητικής κοιλιοκήλης από τη χρήση του κρημνού TRAM οδήγησε στην εξέλιξη
του δερμοϋποδόριου κρημνού DIEP (εν τω βάθει κάτω επιγαστρίων αγγείων). Ο κρημνός
DIEP περιλαμβάνει, παρόμοιο με αυτό του κρημνού TRAM, κομμάτι δερμολιπώδους
ιστού το οποίο παρασκευάζεται και βασίζεται στις διατιτραίνουσες των εν τω βάθει
κάτω επιγαστρίων αγγείων. Η παρασκευή του μίσχου του επιτυγχάνεται δια μέσου
του ορθού κοιλιακού μυός, ο οποίος διατηρείται.
Το πρόσθιο πέταλο της θήκης του ορθού κοιλιακού μυός συρράπτεται και η αντοχή
του πρόσθιου κοιλιακού τοιχώματος διατηρείται. Τα κυριότερα πλεονεκτήματα αυτού
του κρημνού είναι το αυξημένο μήκος του αγγειακού του μίσχου και η δραματική
μείωση εμφάνισης μετεγχειρητικής κοιλιοκήλης. Μειονέκτημα θεωρείται από ορισμένους
η διάρκεια και η τεχνική δυσκολία της παρασκευής αυτού του κρημνού. Η αποκατάσταση
του συμπλέγματος θηλή-άλως αποτελεί το τελευταίο βήμα στην αποκατάσταση του
μαστού. Ο καρκίνος του μαστού πρέπει να αντιμετωπίζεται από την ομάδα των επιστημόνων
που απαρτίζουν την «κλινική μαστού». Είναι ανεπίτρεπτο στη σημερινή εποχή να
καταδικάζεται μια γυναίκα σε ακρωτηριασμό όχι μόνο του σώματος αλλά και της
ψυχής της λόγω της έλλειψης σφαιρικής και ολοκληρωμένης αντιμετώπισης του καρκίνου
και των συνεπειών του. Το ψυχοκοινωνικό όφελος της ασθενούς μετά μια τέτοια
επανόρθωση είναι αναμφισβήτητο. Ο Πλαστικός Xειρουργός είναι ο κατεξοχήν αρμόδιος
για την αποκατάσταση του μαστού που αποτελεί μια σύνθετη διαδικασία η οποία
πρέπει να διενεργείται στον ίδιο χειρουργικό χρόνο με τη μαστεκτομή εφόσον οι
συνθήκες, τόσο της ασθενούς όσο και της νόσου της, το επιτρέπουν. Η επιλογή
της μεθόδου της αποκατάστασης πρέπει να βασίζεται στις ιδιαιτερότητες της νόσου
(τύπος καρκίνου, σταδιοποίηση, προηγηθείσα ακτινοθεραπεία), στις προσδοκίες
και στη γενική κατάσταση υγείας της ασθενούς, καθώς επίσης και τις ικανότητες
και εμπειρία του Πλαστικού Χειρουργού. Τα τελευταία χρόνια, ο κρημνός DIEP χρησιμοποιείται
όλο και πιο συχνά.
 |
 |
|
|
Eικόνα
5. Διατιτραίνοντες των εν τω βάθει κάτω επιγαστρίων αγγείων σε κρημνό DIEP. |
Summary
Breast reconstruction after ma-stectomy. Bellonias E.C.
Breast cancer is the most common among all cancers affecting women. Early diagnosis
remains the principal tool for best treatment and optimum prognosis.
The article summarizes the current trends in patient management by the group
of specialists described as the «breast clinic».
Various methods used in breast reconstruction are described for immediate or
later reconstruction of the amputated breast i.e. silicone gel implants, tissue
expanders and pedicled and free flaps.
Βιβλιογραφία
1. Osteen RT. Reconstruction after Mastectomy. Cancer 1995; 7610):2070.
2. Clough KB, Bourgois D, Flacon, MC, Renoulleau C, Durand J.C. Immediate breast
reconstruction by prosthesis: a safe technique for extensive intraductal and
microinvasive carsinomas. Ann Surg Oncol 1996; 3:212.
3. Papp C, Wedselberger G, Schoeller T. Autologous breast reconstruction after
breast conserving cancer surgery. Plast Reconstr Surg 1998; 102:1932.
4. Kroll SS, Evans GRD, Reece GP, et al. Comparison of resource costs between
implant-based and TRAM flap breast reconstruction. Plast Reconstr Surg 1996;
97:364.
5. Maxwell LB, Bostwick J, Hartrampf CR, et al. The superiorly based rectus
abdominis flap: predicting and enhancing its blood supply based on an anatomical
and clinical study. Plast Reconstr Surg 1988; 81:713.
6. Maxwell GP. Latissimus dorsi breast reconstruction: an aesthetic assessment.
Clin Plast Surg 1981; 8:373.
7. Noone RB, Frazier TG, Hayward CZ, Skiles MS. Patient Acceptance of immediate
reconstruction following mastectomy. Plast Recontr Surg 1982; 69:632.
8. Koshima I, Soeda S. Inferior epigastric artery skin flaps without rectus
abdominis muscle. Br J Plast Surg 1989; 42(6):645-8.
9. Allen R. Treece P. Deep inferior epigastric perforator flap for breast reconstruction.
Ann Plast Surg 1994; 32(1):32-8.
Παρόραμα
Στο προηγούμενο τεύχος της Ε.ΕΛ.Ι.Α. εκ παραδρομής δεν αναφέρθηκε το όνομα του
συγγραφέα του επιστημονικού άρθρου με τίτλο «Δερματικά νοσήματα και γαστρεντερικές
διαταραχές». Ο συγγραφέας είναι ο κ. Γ. Ζαραφωνίτης, Δερματολόγος και επιστημονικός
συνεργάτου νοσοκομείου «Μητέρα» στην Αθήνα.
HOMEPAGE